老年COPD相關肺動脈高壓病人血管活性腸肽水平及其與高凝、低氧狀態和血管內皮功能的相關性
王世福 歐宗興 符沙沙
COPD是一種以進行性氣流阻塞為特征的慢性呼吸系統疾病[1]。我國COPD總人群患病率為8.6%,其中40歲以上人群發病率高達13.7%[2]。肺動脈高壓(pulmonary hypertension,PH)是肺血管床結構和(或)功能改變導致肺血管阻力進行性升高的臨床綜合征,在COPD病人中患病率達55.4%,如不及時診治可發展為肺心病,最終導致右心衰竭甚至死亡[3]。PH的發病機制主要涉及低氧血癥、血液黏稠度、炎癥失調和血管收縮異常等[4]。血管活性腸肽(vasoactive intestinal peptide,VIP)是一種在呼吸系統中有分布的激素,是肺內含量最豐富的神經肽類物質之一[5],發揮著抗炎、舒張血管平滑肌等作用[6]。因此,VIP可能參與PH的發病環節,但目前有關VIP與PH關系的報道較少。本研究擬探討老年COPD相關PH病人VIP與高凝狀態、低氧狀態及血管內皮功能的相關性,以期為臨床防治PH提供參考。
1 對象與方法
1.1 對象和分組 選取2018年3月至2022年9月在我院呼吸內科就診的老年穩定期COPD病人226例,其中男135例,女91例,年齡60~89歲,平均(65.19±7.90)歲。根據肺動脈收縮壓(pulmonary arterial systolic pressure,PASP)水平將病人分為COPD伴PH組(76例)和單純COPD組(COPD組,150例)。納入標準:(1)年齡60~90歲;(2)符合中華醫學會呼吸病學分會制定的COPD診斷標準[7]。排除標準:(1)精神性疾病或其他原因不能配合檢查者;(2)患有急性感染、腫瘤、嚴重高血壓、冠心病、心臟瓣膜病、風濕性心臟病、心功能3級以上者;(3)嚴重肝功能或腎功能受損者;(4)患有血栓性疾病及血液、風濕免疫系統疾病者;(5)近1個月使用糖皮質激素、抗生素、抗凝藥物者;(6)正服用巴比妥等抑制睡眠及呼吸中樞藥物者;(7)合并腸炎、胰腺炎等消化道疾病,以及其他呼吸系統疾病如支氣管擴張、哮喘等。本研究經我院倫理委員會批準(DAYL18012),病人均簽署知情同意書。
1.2 一般資料及血清學指標 收集病人年齡、性別、吸煙情況,測量身高、體質量、血壓,計算BMI。常規抽取空腹靜脈血送檢驗科檢測FPG、TC、血纖維蛋白原(fibrinogen,FIB)和D-二聚體(D-dimer,D-D),并取病人橈動脈血行血氣分析測PaO2。在肺功能室應用MasterScreen PFT型肺功能儀檢測FEV1/FVC。
1.3 血管內皮功能和VIP檢測 空腹抽取肘靜脈血5 mL,室溫下離心(3000 r/min,15 min),用EP管收集離心所得血清,保存在-20 ℃冰箱。內皮素(endothelin-1,ET-1)試劑盒購自上海百沃生物技術有限公司,VIP試劑盒購自武漢華美生物工程有限公司,均采用ELISA法檢測。一氧化氮(NO)試劑盒購自南京建成生物科技有限公司,采用比色法檢測。由中心實驗室技術員嚴格按試劑盒說明書操作。
1.4 PH診斷 由高年資的超聲醫師采用三尖瓣壓差法估測病人安靜狀態下的PASP[8]。根據歐洲心臟病協會和歐洲呼吸病協會制定的《肺動脈高壓診斷和治療指南》[9],將PASP≥40 mmHg定義為PH。
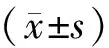
2 結果
2.1 2組病人基本情況比較 2組年齡、性別、吸煙情況、BMI、SBP、DBP、FPG、TC水平差異均無統計學意義(P>0.05)。COPD伴PH組FEV1/FVC低于COPD組(P<0.05),見表1。

表1 2組病人基本情況比較
2.2 2組VIP、PaO2、凝血功能和內皮功能比較 協方差分析調整了FEV1/FVC的影響后,結果提示COPD伴PH組病人的VIP、NO和PaO2水平低于COPD組,ET-1、FIB、D-D水平高于COPD組(P<0.05或P<0.01)。見表2。

表2 2組VIP、PaO2、凝血功能和內皮功能比較
2.3 VIP與PaO2、凝血功能、內皮功能的相關性 COPD伴PH組病人中,VIP與PaO2正相關(P<0.001),與D-D負相關(P<0.001),與FIB、ET-1及NO不存在相關性(P>0.05)。COPD組病人中,VIP與PaO2、FIB、D-D、ET-1及NO均不存在相關性(P>0.05)。見表3。
3 討論
PH是COPD的常見并發癥,危害大,但目前仍缺乏有效的治療手段[10]。本研究發現,COPD伴PH組FEV1/FVC低于COPD組,說明COPD病人繼發PH后肺功能較差。因此,早期診斷和治療COPD病人,避免進展為PH十分重要。
本研究發現,相對于COPD組,PH組病人PaO2水平較低,而FIB、D-D水平較高,說明COPD伴PH病人存在更明顯的低氧狀態和高凝狀態。低氧狀態易導致肺小動脈收縮,高凝狀態易導致肺血管形成微小血栓[11],提示我們給予COPD伴PH病人改善長期氧供及適當抗凝治療可能對病情有利。既往研究表明,單純COPD病人的血管內皮功能受損[12]。本研究發現,相對于COPD組,COPD伴PH組病人NO水平較低,而ET-1水平較高,說明COPD伴PH病人的血管內皮功能更差,提示血管內皮功能失調也可能參與PH的發病。Theodorakopoulou等[13]研究發現,血管內皮功能失調可促進肺部血管收縮,從而增加肺部血管的壓力。因此,調節血管內皮功能可能是預防和治療PH的措施之一。
本研究使用協方差分析的方法調整了可能的混雜因素FEV1/FVC的影響后,發現COPD伴PH組VIP水平低于COPD組,說明VIP水平降低可能與PH發病有關。在COPD伴PH病人中,VIP與PaO2正相關,與D-D負相關,說明VIP可能參與了PH發病中的低氧、高凝狀態環節。VIP是一種在神經-內分泌-免疫反應中發揮重要作用的抑制性神經肽,具有較強的擴張血管效應[14]。VIP在呼吸系統含量較多,分布廣泛,其神經元分布在肺和支氣管的血管壁、支氣管平滑肌肌層、支氣管黏膜腺體周圍及神經節細胞等[15]。VIP受體在支氣管上皮細胞和平滑肌細胞、肺部血管、氣道下黏膜腺體等處密度較高[16]。VIP與其受體結合后可以抑制磷脂酶A2活性,擴張肺動脈,清除肺部氧自由基,調節氣道局部免疫反應,還可拮抗組胺、內皮素、神經激肽A和白三烯收縮支氣管的作用,減少氣道黏液分泌[17-19]。VIP可能通過降低p38-MAPK信號通路表達,抑制肺泡巨噬細胞活化,減少IL-6、TNF-α等炎癥因子的激活和釋放[20]。VIP還可以通過影響氣道黏膜樹突細胞、單核巨噬細胞、嗜酸性粒細胞,調控Th17/Treg失衡等多個途徑參與氣道局部炎癥及免疫調節[21-22]。此外,VIP可以抑制細胞外信號調節激酶1/2(EPK1/2)磷酸化,減少支氣管平滑肌細胞表面小凹蛋白1(caneolin-1,Cav-1)的表達,緩解支氣管平滑肌細胞增殖[23];還可以通過抑制肺組織增殖細胞核抗原的表達,從而改善氣道重塑[24]。因此,VIP可能通過調節肺部炎癥和免疫失衡、改善支氣管重塑等多種途徑影響肺部低氧高凝狀態及血管內皮功能等,參與了PH的發生、發展,提示VIP可能是診治PH的生物學標志物及潛在的藥物干預靶點之一。
綜上所述,本研究結果提示,VIP水平降低與COPD病人PH的發病有關,這為COPD相關PH的診斷和治療提供了一定的理論參考,具有較為重要的臨床價值。但本研究為橫斷面研究,有一定的局限性,未來需要多中心、前瞻性研究進一步驗證。

