蘇州市產婦丈夫產后抑郁現狀及影響因素調查
王秀霞,季彩芳,巢麗紅,劉 芹,楊 勇
圍生期抑郁是指從妊娠開始到產后1年內發生的以情緒低落、快感缺失為核心癥狀,伴有興趣減退、注意力下降、苦悶、沮喪、自我評價低等癥狀的心境疾病,包括妊娠期抑郁和產后抑郁[1-2],涉及人群包括孕產婦及其配偶。丈夫產后抑郁(paternal postpartum depression,PPD)是圍生期抑郁的一種表現形式。PPD主要發生在產褥期,產后1個月內可出現癥狀,1年內都有發病的可能性。國外PPD發生率為1.2%~25.5%[3-5],國內PPD發生率為0.8%~56.9%[6-8]。產婦產后抑郁對嬰兒早期發育有負面影響[9-10],同樣,丈夫產后抑郁可能會直接或間接影響孩子的發展[11],且PPD影響因素和干預措施尚處于研究中。為掌握蘇州市孕產婦及其配偶圍生期抑郁癥的流行現狀,我們于2017年開始實施“蘇州市健康市民‘531’行動計劃——關愛圍生期母嬰心理健康”項目,對蘇州地區圍生期抑郁(包括PPD)流行情況及其影響因素進行了調查,以采取適當的措施預防與控制PPD。
1 對象與方法
1.1 研究對象
采用橫斷面調查研究方法,收集5個抽樣點符合納入標準的新生兒父親問卷調查資料進行分析。納入標準:蘇州戶籍或常住蘇州滿1年以上、年齡55歲以下、2021年1月1日—2021年12月31日出生新生兒的父親。排除標準:丈夫在新生兒出生前已診斷為抑郁癥、其他精神類疾病、重度創傷性疾病、個人或者家庭重大變故、不配合、無法溝通者等。
1.2 研究方法
1.2.1 樣本量估算
根據文獻檢索的國內PPD發生率為0.8%~36.9%,預估本地區發生率為17.9%,以95%的可信度,雙側檢驗Zα=1.96,發生率P=0.179,容許誤差δ=0.03,根據公式n=[Zɑ2×P×(1-P)]/δ計算樣本量≥658。
1.2.2 抽樣方法
采用隨機整群加系統抽樣方法,在蘇州地區東南西北中5個區位、每個區位隨機抽取1個縣、每縣區隨機抽取1個社區衛生服務中心,根據社區衛生服務中心上年度管理的孕產婦數量的10%確定樣本量,5個點總樣本量不少于658人。對抽取到的社區衛生服務中心婦保門診產后隨訪時符合納入標準的對象,按照就診時間順序依次編號,編號中末位數為1的均作為調查對象,當調查對象達到該點位管理對象的10%,該點位可結束調查對象的募集。
1.2.3 調查工具
1.2.3.1 愛丁堡產后抑郁量表(Edinburgh Postnatal Depression Scale,EPDS )
因尚無產婦丈夫產后抑郁專用量表,本研究選用愛丁堡產后抑郁量表(Edinburgh Postnatal Depression Scale,EPDS )作為篩查工具。該量表Cronbach′s α系數為0.81,分半信度為0.78。此量表包含樂趣、心境、自責、焦慮、恐懼、應付能力、失眠、悲傷、哭泣、自傷共10個條目,每條目分4個等級,賦值0~3分,0分最輕,3分最重。我國于1998年將EPDS引進漢化,中國《孕產婦心理健康管理專家共識(2019)》將EPDS作為孕產期抑郁篩查首選工具[12]。本研究將EPDS用于產婦丈夫抑郁篩查,參照國內外相關研究[13-14],最佳截止分數10用于父親抑郁癥狀篩查,可接受敏感性(89.5%)和特異性(78.2%)[15]。
1.2.3.2 一般資料
產婦丈夫一般資料包括年齡、是否本地人、居住地、是否獨生子女、教育水平、直系親屬有無精神異常史、婚姻狀態、婚姻滿意程度、是否有向新生兒發泄情緒的沖動、居住條件、家庭年收入11項;產婦一般資料包括年齡、教育水平、醫療付費方式、是否本地人、居住地、是否獨生子女、孕期對胎兒性別的期望、孕期合并疾病情況、孕期照料者、婚姻滿意度、婆媳關系滿意度、胎次、本次懷孕有無保胎13項;新生兒一般資料包括性別、出生情況、體重、是否伴嚴重疾病、是否住院、分娩方式、夜間照料者7項。
1.2.3.3 艾森克人格問卷[15](Eysenck Personality Questionnaire,EPQ)
EPQ包括內外向(E)、神經質(N)、精神質(P)和掩飾性(L)4個維度,共88個條目,分為正向和反向計分兩種,正向條目選擇“是”計1分,反向條目選擇“是”計0分。根據受測者在量表上的得分,按照性別和年齡常模換算得出標準T分,得出受測者個性特點。
1.2.3.4 社會支持評定量表(Social Support Rating Scale,SSRS)
此量表由肖水源[16]編制,包括主觀支持、客觀支持、支持利用度3個維度,共10個條目,其中8個條目為單選題,選項1~4,計1~4分,2道題為多項選擇題。條目總分為13~70分,評分越高表示社會支持越好。本研究量表的Cronbach′s α系數為0.88。
1.2.4 調查方法
本調查為橫斷面調查,由抽樣的5所社區中心婦保門診10名醫務人員培訓合格后承擔調查任務。劉穎等[17]綜合多項國內外EPDS應用研究成果,EPDS應用于產后抑郁調查的常見時間點在產后1周、產后6~8周;Meta分析表明,國際范圍內男性產后抑郁一般在產后3~6個月相對較高[18]。本項目把調查時間點設定在產后30~100 d對產婦丈夫進行調查。對納入研究對象的產婦及產婦丈夫進行面對面調查,問卷當場收回,所有問卷經課題組質控后合格問卷雙人錄入。
1.3 統計學方法

2 結果
2.1 研究對象一般資料
2.1.1 問卷回收
5個調查點所在轄區2021年在蘇州本地分娩產婦6 567人,門診隨訪產婦6 292人(95.8%),629名產婦及其丈夫接受調查,回收問卷629份,合格問卷621份,姑蘇區(市區)、昆山(東)、吳江(南)、高新區(西)、常熟(北)分別回收合格問卷151、107、121、125、117份。
2.1.2 調查時間點
產后42 d獲得536份(86.3%),在產后30 d 獲得65份(10.5%),在產后3個月獲得20份(3.2%)。
2.1.3 產婦丈夫一般特征
年齡21~53(31.81±4.63)歲;是否本地人:是305人,否316人;居住地:城區265人,鎮區133人,農村223人;是否獨生子女:是340人,否281人;教育水平:研究生65人,本科284人,專科147人,高中107人,小學18人;直系親屬有無精神異常史:有29人,無592人;婚姻狀態:初婚591人,非初婚30人;婚姻滿意程度:極其滿意188人,非常滿意267人,滿意23人,一般126人,不滿意10人,非常不滿意4人,極其不滿意3人;是否有向新生兒發泄情緒的沖動:有600人,沒有21人;居住條件:租房住116人,自有住房494人,其他11人;家庭年收入:50萬元以上33人,30萬~50萬元188人,15萬~<30萬元314人,5萬~<15萬元57人,5萬元以下29人。
2.1.4 產婦一般特征
年齡20~43(25.27±4.13)歲;教育水平:研究生57人,本科253人,專科174人,高中135人,小學2人;醫療付費方式:醫保520人,自費97人,其他4人;是否本地人:是208人,否413人;居住地:城市241人,鄉鎮151人,農村229人;是否獨生子女:是303人,否318人;孕期對胎兒性別的期望:期望為男孩16人,期望為女孩42人,無所謂563人;孕期合并疾病情況:無合并疾病586人,合并糖尿病28人,合并妊娠高血壓3人,合并其他疾病4人;孕期照顧者:丈夫507人,父母46人,公婆51人,保姆6人,自我照顧11人;婚姻滿意度:極其滿意118人,非常滿意265人,滿意59人,一般158人,不滿意14人,非常不滿意7人,極其不滿意0人;婆媳關系滿意度:極其滿意88人,非常滿意218人,滿意63人,一般218人,不滿意15人,非常不滿意11人,極其不滿意8人;胎次:首孩291人,二孩303人,三孩27人;本次懷孕有無保胎:有193人,無428人。
2.1.5 新生兒一般特征
621名新生兒(單胎),男324人,女297人;出生情況:早產17人,正常產603人,過期產1人;自然分娩 413人,剖宮產206人,其他助產2人;健康狀況:正常體重596人,低體重兒11人,巨大兒14人;伴嚴重新生兒疾病(窒息、中重度先天性疾病等)9人,無嚴重疾病612人;出生后至調查日期間有住院3人,曾患1次及以上疾病但未住院11人,無疾病607人;夜間照料者:產婦本人124人,夫妻177人,父母89人,公婆80人,保姆78人,父親29人,多人44人。
2.2 PPD情況
2.2.1 總體PPD情況
將EPDS得分≥10分為丈夫可能有PPD,本次調查中EPDS得分≥10分122人,占19.7%。
2.2.2 不同區域PPD情況
姑蘇區(市區)、昆山(東)、吳江(南)、高新區(西)、常熟(北)EPDS得分≥10分占比分別為19.2%(29/151)、19.6%(21/107)、20.7%(25/121)、19.2%(24/125),19.7%(23/117),5組間PPD發生率比較差異無統計學意義(χ2=0.282,P=0.995)。
2.2.3 不同調查時間點PPD情況
調查時間點為產后30 d、產后42 d、產后3個月的EPDS得分≥10分占比分別為18.5%(12/65)、19.8%(106/536)、20.0%(4/20),EPDS得分≥10分的占比呈現隨時間延長逐漸增高的趨勢,但3組間PPD發生率比較差異無統計學意義(χ2=0.024,P=0.975)。
2.3 PPD影響因素分析
因本研究中不同區域、不同調查時間點所獲得的數據,各組間PPD發生率比較差異無統計學意義,因此對數據合并后并進行影響因素分析。
2.3.1 單因素分析
以EPDS≥10分為因變量,以31個分類變量和8個連續變量為自變量進行單因素分析。結果提示,31個分類變量中10個變量有統計學意義,見表1;8個連續變量中2個有統計學意義,見表2。
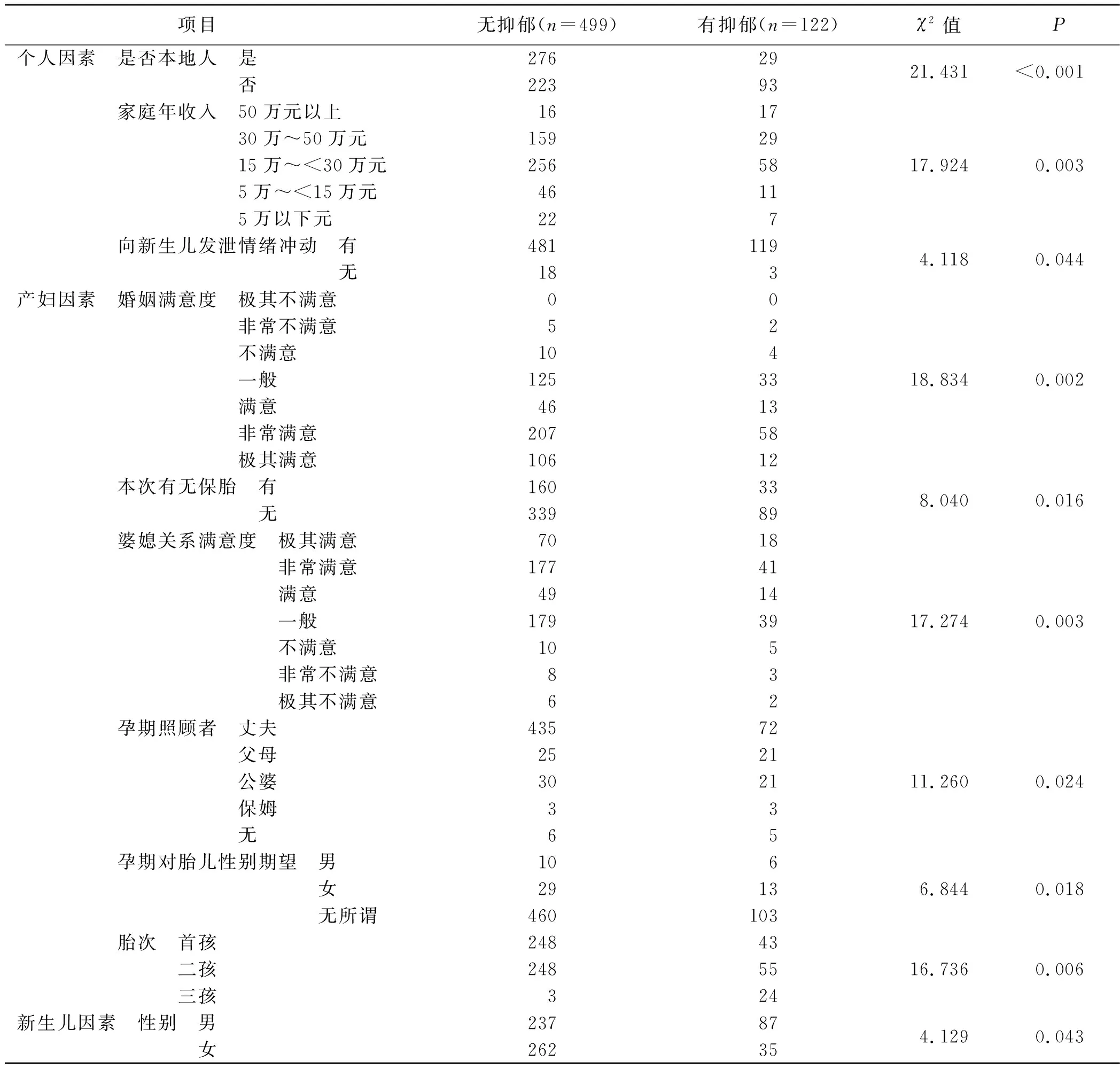
表1 PPD分類變量單因素分析結果(n=621)

表2 PPD連續變量的單因素分析 單位:分
2.3.2 多因素分析
將單因素分析中有統計學意義的12個因素納入多因素Logistic回歸分析,神經質、客觀支持按原值輸入,其余自變量及賦值分別為:丈夫是否本地人(是=1,否=2);家庭年收入(50萬元以上=1,30萬~50萬元=2,15萬~<30萬元=3,5萬~<15萬元=4,5萬元以下=5);丈夫曾有向寶寶發泄情緒的沖動(有=1,無=2);產婦婚姻滿意度/婆媳關系(極其不滿意=1,非常不滿意=2,不滿意=3,一般=4,滿意=5,非常滿意=6,極其滿意=7);本次有無保胎(有=1,無=2);孕期照顧者(丈夫=1,父母=2,公婆=3,保姆=4,無=5);孕期對胎兒性別的期待(男=1,女=2,無所謂=3);胎次(首孩=1,二孩=2,三孩=3);新生兒性別(男=1,女=2)。采用多因素Logistic回歸分析方法,納入標準為0.05,剔除標準為0.10;多因素回歸分析顯示有獨立統計學意義的變量有4個,分別為家庭年收入、婆媳關系滿意度、胎次、客觀支持。見表3。
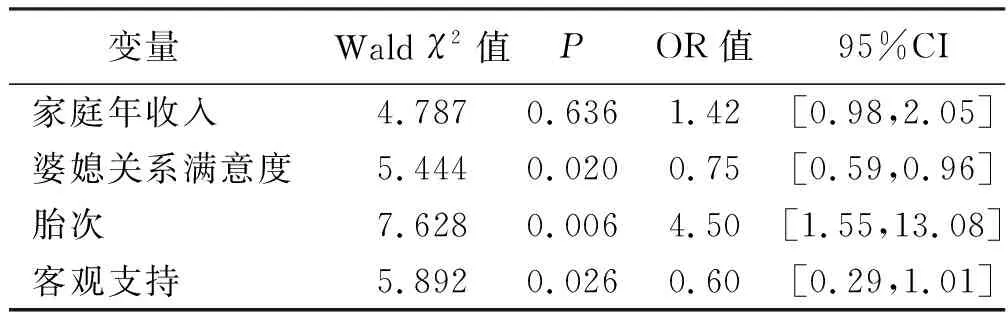
表3 PPD多因素非條件Logistic回歸分析結果
3 討論
3.1 產婦PPD流行現狀
蘇州地區抽樣調查產后30~100 d PPD發生率為19.7%,與采用同一界值點的廣州某產后診所產后6個月內PPD發生率24.1%[13]比較,本研究篩查時間點偏早,可能尚未進入PPD 3~6個月的發病高峰期[19]。有學者應用EPDS對192名新生兒父親產后抑郁進行篩查,在產后7周采用同一界值點篩查PPD發生率10.0%,因本研究中篩查時間點81.5%集中在產后42 d左右,故2項研究結果具有一定可比性,本研究PPD發生率高于牛津大學報道結果[14]。因界值點和調查時間不同,國內其他研究顯示PPD發生率為0.8%~56.9%[6-8],國外部分研究顯示PPD發生率為1.2%~25.5%[3-5],可作為一定的參考。基于本調查近1/5新生兒父親在產后30~100 d內有產后抑郁癥狀,且隨著新生兒出生后3~6個月進入PPD高發期[20],而PPD會直接或間接影響孩子發展[11]。因此,家庭、社區心理支持組織、婦產科和兒科醫務工作者,要在新生兒出生后的0~1歲系統保健管理中,在規范做好產婦產后抑郁預防和干預同時高度關注丈夫產后抑郁的篩查和干預。
3.2 PPD影響因素分析與建議
多因素Logistic回顧模型顯示有獨立統計學意義的變量分別為家庭年收入、妻子對現在婆媳關系滿意度、胎次、客觀支持。
3.2.1 家庭收入
本研究結果顯示,家庭收入是影響新生兒父親PPD的獨立影響因素(OR=1.42),隨著家庭收入提高PPD發生率升高。與陳淼等[19]對南京市孕早期孕婦抑郁狀況調查中家庭收入對抑郁的影響結果一致。蘇州作為準一線城市,經濟發達,中等收入群體占比較高,但住房、交通、教育成本高,與低收入人群相比,中等收入人群追求更高的品質生活,承擔的社會負擔和金融風險較高,主觀認同感較低,容易陷入中等收入陷阱;高收入群體可能面臨更大的工作壓力,導致中等收入和高收入群體產婦PPD的比例要高于低收入群體。張璇等[21]發現高收入、高學歷群體存在自評健康陷阱效應,即居民收入水平越高自評健康狀況越好,教育水平越高自評健康狀況越好,但既是高收入又是高學歷的群體,自評健康狀況卻較低,該現象在國內經濟發達地區尤為明顯。由于EPDS評分依靠受試者主觀自我體驗,本研究結果可能亦受該效應影響,在產后保健門診醫護人員如能進一步結合自評與他評量表篩查,將更有利于評價結果的準確性。
3.2.2 胎次
胎次與PPD具有更高的關聯強度(OR=4.50),本次調查中二孩和三孩之和占比(53.1%)超過一孩(46.9%),說明新的生育政策在蘇州市取得良好成效,有利于蘇州市人口結構優化,減緩老齡化速度。但多孩家庭父親PPD發生率高于單孩家庭父親(χ2=17.736,P=0.006),這與多孩家庭養育成本增加、照料負擔加重、居住條件更顯擁擠、家庭情感分配更復雜、各種應激負性事件概率增加等密切相關。作為家庭主要成員的產婦丈夫,如在生育多孩情況下其PPD發生率得不到有效控制,會造成家庭關系緊張和新生兒養育環境惡化,對有多孩生育意愿的人群帶來負面影響,干擾國家三孩生育政策實施效果。因此,建議政府出臺多孩生育家庭的扶持政策,尤其是衛生保健方面的扶持政策要盡快強有力實施,讓產婦、配偶以及其他家庭照護者及時獲得心理健康干預服務。
3.2.3 婆媳關系滿意度
本研究結果顯示,婆媳關系滿意度是影響新生兒父親PPD的獨立影響因素,妻子對婆媳關系不滿意,造成家庭關系緊張,作為夾在母親和妻子中間的新生兒父親,面對親人之間矛盾調解者這一角色,成為負面情緒的主要承接者,而且往往成為妻子發泄情緒的主要對象,在家庭新增人口后家庭關系重構的磨合期,這種負性刺激會加快丈夫產后抑郁的發生[22]。因此,要積極倡導文明家風和社區調停,發揮社會心理服務體系在家庭建設中的作用,發展第三方志愿組織,動員居住在本社區的醫務人員尤其是護理人員參與,及時化解家庭矛盾。
3.2.4 客觀社會支持
本研究結果顯示,社會支持量表中客觀社會支持維度得分與PPD發生率呈負相關(OR=0.60),隨著客觀社會支持得分增高PPD發生率降低,這個結果與賴敏華等[23-25]研究結果一致;研究中提出,缺乏社會支持以及狹隘的人際關系是產婦丈夫發生PPD的重要因素[26],缺乏家庭支持對PPD有促發作用,家庭支持是客觀社會支持的一部分,缺乏家庭支持、家庭矛盾是導致丈夫發生PPD的重要原因。新生兒出生后對產婦提出了更高的要求,除撫養新生兒需要足夠的經濟基礎,配偶的產后抑郁高發性、婆媳關系的復雜性等家庭關系都可促發產婦PPD的發生。社會支持量表中主觀支持和支持利用度2個維度未進入回歸模型,可能與中國傳統男性比較擔當、主觀承受力較強、善于整合各種資源為所用有關。所以,應注意評估產婦丈夫的客觀社會條件,針對較弱的社會支持群體給予重點關注和干預。
4 小結
EPDS應用于產婦PPD篩查且界值點為10分是可行的。盡管PPD尚未成為重大公共衛生問題,但為更好落實國家三孩政策,建議各級政府、社會組織和醫療衛生機構、醫務人員和社會工作者應針對各項影響因素有針對性地采取有效干預措施,給予該群體更多的理解和關注、開展積極心理調適和角色轉換。本研究為橫斷面抽樣調查,存在一定局限性,如采取隊列研究,更適合PPD患病規律及其危險因素和因果關系的判斷。

