等離子射頻消融術對小兒扁桃體腺樣體肥大的療效
史欣 蔣源 孫繼周 陳進偉
扁桃體腺樣體肥大屬于耳鼻喉科常見癥,兒童為該病的高發群體[1]。該病患兒可出現鼻塞、張口呼吸以及打鼾等臨床表現,部分患者伴有發熱以及咽喉腫痛等癥狀,嚴重的可能引起呼吸功能障礙,甚至會造成中耳炎及支氣管炎等[2]。有研究指出,扁桃體及腺樣體肥大若不能及時給予治療,患兒長期處于呼吸道感染刺激狀態,可導致其扁桃體腫脹癥狀進一步加重,阻礙患者正常呼吸[3]。既往臨床治療扁桃體腺樣體多采用常規扁桃體剝離術的方式,但該療法易給患兒造成較明顯創傷[4]。而且,該術式對于患兒術中配合度的要求較高,手術操作有較大難度,耗費時間較長,極易造成術中出血量增加,并可增加術后并發癥發生風險,存在一定局限性[5]。低溫等離子射頻消融術作為科學的新型手術療法,基于低溫消融的原理,借助低溫等離子射頻產生的能量,在低溫狀態下對組織進行手術切割,可有效減少對周圍組織造成的損傷,具備微創的優勢,有助于促進患者術后康復[6,7]。本研究嘗試在小兒扁桃體腺樣體肥大治療中應用等離子射頻消融術,觀察其應用效果,并將其與常規扁桃體剝離術進行對比,報告如下。
1 資料與方法
1.1 一般資料 選擇2020年2月至2022年2月我院收治的84例小兒扁桃體腺樣體肥大,隨機數表法分為對照組和研究組,每組42例。2組一般資料比較差異無統計學意義(P>0.05)。見表1。

表1 2組一般資料比較 n=42
1.2 納入與排除標準
1.2.1 納入標準:診斷為小兒扁桃體腺樣體肥大,臨床診斷與《耳鼻咽喉頭頸外科學》[8]中關于小兒扁桃體肥大、腺樣體肥大[8]的診斷標準相符,并經手術病理學確認;對研究中所用手術療法能夠耐受;患兒家屬了解研究內容并自愿參與研究。
1.2.2 排除標準:合并凝血功能障礙;并發實質性臟器功能障礙;過去曾接受咽喉手術治療;無法全程配合本研究。
1.3 方法
1.3.1 對照組治療方法為常規扁桃體剝離術。手術選用的麻醉方式為氣管插管全身麻醉,采用平臥、墊肩、頭后仰體位, 注意頭勿過度后仰,頸部勿懸空,可加用頸墊,并用頭墊固定頭部,防止頭部左右偏移。術者位于患兒頭端。根據兒童的年齡和體型選擇合適的開口器和壓舌板,壓舌板的大小可依據年齡和體型選擇。開口器充分暴露咽腔,提前備好扁桃體抓鉗,于術中夾持患兒扁桃體上極,將其朝前方向內適當牽拉,顯露扁桃體上極與舌腭弓界限,鐮狀刀將其黏膜切開至扁桃體被膜顯露,使用剝離器對患兒扁桃體與咽側壁間隙進行分離,分離至扁桃體下極,通過圈套器將下極套牢,收緊鋼絲圈,對扁桃體進行摘除,仔細檢查有無扁桃體組織殘留,確認無殘留后進行手術切口壓迫止血。對于活動性出血,可通過電凝止血或縫合止血方式進行止血。分別經雙側鼻腔導入一次性導尿管,拉起軟腭,固定導尿管,暴露鼻咽腔。70°鼻內鏡下經患兒口腔將腺樣體刮匙放入患兒鼻咽部,將其腺樣體刮除,并通過棉球實施壓迫止血處理。術后給予常規抗感染。
1.3.2 研究組治療方法為低溫等離子射頻消融術。引導患者取平臥位,行氣管插管全身麻醉,墊肩、頭后仰體位,消融能量級別通常設置為7級,凝血能量級別設置為3級,刀頭接通0.9%氯化鈉溶液。用扁桃體抓鉗提起扁桃體,并向對側牽拉,使扁桃體底部與前弓被膜形成一凹痕,然后等離子刀頭(踩消融檔位)沿前弓凹痕作一弧形切口,再用刀頭沿著切口一邊翻轉扁桃體,一邊沿著扁桃體的被膜層消融分離,消融方向可自上極向下,亦可自下極向上,直至完全切除扁桃體。在消融切割的過程中,注意保護上下極的黏膜皺襞,如遇到較大的血管出血,此時把刀頭緊貼出血點,踩踏凝血檔位持續1~2 s,即可止血。對于較劇烈的出血,或者看不清楚出血點時,可采用棉球壓迫止血,待出血減緩或者能夠看清出血點時,再使用等離子刀頭凝結止血,必要時血管鉗夾閉血管,縫扎或結扎。
1.3.3 2組均進行6個月的術后隨訪。
1.4 觀察指標 (1)療效:參考方崢嶸等[9]相關療效標準判斷患兒療效。痊愈:治療后患兒病灶被完全切除,且患兒打鼾及鼻塞等臨床癥狀基本消失;有效:治療后患兒病灶縮小幅度≥60%,且患兒打鼾及鼻塞等臨床癥狀大幅緩解;無效:治療后患兒病灶縮小幅度<60%,且相關臨床癥狀無變化甚至出現加重。總有效率=痊愈率+有效率。(2)通氣功能指標:術前、術后6個月,通過Alice PDx 便攜式睡眠監測儀(品牌:飛利浦)檢測2組氧減指數(ODI)、呼吸紊亂指數(AHI)及最長呼吸暫停時間(LAT)。(3)圍術期指標:觀察2組術中出血量及切口愈合時間,將其手術時間及住院時間進行對比。(4)并發癥:觀察2組術后出血、周圍組織受損及感染發生情況。
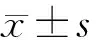
2 結果
2.1 2組臨床療效比較 研究組痊愈22例,有效18例,治療總有效率為95.24%,對照組痊愈15例,有效17例,總有效率為76.19%,組間比較差異有統計學意義(P<0.05)。見表2。

表2 2組患者臨床療效比較 n=42,例(%)
2.2 2組患兒通氣指標比較 2組術前各項通氣指標比較差異無統計學意義(P>0.05);隨訪6個月,2組患兒各項通氣指標均較術前降低,且研究組低于對照組,差異有統計學意義(P<0.05)。見表3。
2.3 2組患兒圍術期指標比較 與對照組比較,研究組術中出血量明顯更少,切口愈合時間、手術時間和住院時間等各項圍術期時間指標更短,差異均有統計學意義(P<0.05)。見表4。
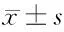
表3 2組患兒通氣指標比較 n=42,
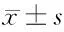
表4 2組患兒圍術期指標比較 n=42,
2.4 2組患兒并發癥發生情況 研究組術后出血1例,無1例感染及周圍組織損傷,總并發癥發生率為 2.38%;對照組術后出血3例,感染2例,周圍組織損傷1例,總并發癥發生率為14.29%。研究組并發癥發生率明顯低于對照組,差異有統計學意義(χ2=3.896,P<0.05)。
3 討論
扁桃體腺樣體肥大即扁桃體肥大伴腺樣體肥大,屬于兒科常見癥之一,主要由反復炎癥刺激造成病理性增生和肥大,多數患兒伴有鼻塞流涕、咽部不適以及耳悶耳痛等癥狀,雖然不至于威脅患兒生命安全,但若不能及時進行有效治療可能導致下呼吸道刺激癥狀加重,不利于保障患兒健康和發育[10,11]。研究表明,小兒扁桃體炎、腺樣體肥大可能造成阻塞性睡眠呼吸暫停低通氣綜合征,極易影響患兒通氣功能及正常生長發育,危害患兒身體健康[12,13]。扁桃體腺樣體肥大經保守藥物治療難以獲得理想效果,臨床多采用手術方式進行治療[14]。
常規扁桃體剝離術是臨床治療扁桃體腺樣體肥大的傳統術式,能夠獲得一定的療效,但該手術方式存在出血量大、手術時間長等不足,且難以完全摘除腺樣體,療效有限。同時,該手術方式電刀切除溫度過高,易導致周圍組織受損,增加術后并發癥發生風險,不利于促進患者術后康復[15]。低溫等離子射頻消融術,能夠對間隙間組織聯系進行有效阻斷,使病變組織發生凝固并壞死,從而對病變組織與正常組織進行有效分離,實現治療目的[16]。與常規扁桃體剝離術相比,低溫等離子射頻消融術對患兒造成的手術創傷相對較小,具備微創優勢[17]。研究發現,研究組取得的療效良好,且術后并發癥發生率較常規扁桃體剝離術低。低溫等離子射頻消融術治療期間,溫度可維持在50~70℃,溫度相對較低,可避免因高溫造成病灶附近正常組織受損,有助于減少術中出血量和手術并發癥,治療安全性較高。該手術治療中采用的刀頭長度充足,同時可實現自由彎曲,有利于徹底切除扁桃體內病灶,且術中可實現切割、消融與止血一體化治療,對于提高手術療效,縮短手術時間有積極作用。扁桃體腺樣體肥大患兒多伴有鼻塞、張口呼吸及打鼾等癥狀,故臨床治療該病時需注意患兒鼾癥的改善情況[18]。本研究中,扁桃體腺樣體肥大患兒接受低溫等離子射頻消融術治療后,其ODI、AHI及LAT等通氣指標均得到顯著改善。提示該手術方式確實能夠促進患兒通氣狀況的改善,有利于緩解患兒鼾癥。低溫等離子射頻消融術在治療過程中始終遵循低溫消融的操作原理,對所用電能頻率進行科學控制,確保其<100 kHz,在介質刺激下可形成等離子體,等離子體本身帶有高速帶電離子,能夠破壞分子鍵,并對蛋白質組織等進行裂解,使其轉化為低分子量氣體,實現對病變組織的有效消融。通過這種治療方式,能夠最大限度避免正常組織受損,提高治療有效性和安全性,從而促進患兒術后切口早期愈合,加速患兒病情康復,使患兒通氣指標得到有效改善,緩解其鼾癥。顏小梅[19]研究發現,小兒腺樣扁桃體肥大患兒接受低溫等離子消融術治療后,其手術時間、咽痛時間、鼻腔恢復通氣時間及住院時間均較傳統手術治療短,且手術并發癥較少。表明低溫等離子消融術確實能夠促進扁桃體腺樣體肥大患兒康復進程的縮短,且有利于預防各種手術并發癥。此外,賈圓圓[20]研究發現,低溫等離子消融術治療小兒扁桃體腺樣肥大可顯著減輕患兒疼痛,改善患兒預后,更有利于提高患兒接受度,便于臨床推廣應用。
綜上所述,小兒扁桃體腺樣體肥大臨床治療工作中,使用低溫等離子射頻消融術可明顯提高患兒臨床療效,有助于改善患兒通氣狀況,減輕其鼾癥,并可減少手術出血量,促進患兒術后早期康復,降低手術并發癥發生率,臨床應用有效性和安全性均較高。

