肺超聲導(dǎo)向CRRT超濾控制在膿毒癥患者早期液體復(fù)蘇中的應(yīng)用效果
張 衡
湖北省武漢市第一醫(yī)院急診醫(yī)學(xué)科,湖北武漢 430022
膿毒癥是重癥監(jiān)護(hù)室常見(jiàn)綜合征,其中20%~30%合并急性腎損傷(AKI)患者需接受連續(xù)性腎臟替代治療(CRRT)[1-2]。積極的液體復(fù)蘇是膿毒癥休克治療的關(guān)鍵環(huán)節(jié),但臨床過(guò)度的液體復(fù)蘇往往造成容量超負(fù)荷,增加患者心臟功能衰竭及肺水腫發(fā)生率[3-4]。因此,快速準(zhǔn)確地評(píng)估患者容量狀態(tài),及時(shí)做好容量管理至關(guān)重要。既往患者容量狀況評(píng)估通常采用脈波指示劑連續(xù)心排量技術(shù),但該技術(shù)為侵入性操作,價(jià)格昂貴,對(duì)治療護(hù)理操作要求較高[5]。隨著超聲技術(shù)日趨成熟,肺超聲在患者容量評(píng)估中得到廣泛應(yīng)用,與其他評(píng)估工具相比具有無(wú)創(chuàng)、無(wú)輻射、經(jīng)濟(jì)實(shí)用、操作簡(jiǎn)單的特點(diǎn)[6-7]。超聲技術(shù)在膿毒癥休克患者液體復(fù)蘇容量管理中應(yīng)用的相關(guān)研究較少,本研究以2020年6月至2022年6月在本院急診醫(yī)學(xué)科重癥監(jiān)護(hù)室救治的40例接受床邊CRRT的膿毒癥患者為研究對(duì)象,觀察了肺超聲在膿毒癥患者液體復(fù)蘇后容量評(píng)估中的應(yīng)用,及其在CRRT過(guò)程中對(duì)超濾控制的指導(dǎo)作用,現(xiàn)報(bào)道如下。
1 資料與方法
1.1一般資料 選取2020年6月至2022年6月在本院急診醫(yī)學(xué)科重癥監(jiān)護(hù)室接受CRRT的40例合并AKI的膿毒癥患者為研究對(duì)象。(1)納入標(biāo)準(zhǔn):①符合膿毒癥定義與診斷標(biāo)準(zhǔn)者[8];②符合AKI診斷標(biāo)準(zhǔn),予以早期液體復(fù)蘇后進(jìn)行床邊CRRT大于24 h者。(2)排除標(biāo)準(zhǔn):①合并氣胸、肺氣腫、皮下氣腫等影響超聲監(jiān)測(cè)者;②合并活動(dòng)性出血或嚴(yán)重出血傾向者;③治療過(guò)程中放棄治療者。根據(jù)CRRT期間容量評(píng)估模式不同,將研究對(duì)象分為觀察組和對(duì)照組,每組各20例。觀察組中男13例,女7例;平均年齡(72.0±9.1)歲。對(duì)照組中男15例,女5例;平均年齡(69.1±10.7)歲。兩組患者性別、年齡等一般資料比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。
1.2治療方法 (1)對(duì)照組:根據(jù)《2016國(guó)際膿毒癥和感染性休克管理指南》,給予對(duì)照組患者常規(guī)治療。早期積極進(jìn)行液體復(fù)蘇,保持呼吸道通暢,抗感染,糾正酸中毒及電解質(zhì)紊亂,必要時(shí)給予機(jī)械通氣、營(yíng)養(yǎng)支持等治療。使用ABLE 11.5 Fr-20 cm雙腔中心靜脈導(dǎo)管經(jīng)股靜脈插管建立體外循環(huán),選擇瑞典金寶Ganbro Prismaflex CRRT機(jī)進(jìn)行CRRT,采用連續(xù)性靜脈-靜脈血液透析濾過(guò)模式,設(shè)置血流120~180 mL/min,選用淼凌血液濾過(guò)置換基礎(chǔ)液,透析液量保持2 L/h,選擇前置換模式,置換液量2 L/h,治療時(shí)間至少24 h。治療前根據(jù)患者心率、血壓、中心靜脈壓(CVP)、平均動(dòng)脈壓等血流動(dòng)力學(xué)指標(biāo)評(píng)估患者容量狀態(tài),設(shè)置超濾速率,治療過(guò)程中根據(jù)患者血流動(dòng)力學(xué)指標(biāo)及血液凈化相關(guān)并發(fā)癥情況調(diào)整血管活性藥物用量、液體入量及血液凈化參數(shù)。(2)觀察組:觀察組接受CRRT前采用肺超聲評(píng)估患者容量情況,結(jié)合患者血流動(dòng)力學(xué)指標(biāo)設(shè)置超濾速率,治療期間每4小時(shí)采用肺超聲評(píng)估患者容量情況。使用mindray M7便攜式彩色多普勒超聲系統(tǒng),選用C5-2s探頭,患者取仰臥位,檢查胸骨左側(cè)至腋中線第2至第4肋間隙,胸骨右側(cè)第2至第5肋間隙。觀察有無(wú)積液,符合以下特征記錄為病理性B線,起始并垂直于胸膜線,可隨肺滑動(dòng)而移動(dòng),向圖像遠(yuǎn)場(chǎng)延伸的鐳射樣強(qiáng)回聲。單一肋間隙內(nèi)有3條甚至更多的B線存在,表明存在病理性改變,前胸壁對(duì)稱點(diǎn)探查到多條B線,提示肺水腫[9]。由經(jīng)過(guò)重癥超聲培訓(xùn)的2名醫(yī)生和6名護(hù)士組成膿毒癥治療小組,根據(jù)探查胸前壁對(duì)稱點(diǎn)超聲B線數(shù)量實(shí)時(shí)調(diào)整血管活性藥物用量、液體入量及超濾速率。如患者存在陽(yáng)性改變,調(diào)整治療量0.5 h后復(fù)測(cè)超聲實(shí)時(shí)調(diào)整治療參數(shù),直至陽(yáng)性體征消失。
1.3評(píng)價(jià)方法 比較CRRT 24 h前后兩組患者血流動(dòng)力學(xué)參數(shù)(心率、CVP),每小時(shí)尿量、清蛋白、血漿滲透壓及尿比重,治療24 h使用血管活性藥物種類、用量及液體總?cè)肓?CRRT上機(jī)開(kāi)始至治療24 h)、心臟功能超聲檢測(cè)指標(biāo)[左室舒張末期容積(EDV)、左室收縮末期容積(ESV)、每搏輸出量(SV)、左室射血分?jǐn)?shù)(LVEF)、短軸縮短率(FS)]。
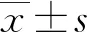
2 結(jié) 果
2.1兩組治療前及治療24 h后各項(xiàng)指標(biāo)改善情況 兩組治療前心率、CVP、清蛋白、血漿滲透壓、每小時(shí)尿量及尿比重指標(biāo)比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。兩組治療24 h后心率、CVP指標(biāo)均有所改善,且觀察組明顯優(yōu)于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。觀察組治療24 h后每小時(shí)尿量及血漿滲透壓較治療前改善,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。

表1 兩組治療前及治療24 h后各項(xiàng)指標(biāo)改善情況
2.2兩組治療24 h血管活性藥物用量及液體總?cè)肓勘容^ 觀察組治療24 h血管活性藥物用量及液體總?cè)肓棵黠@少于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表2。

表2 兩組治療24 h后血管活性藥物用量及液體總?cè)肓勘容^
2.3兩組治療前后心臟功能超聲檢測(cè)指標(biāo)比較 觀察組治療24 h后各項(xiàng)心臟功能超聲檢測(cè)指標(biāo)較治療前改善,且觀察組LVEF改善明顯優(yōu)于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表3。

表3 兩組治療前后心臟功能超聲檢測(cè)指標(biāo)比較
3 討 論
膿毒癥患者容量管理是臨床治療中的難點(diǎn),臨床治療早期往往通過(guò)積極的液體復(fù)蘇提高有效循環(huán)血容量。膿毒癥患者因毛細(xì)血管通透性增加,輸入的液體會(huì)迅速重新分布到組織間質(zhì),導(dǎo)致體液超負(fù)荷,引起肺水腫及腎臟充血等功能障礙[8-9]。研究表明,膿毒癥患者液體復(fù)蘇后,有21%的患者第1天出現(xiàn)組織水腫,48%的患者3 d內(nèi)出現(xiàn)液體超負(fù)荷,而液體復(fù)蘇容量超負(fù)荷與合并AKI重癥患者的病死率增加密切相關(guān)[10]。不同患者具有不同的液體敏感性和耐受性,患者液體復(fù)蘇后應(yīng)具體分析容量狀態(tài),及時(shí)、準(zhǔn)確評(píng)估血流動(dòng)力學(xué)指標(biāo),實(shí)施個(gè)體化的容量管理。以往對(duì)膿毒癥患者容量狀況的監(jiān)測(cè)及血液凈化過(guò)程中治療參數(shù)的調(diào)整多依據(jù)患者血壓、心率及CVP的變化情況,其影響因素眾多,常常給臨床判斷造成困難[11]。為優(yōu)化膿毒癥容量管理策略,本院對(duì)膿毒癥患者液體復(fù)蘇后采用肺部超聲實(shí)時(shí)評(píng)估肺水情況,根據(jù)超聲檢查結(jié)果,結(jié)合血流動(dòng)力學(xué)參數(shù)變化,及時(shí)指導(dǎo)調(diào)整超濾速率及液體出入量,減少容量超負(fù)荷及肺水腫等并發(fā)癥發(fā)生率。
肺超聲彗尾征(即病理性B線)的產(chǎn)生機(jī)制尚不明確,較廣泛被認(rèn)可的理論源于水-氣結(jié)構(gòu),當(dāng)存在血管外肺水肺泡淹沒(méi)時(shí),增厚的小葉間隔與周?chē)鷼怏w聲阻抗形成明顯失諧界面,超聲束在界面上振動(dòng),從而產(chǎn)生共振時(shí)形成的混響尾影,即B線,臨床診斷通過(guò)探查B線數(shù)量可定量評(píng)估肺水腫[12-13]。BLANCO等[14]將B線區(qū)分為間隔7 mm左右的B7線和間隔3 mm左右的B3線,分別提示間質(zhì)性水腫和肺泡水腫,可對(duì)危重患者肺水腫做定性評(píng)估,同時(shí)發(fā)現(xiàn)B線的數(shù)量及厚度與血管外肺水呈正相關(guān)(P<0.05)。近年來(lái)肺超聲在監(jiān)測(cè)膿毒癥患者的肺通氣、有效血容量及心排量等血流動(dòng)力學(xué)狀況中的效果已得到廣泛驗(yàn)證,肺部超聲監(jiān)測(cè)危重患者機(jī)體容量負(fù)荷的動(dòng)態(tài)變化有較高的靈敏度和特異度[15-18]。REISINGER等[19]研究發(fā)現(xiàn),不同分區(qū)的肺超聲監(jiān)測(cè)方式對(duì)輕度、中度及重度肺水腫均具有較高的診斷準(zhǔn)確性。國(guó)內(nèi)研究發(fā)現(xiàn)肺超聲B線數(shù)量的變化可以準(zhǔn)確評(píng)估血液凈化治療前后血管外肺水的變化,并反映肺通氣的效率和發(fā)生心力衰竭的風(fēng)險(xiǎn)[20]。這些臨床證據(jù)進(jìn)一步證實(shí),B線可作為評(píng)估肺水的指標(biāo),早期應(yīng)用肺超聲實(shí)時(shí)動(dòng)態(tài)監(jiān)測(cè)預(yù)測(cè)患者液體反應(yīng)性,結(jié)合血流動(dòng)力學(xué)指標(biāo)可指導(dǎo)醫(yī)護(hù)人員設(shè)置理想的CRRT超濾曲線。肺部B線數(shù)量增多、厚度增厚,則提示血管外肺水增加,肺水腫加重,超濾量及排泄量相對(duì)較少,液體輸入過(guò)多過(guò)快,此時(shí)需要適當(dāng)增加治療超濾量,調(diào)整血管活性藥物用量及速率,通過(guò)動(dòng)態(tài)評(píng)估及實(shí)時(shí)超濾控制實(shí)現(xiàn)更加精準(zhǔn)的容量管理。本研究中,進(jìn)行CRRT 24 h后觀察組心率、CVP等血流動(dòng)力學(xué)指標(biāo)改善情況明顯優(yōu)于對(duì)照組,觀察組治療24 h后血漿滲透壓及每小時(shí)尿量較治療前明顯增加,說(shuō)明通過(guò)肺超聲動(dòng)態(tài)監(jiān)測(cè)患者容量情況,實(shí)時(shí)調(diào)整超濾曲線,液體入量及血管活性藥物用量能夠更快速地達(dá)到液體平衡目標(biāo),改善血漿滲透壓,避免容量過(guò)負(fù)荷。
可逆性的左心室功能障礙是膿毒癥患者心功能障礙的典型表現(xiàn)。超聲心臟指數(shù)及射血分?jǐn)?shù)具有容量依賴性,早期患者心臟收縮功能指數(shù)正常得益于液體復(fù)蘇治療,但會(huì)明顯增加心臟前負(fù)荷,肺水腫是心力衰竭的高風(fēng)險(xiǎn)因素,容量過(guò)負(fù)荷同樣會(huì)增加不良預(yù)后的風(fēng)險(xiǎn)[21]。因此,積極的容量評(píng)估,及時(shí)調(diào)整容量管理策略,減少不必要的補(bǔ)液對(duì)改善合并心、腎功能障礙患者的預(yù)后尤為重要。本研究?jī)山M患者24 h血管活性藥物用量及24 h液體總?cè)肓棵黠@少于對(duì)照組,心臟超聲監(jiān)測(cè)結(jié)果顯示,觀察組治療24 h后心臟功能超聲檢測(cè)指標(biāo)較治療前明顯改善,LVEF優(yōu)于對(duì)照組,說(shuō)明精準(zhǔn)、個(gè)體化的容量管理可以使膿毒癥患者在液體復(fù)蘇后真正受益。
綜上所述,肺超聲檢查無(wú)風(fēng)險(xiǎn)、易操作,可隨時(shí)進(jìn)行快速、簡(jiǎn)易的重復(fù)評(píng)估,對(duì)合并AKI的膿毒癥患者肺水監(jiān)測(cè)敏感且準(zhǔn)確,可為設(shè)定及實(shí)時(shí)調(diào)整患者治療參數(shù),設(shè)立液體平衡目標(biāo),調(diào)整超濾速率提供依據(jù)。
——過(guò)敏性休克和肺水腫的搶救流程

