折疊頂壓球囊與傳統鞏膜外加壓治療孔源性視網膜脫離的對比研究
張 寧,張百珂,賈 雍,郭麗莎,王春磊,張向陽,馮繼偉,田學敏
0 引言
孔源性視網膜脫離(rhegmatogenous retinal detachment,RRD)是一類嚴重的致盲性眼科疾病[1-2]。對于不復雜的RRD[3],傳統鞏膜外加壓術(scleral Buckling,SB)可在保留自身玻璃體前提下,實現視網膜復位,是一種安全且有效的治療方式[3-6]。但在SB手術過程中,長時間牽拉肌肉,患者常感到不適,易引起眼心反射,增加手術風險;且其對術者操作技術要求高,學習曲線長,不易掌握[7-8]。因此,探尋治療RRD更易操作、安全、對玻璃體干預更少的外路手術方法一直是RRD治療研究的熱點之一[9]。20世紀70年代,Lincoff等對不放液的鞏膜外加壓手術進行了改進,發明了Lincoff球囊[10-13],但由于其易引起感染,球囊材料的生物相容性相對較差等缺點而沒有被廣泛應用。為了改良SB,我們應用折疊頂壓球囊(foldable capsular body,FCB)替代傳統鞏膜扣帶對視網膜裂孔進行加壓封閉裂孔。前期探索性試驗已經證明FCB鞏膜外加壓治療RRD的安全性和有效性[14]。回顧性研究2019-03/2022-04期間行手術治療的81例82眼RRD患者的臨床資料,對比觀察FCB和SB的療效及并發癥發生情況,詳細研究內容如下。
1 對象和方法
1.1 對象回顧性分析本院2019-03/2022-04間手術治療的RRD患者81例82眼。納入標準:(1)年齡≥18歲;(2)僅有一次視網膜破裂引起的視網膜脫離;(3)無既往眼底手術史;(4)視網膜脫離不超過2個象限,且脫離時間不超過1mo。排除標準:(1)對二氧化硅過敏;(2)增殖型玻璃體視網膜病變(PVR)C級以上或其他復雜性視網膜脫離;(3)合并青光眼或其他嚴重眼病;(4)屈光介質混濁嚴重影響手術定位裂孔者。將患者按照不同治療方式分為兩組,FCB組:45例46眼,患者行折疊球囊鞏膜外加壓治療;SB組:36例36眼,患者行傳統鞏膜外加壓治療。本研究方案經中國人民解放軍聯勤保障部隊第九八八醫院醫學倫理委員會審核通過(No.2017006、2020007)。所有患者及家屬均知情并同意手術方案。
1.2 方法
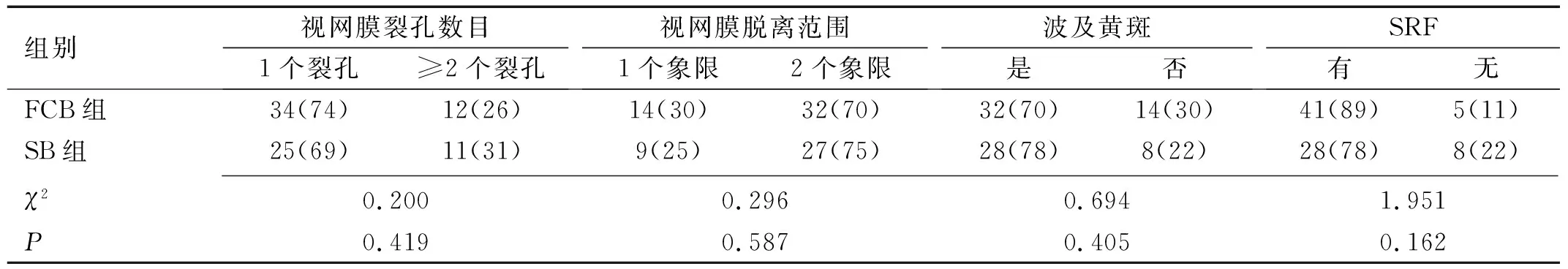
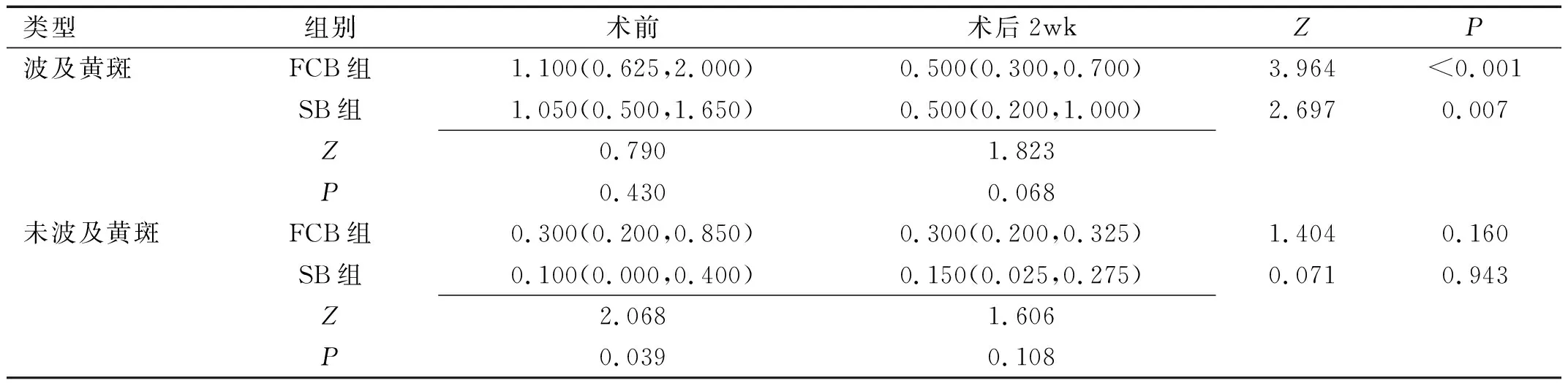
1.2.1 觀察指標(1)手術時間:即從球結膜切開,到縫合結束所需的時間。(2)手術前后視網膜在位情況:通過眼科B型超聲、眼底、光學相干斷層掃描檢查(optical coherencetomography,OCT)觀察。(3)手術前后視網膜下積液(subretinal fluid,SRF)吸收情況:術前OCT檢查顯示有SRF,術后1mo OCT檢查顯示無SRF,則代表該治療可改善SRF情況,反之為不能改善。改善:通過OCT檢查,術前有SRF,術后無SRF;未改善:通過OCT檢查,術前有SRF,術后仍有SRF。(4)手術前后最佳矯正視力(best corrected visual acuity,BCVA):統計分析時轉換為最小分辨角的對數(LogMAR)方便統計。(5)斜、復視:術后通過角膜映光法、眼球運動等方法判斷患眼有無斜視,術后患眼視物重影記為復視。(6)運用視覺模擬評分法(visual analogue scale,VAS):運用VAS評分,評估患者術后疼痛情況,0分代表無痛,10分代表劇痛,患者根據術后1d,1wk,3mo疼痛程度評分,即VAS值。VAS=0分為無痛,0分 1.2.2 治療方法由同一位醫生完成兩組手術。FCB組:于結膜下將球囊置入至相應的鞏膜面,向球囊注入生理鹽水實現球囊可支撐頂壓鞏膜和視網膜,復位視網膜。用激光和(或)冷凝有效封閉裂孔,見圖1。SB組:同常規傳統鞏膜外加壓術[3,16],預置眼肌牽引線后,在視網膜脫離區域下方行鞏膜穿刺放出SRF,縫合固定硅膠海綿或環扎帶于視網膜脫離區域,形成墊壓嵴復位視網膜。 圖1 手術過程圖片 A:結膜下浸潤麻醉后,用稀釋碘伏和生理鹽水反復沖洗結膜囊。沿視網膜裂孔方向,在角膜緣后方5~6mm,平行于角膜緣方向剪開球結膜。切口長約4~5mm;B:分離球結膜組織直達鞏膜。沿鞏膜壁向后分離結膜下組織14~16mm,形成一個隧道,并在裂孔位置的視網膜脫離高點做一個約1mm的放射狀切口。將1mL注射器針頭斜插入視網膜下間隙,釋放視網膜下液體(約0.8~1mL)后檢查;C:顯微鏡下重新定位視網膜裂孔后緣,將FCB鞏膜外墊壓抽真空后折疊,FCB球面朝向鞏膜面,沿預先做好的隧道置入球旁。縫線封閉鞏膜切口,用5-0不可吸收縫線將球囊引流管固定在裂孔后緣中央正前4mm;D:通過引流閥裝置注射1mL生理鹽水。檢查球囊對應的鞏膜壓陷良好,裂孔后緣位于墊壓嵴上方,并進一步結扎固定全部引流管;E:將FCB鞏膜外墊壓引流閥橫行折入球筋膜下,對位縫合結膜切口兩針;F:應用妥布霉素地塞米松眼膏對患眼進行包扎。術中根據裂孔周圍增殖情況選擇是否冷凍,無明顯增殖者行冷凍處理,未行冷凍者術后行視網膜光凝,眼壓過低者玻璃體腔注入適量無菌氣體,以促進視網膜復位。 統計學分析:采用SPSS23.0軟件分析和處理,計量資料數據進行正態檢驗,偏態分布的計量資料采用M(P25,P75)表示,組內比較采用威爾科克森符號秩檢驗,組間比較采用威爾科克森秩和檢驗。計數資料采用n(%)表示,采用χ2檢驗,單元格期望頻數<5時,采用Fisher確切概率法,P<0.05表示差異具有統計學意義。 2.1 患者術前比較兩組患者一般資料、患眼狀態比較,差異均無統計學意義(P>0.05),見表1、2。 表1 兩組患者一般資料比較 表2 兩組患眼狀態比較 眼(%) 2.2 患者手術時間比較兩組手術均成功實施,FCB組46眼手術時長9~37[16.50(12.75,25.00)]min,SB組36眼手術時長31~58[38.00(36.25,41.75)]min,差異有統計學意義(Z=6.632,P<0.001),FCB組手術時間明顯短于SB組。 2.3 患者術后視網膜一次復位情況比較術后3mo,FCB組視網膜成功復位率為96%(44/46),略高于SB組92%(33/36),差異無統計學意義(χ2=0.08,P>0.05)。FCB對大范圍視網膜脫離也是有效的,見圖2。FCB組2眼因增殖膜牽拉,未成功復位,術后2眼另行經結膜微創玻璃體切除術后均實現視網膜成功復位。SB組1眼因黃斑前膜、2眼因玻璃體牽拉復位欠佳,術后2眼行經結膜微創玻璃體切除術,1眼行FCB鞏膜外加壓術均實現視網膜成功復位,兩組患者最終均實現視網膜復位。 圖2 FCB組某病例術前術后1wk的B超及OCT和眼底照相結果 A:脫離的視網膜(白色箭頭);B:B超顯示FCB鞏膜外墊壓植入術后形成屈曲(白色箭頭);C:OCT顯示視網膜脫離手術前存在SRF(白色箭頭);D:術后視網膜復位情況及SRF吸收情況(白色箭頭);E:術前眼底圖像,大范圍青灰色視網膜隆起(白色箭頭);F:術后視網膜周邊可見清晰的激光光凝固定斑(白色箭頭)。 2.4 手術前后SRF情況比較通過OCT進行觀察對比兩組患者術前與術后1mo SRF吸收情況,兩組均可促進患眼SRF吸收,但組間SRF改善率差異無統計學意義(χ2=1.007,P=0.316),見表3。 表3 兩組患者手術前后SRF吸收情況比較 眼(%) 2.5 手術前后BCVA比較將兩組有無波及黃斑的BCVA分開比較,波及黃斑的兩組手術前后BCVA比較,差異均有統計學意義(P<0.01)。未波及黃斑的兩組手術前后BCVA比較,差異均無統計學意義(P>0.05)。波及黃斑的兩組間比較,FCB組較SB組對BCVA改善有更好的趨勢,但其差異無統計學意義(P>0.05),見表4。 表4 兩組患者手術前后BCVA比較 [M(P25,P75),LogMAR] 2.6 術后不適及并發癥發生情況比較 2.6.1 術后疼痛通過VAS評分評估兩組患者術后疼痛情況,術后1wk,3mo,兩組患者VAS值均為0分。術后1d,FCB組VAS值1.00(0.00,2.00)分,SB組VAS值3.00(2.00,3.00)分,差異有統計學意義(Z=4.518,P<0.001),FCB組術后1d患者痛感較SB組更低。 2.6.2 斜視和復視術后1d,兩組術后斜視發生率的差異無統計學意義(P>0.05)。兩組術后1d復視發生率的差異無統計學意義(P>0.05),見表5。 表5 兩組患者并發癥發生率比較 眼(%) 2.6.3 高眼壓術后1wk內,兩組高眼壓發生率比較無統計學意義(P>0.05,表5),經治療后眼壓均恢復正常,兩組均無持續性高眼壓情況發生。 2.6.4 眼瞼腫脹術后1wk,FCB組無明顯眼瞼腫脹,SB組明顯眼瞼腫脹不適發生率為33%,差異有統計學意義(P<0.001),相較于FCB組,SB組術后更易出現眼瞼腫脹,見表5。 RRD于各地發病率較高[17-18],一旦發病,需得到及時的手術治療,否則會對視力引起不可逆的傷害[19]。SB是目前公認的治療RRD的標準手術方式。適合有晶狀體、高度近視、裂孔位于眼球赤道部或眼球前部無嚴重PVR不復雜的RRD患者[20-21]。SB通過硅膠條帶或硅膠海綿固定于球周鞏膜外,加壓鞏膜到位,形成壓嵴,有效封閉裂孔的同時不破壞原有的玻璃體[22-23]。FCB的工作原理與Lincoff球囊相同,都是通過向球囊內注入液體,形成扁平隆起的鞏膜嵴復位視網膜,術后可在局部麻醉下取出球囊,相較于SB更簡便易行[5,9]。 本研究中,由同一位經驗豐富的醫生對一般情況無明顯差別的兩組患者分別施以FCB和SB,一次手術后FCB組視網膜復位率為96%(44/46),略高于SB組92%(33/36),組間比較無統計學意義(P>0.05)。FCB組與SB組均可有效改善SRF,但組間SRF改善率差異無統計學意義(P>0.05)。將兩組有無波及黃斑的患眼術前術后BCVA分開對比發現,波及黃斑的FCB組手術治療效果較SB組有更好的趨勢,可能與FCB特殊術式手術時間短、對眼底黃斑損傷更小有關,但其組間差異無統計學意義(P>0.05),考慮與本次樣本量小無法充分體現其優越性,需后續擴大樣本容量,進行驗證。 多項臨床數據表明,通過SB治療RRD可以有效封閉裂孔,復位視網膜[24-25]。但其術后也伴隨一系列并發癥,比如術后斜視和復視[26-27]。本研究中FCB組46眼術后3眼發生斜視,2眼于術后4~5mo取出球囊后,斜視好轉。本組患眼術后發生斜視考慮與球囊位置有關,但數據樣本有限,后期需擴大樣本容量進行更進一步的研究驗證。FCB組術后復視發生率為30%(14/46),術后SB組術后復視發生率為11%(4/36),兩組術后復視發生率比較無統計學意義(P>0.05),術后1~2wk兩組患者復視均消失,為一過性復視,無臨床意義。FCB與SB相比,FCB優勢明顯。傳統的鞏膜外加壓需要通過間接檢眼鏡,所見眼底圖像為倒置圖像,且放大倍數小,手術操作難,手術時間長。FCB全程在顯微鏡下進行操作,手術視野清晰,操作簡單,更加微創。本研究將兩組手術時長進行對比,FCB組46眼手術時長9~37[16.50(12.75,25.00)]min,SB組36眼手術時長31~58[38.00(36.25,41.75)]min,兩組手術時長對比差異有統計學意義(P<0.001),FCB組手術時長明顯短于SB組,手術時間短不僅減少了麻醉量,還減少了患者術中長時間牽拉肌肉帶來的不適,患者術后1d VAS評分較SB組的差異有統計學意義(P<0.001),FCB組較SB組可減輕患者術后痛感。FCB組46眼術后1wk均未發生明顯眼瞼腫脹,SB術中需要反復長時間拉動肌肉來暴露鞏膜,SB組12眼術后發生明顯眼瞼腫脹。FCB組術后1wk內3眼出現高眼壓,考慮與使用激素類滴眼液有關,停用激素類滴眼液后2眼眼壓恢復正常。SB組術后1wk內2眼出現眼壓高,經相應治療后眼壓均恢復正常,兩組均無持續性高眼壓情況發生。 FCB由高純度醫用硅膠制成,具有良好的生物相容性,引流管埋在結膜下,避免了眼眶感染的風險[14]。不需要深部鞏膜縫合,大大地降低了鞏膜穿孔的風險,手術時間短,降低手術對眼周組織的創傷,減輕術后腫脹和不適感。此外,FCB植入可逆,可隨時取出,且不會造成永久性球壁扭曲、明顯的屈光不正及術后感染。此次對比研究中,植入FCB的患者恢復良好,均未發生球囊暴露、移位、感染等并發癥。本研究FCB組所有視網膜復位成功的患者均可以良好地適應球囊,沒有明顯異物感,未發生排異反應。本研究中FCB組視網膜成功復位率為96%(44/46),FCB對鞏膜和視網膜均有壓迫作用,可以有效頂壓視網膜裂孔形成墊壓嵴,促進視網膜再復位。 綜上所述,FCB和SB對RRD均有一定的臨床療效,相較于SB,FCB手術耗時短,患者痛苦少。且FCB具有操作簡單、創口小的優勢,但本研究中臨床資料數據尚有限,且部分患者術后隨訪時間較短,后期需大量收集和分析臨床數據進行更多的系統性、前瞻性、隨機對照試驗使FCB更好地應用于臨床中。
2 結果



3 討論

