ERCP聯合EST對膽總管結石患者腸道微生態及預后的影響
賈昭 高艷紅 張艷敏 李安平 錢慶增
膽總管結石是臨床常見的膽道疾病,高發于中老年人[1,2],以發熱、黃疸、右上腹絞痛為主要臨床表現,該病發病急,如果不能及時處理,有可能進展為急性化膿性膽管炎、膽源性胰腺炎等病癥,而危及患者的生命。目前,手術治療較為常用,但不同術式的臨床療效不一[3,4]。開腹手術對患者造成的創傷較大,而內鏡手術作為微創手術,更易于患者所接受。長時間的膽總管結石易造成膽汁淤積,會對腸道微生態產生不同程度的影響,進而影響到患者的術后康復[5,6]。因而選擇何種手術方案,可以確保手術療效的同時,并改善患者的腸道微生態備受關注。此次研究探討了內鏡逆行胰膽管造影(ERCP)聯合內鏡下十二指腸乳頭括約肌切開取石術(EST)對膽總管結石患者腸道微生態及預后的影響,報道如下。
1 資料與方法
1.1 一般資料 選擇唐山市中心醫院2020年3月至2021年3月膽總管結石患者88例。入選標準:符合膽總管結石臨床標準,經CT檢查確診,患者對研究知情同意,經醫院倫理委員會批準。排除標準:患有器質性疾病、膽道手術史、精神性疾病、手術禁忌癥、研究資料不全的患者。采用隨機數字表法分為2組,對照組44例,男26例,女18例;年齡38~69歲,平均(56.41±8.73)歲;最大結石直徑0.32~0.76 cm,平均(0.54±0.12)cm;結石數目為1~6枚,平均(2.76±0.59)枚;觀察組44例,男27例,女17例;年齡36~68歲,平均(55.84±7.92)歲;最大結石直徑0.31~0.75 cm,平均(0.52±0.16)cm;結石數目為1~6枚,平均(2.68±0.51)枚。2組性別比、年齡、最大結石直徑、結石數目差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組:實施開腹手術治療。全麻,于右肋緣下行15 cm斜切口,逐層切開后,探查腹腔中膽囊、膽囊管狀況,確定膽總管結石位置,縱行切開膽總管前壁1.5 cm,用石鉗將結石夾出,沖洗并探查膽總管,確保無殘留結石,縫合膽總管,留置腹腔引流管,逐層縫合。術后抗生素治療3~5 d,嚴密監測生命體征。
1.2.2 觀察組:實施ERCP聯合EST治療。全麻,內鏡置入十二指腸降部,找到十二指腸乳頭,插入導管,胰管造影,找到膽管結石部位,確認結石數量和位置,在Oddi括約肌行1.5 cm切口,置入取石網取石,經造影確認無殘留結石后,放置鼻膽管引流,縫合切口。術后抗生素治療3~5 d,嚴密監測生命體征指標。
1.2.3 于治療前后行腸道微生態檢測,所用儀器為法國生物梅里埃公司生產的ATB半自動微生物鑒定系統,操作如下:將新鮮糞便0.5 g加入到無菌氯化鈉溶液中,上機檢測,結果以每克糞便濕重中菌落形成單位數的對數值表示lgCFU/g。菌種包括雙歧桿菌、大腸桿菌、乳酸桿菌、梭菌、擬桿菌。
1.2.4 生化指標檢測:抽取患者晨起空腹靜脈血2 ml,加入肝素抗凝管,轉速3 000 r/min,離心10 min,取血清,采用酶聯免疫吸附法測定白細胞介素-6、C-反應蛋白,試劑盒購自于上海科華生物工程股份有限公司,嚴格按照說明書操作。采用日立7100型全自動生化分析儀檢測總膽紅素、間接膽紅素、直接膽紅素。
1.3 觀察指標 記錄2組手術指征(手術時間、術后禁食時間、術后引流時間、術后住院時間)、臨床療效(結石清除、術后1年內復發)、并發癥(感染、膽漏、出血、胰腺炎)。
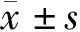
2 結果
2.1 2組治療前后腸道微生態比較 2組治療后雙歧桿菌、乳酸桿菌高于治療前,而大腸桿菌、梭菌、擬桿菌低于治療前(P<0.05)。觀察組治療后雙歧桿菌、乳酸桿菌高于對照組(P<0.05),而大腸桿菌、梭菌、擬桿菌低于對照組(P<0.05)。見表1。

表1 2組治療前后腸道微生態比較
2.2 2組治療前后生化指標比較 2組治療后總膽紅素、間接膽紅素、直接膽紅素、白細胞介素-6、C-反應蛋白低于本組治療前(P<0.05);且觀察組低于對照組(P<0.05)。見表2。
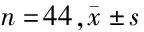
表2 2組治療前后生化指標比較
2.3 2組手術指征比較 觀察組手術時間、術后禁食時間、術后引流時間、術后住院時間短于對照組(P<0.05)。見表3。
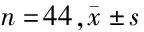
表3 2組手術指征比較
2.4 2組臨床療效比較 觀察者術后結石清理度差異無統計學意義(P>0.05),1年內復發率低于對照組(P<0.05)。見表4。
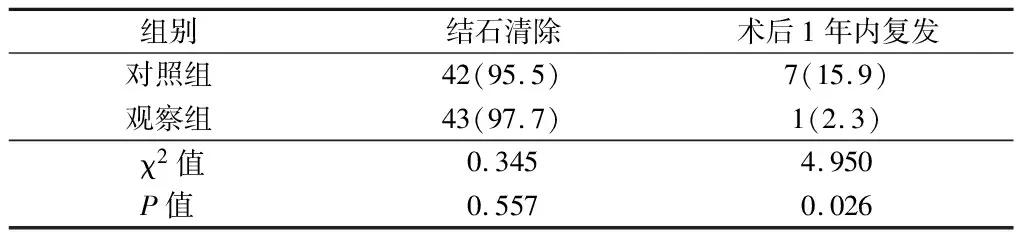
表4 2組患者臨床療效比較 n=44,例(%)
2.5 2組并發癥比較 觀察者并發癥總發生率低于對照組(P<0.05)。見表5。
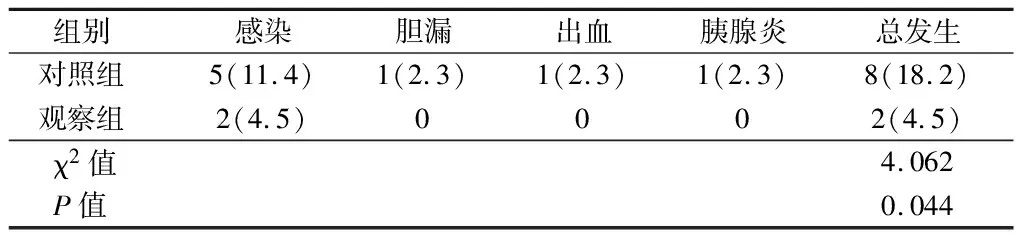
表5 2組并發癥比較 n=44,例(%)
3 討論
原發性膽總管結石可在膽總管中形成,或原發于肝內膽管的結石下降落入膽總管。繼發性膽總管結石是指原發于膽囊內的結石通過膽囊管下降到膽總管。諸多研究提示,其形成可能與膽道感染、膽汁淤滯、膽道寄生蟲病有密切關系[7,8]。隨著飲食結構改變、人口老齡化發展,膽總管結石的發病率一直處于高位[9,10]。
臨床治療方案中,開腹手術較為常用,但手術切口較大,住院時間和恢復時間較長。在膽管切開后,需要放置T管引流,時間較長,會給患者帶來明顯痛苦,且T管還有可能引發二次手術,并且并發癥較多,易引發膽漏、出血、感染等。而此次研究選用了ERCP聯合EST,結果顯示,ERCP聯合EST較開腹手術的療效更佳,可明顯改善膽總管結石患者的腸道微生態狀況,減輕體內炎性反應,縮短術后恢復時間。
ERCP聯合EST的優勢在于微創,手術切口不僅小,也不會遺留腹部傷口,還會縮短患者的恢復時間,患者更易于接受。同時,ERCP聯合EST還可以提高結石清除成功率,更有利于患者的術后轉歸。其中,ERCP可清晰顯示患者的胰膽管狀況,也是臨床診斷胰膽管疾病的金標準[11],可大幅降低術后殘留結石發生風險。Hanif等[12]研究結果顯示,術后殘留結石發生率為12.9%。侯杰等[13]研究結果顯示,術后殘留結石發生率為13.64%。本次研究的術后殘留結石發生率僅為4.5%。
ERCP聯合EST可減少患者術中的臟器牽拉,有助于減輕手術創傷,減少出血量和應激反應,利于患者的術后早期康復。由于手術創傷小,術中暴露較少,還會減輕手術造成的炎性反應,可在一定程度上避免繼發性損傷。同時,ERCP造成的Oddi括約肌結構和功能損傷小,將大幅降低患者術后胰腺炎、消化道出血的并發癥風險[14],在減輕膽道損傷的同時,降低術后膽漏的發生風險[15]。
ERCP聯合EST有效清除結石后,是膽汁代謝及時恢復到正常水平,不僅減少了代謝產物對機體造成的不良影響,還有助于改善腸道微生態。有研究顯示,膽汁酸可影響腸道內細菌的生長,可調節菌群種類和數量,具有清潔和殺菌作用[16]。當腸道內膽汁酸缺乏時,會發生菌群失調,并造成腸道黏膜的機械、化學、免疫、生物屏障破壞。有研究顯示,在膽道閉鎖條件下,腸道中大腸桿菌、變形桿菌等致病菌會顯著增加,而優勢菌,如雙歧桿菌、乳酸菌等會明顯減少[17]。這與本次研究的結果相似。
綜上所述,ERCP聯合EST治療膽總管結石是安全有效的,還可顯著改善患者的腸道微生態及預后,值得臨床推廣使用。

