腹腔鏡下卵巢囊腫剝除術治療卵巢囊腫的效果及對殘留卵巢儲備功能、自然妊娠結局的影響
池保繪,楊金妹,龐 嵐
卵巢囊腫指卵巢內或其表面形成的囊狀結構,且囊內含有液體或固態物質。雖然多數患者屬于生理性的卵巢囊腫,經一段時間可自行消失,通常不會對身體健康造成影響,但也有部分患者屬于病理性囊腫,會出現不斷增大的情況,若不及時治療可能導致囊腫破裂、感染等繼發病變,從而引發嚴重癥狀[1]。卵巢囊腫主要病因包括環境、飲食、激素、感染等。其治療方法主要分為藥物治療與手術治療,當囊腫直徑>5 cm時一般選擇手術治療,臨床上常用的方式為開腹式手術和腹腔鏡手術,開腹式手術雖然視野較好,利于直接觀察患者病變部位,但其切口較大,恢復較慢,感染率較高[2]。隨著微創技術的發展,腹腔鏡手術因具備創傷小、出血少、恢復快的特點逐漸廣泛應用于臨床,其主要利用腹腔鏡顯示患者腹腔內部情況,從而引導腹外手術器械的操作,因此創口較小,感染率較低,有利于患者恢復[3]。本研究主要針對腹腔鏡下卵巢囊腫剝除術的效果及對卵巢囊腫患者殘留卵巢儲備功能、自然妊娠結局的影響展開相關研究,具體內容報告如下。
1 資料與方法
1.1一般資料 選取2019年4月—2020年11月我院行卵巢囊腫剝除術治療的卵巢囊腫97例為研究對象。納入標準:①均符合《婦產科學》中卵巢囊腫的診斷標準[4];②臨床資料完整;③無肝腎功能障礙;④符合手術治療相關標準[5]。排除標準:①存在凝血功能障礙者;②妊娠及哺乳期患者;③精神異常,無法正常交流者。根據手術方式的不同將患者分為對照組48例和觀察組49例,所有患者為女性,其中對照組年齡25~42(28.45±4.21)歲;病程3個月~5(2.13±1.04)年;囊腫直徑6~9(7.04±0.33)cm;美國生育學會(AFS)分期:Ⅲ期26例,Ⅳ期22例。觀察組年齡26~45(30.45±3.65)歲;病程5個月~6(2.67±1.58)年;囊腫直徑5~9(7.62±0.12)cm;AFS分期:Ⅲ期24例,Ⅳ期25例。2組年齡、病程、基本病情等一般臨床資料比較差異無統計學意義(P>0.05),具有可比性。
1.2方法 囑所有患者術前6~8 h禁飲、禁食,術中密切監測患者生命指標,若出現異常及時予以治療措施,術后均予以抗感染治療。①對照組:采取開腹卵巢囊腫剝除術,協助患者取平臥位,予以全麻,經腹正中作切口,逐層開腹,進入腹腔后觀察囊腫情況,吸取囊腫中囊液后打開卵巢皮質,行囊腫剝除術,最后縫扎止血關腹,術后留置導尿管。②觀察組:采用腹腔鏡下卵巢囊腫剝除術,患者采取平臥位,頭低臀高位,予以全麻,在腹腔鏡操作之前,于臍部穿刺,往腹腔內注入氣體形成氣腹,便于腹腔鏡器械的置入及囊腫位置和盆腹腔結構的觀察,于患者下腹左右兩側做1 cm切口,置入5 mm、10 mm的trocar器械,左側為操作孔置入5 mm trocar,探查盆腹腔,觀察囊腫大小以及表面是否存在贅生物。若囊腫完整未破裂,利用單極電鉤在薄弱處做切口,鈍性分離卵巢囊壁[6]。如果囊腫出現破裂則采用穿刺抽吸針吸凈囊腫內囊液并反復沖洗,之后利用穿刺針對囊腫壁間隙進行注射,幫助形成囊腫壁與卵巢皮質間的分界面,切除后將標本置入乳膠袋送病理檢查,最后檢查有無滲血,再沖洗盆腔,采用可吸收線將切口縫合。
1.3觀察指標
1.3.1手術相關情況:比較2組手術相關情況,具體包括手術時間、術中出血量、術后首次下床時間。
1.3.2免疫功能指標:比較2組免疫功能指標,主要為IgG、IgM、IgA。分別于患者術前及術后6個月清晨空腹狀態下抽血,利用全自動生化分析儀(迪瑞醫療科技股份有限公司,吉械注準:20192220224)對離心后的血清進行IgG、IgM、IgA水平檢測。上述指標降低則提示免疫功能低下的可能[7]。
1.3.3卵巢儲備功能:比較2組卵巢儲備功能,主要檢測指標為抗苗勒管激素(AMH)、促卵泡激素(FSH)、雌二醇(E2)水平。患者術前及術后6個月于清晨空腹狀態下抽取外周靜脈血3~5 ml,離心后獲取上層血清,采用酶聯免疫吸附試驗及其配套試劑盒對AMH進行檢測;使用全自動化學發光免疫分析儀(深圳天辰醫療科技有限公司,粵械注準:20192220656)對FSH和E2進行檢測。AMH降低提示卵巢儲備功能下降,FSH>40 mU/L提示卵巢功能低下,E2過低提示排卵障礙[8]。
1.3.4超聲檢測指標:比較2組超聲檢測指標,術前及術后6個月使用彩色多普勒超聲診斷儀(通用電氣醫療系統中國有限公司,蘇械注準:20172060567)進行檢查,容積探頭頻率3~9 MHz,具體指標包括卵巢體積(OV)、竇狀卵泡數(Fo)。OV正常值為4 cm×3 cm×1 cm,長徑為7~8 cm;Fo正常值為3~11個/月,若超過12個/月提示多囊卵巢綜合征的可能[9]。
1.3.5自然妊娠結局:比較2組自然妊娠結局,術后24個月,通過電話和回院復查的方式隨訪,記錄患者自然妊娠情況[10]。
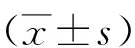
2 結果
2.1手術相關指標 觀察組手術時間、術中出血量以及術后首次下床活動時間均短于或少于對照組(P<0.01)。見表1。
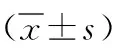
表1 2組行卵巢囊腫剝除術患者手術相關指標比較
2.2免疫功能指標 術前,2組IgG、IgM、IgA水平比較差異無統計學意義(P>0.05)。術后6個月,2組IgG、IgM、IgA水平均較術前明顯升高,且觀察組高于對照組(P<0.05)。見表2。

表2 2組行卵巢囊腫剝除術患者手術前后免疫功能指標比較
2.3卵巢儲備功能 術前,2組AMH、FSH、E2水平比較差異無統計學意義(P>0.05)。術后6個月,2組AMH、FSH、E2水平均較術前明顯升高,且觀察組高于對照組(P<0.05)。見表3。
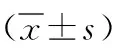
表3 2組行卵巢囊腫剝除術患者手術前后卵巢儲備功能比較
2.4超聲檢測指標 術前及術后6個月,2組OV、Fo的組內及組間比較差異均無統計學意義(P>0.05)。見表4。
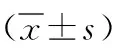
表4 2組行卵巢囊腫剝除術患者手術前后超聲檢測指標比較
2.5自然妊娠結局 隨訪24個月內,觀察組懷孕時間短于對照組,妊娠率高于對照組(P<0.01)。見表5。

表5 2組行卵巢囊腫剝除術患者自然妊娠結局比較
3 討論
卵巢是女性的性腺器官,最主要的功能是產生排出卵子并分泌性激素。卵巢囊腫則是指在卵巢內或表面出現囊狀結構,部分卵巢囊腫超過5 cm后不會自行消失,而且還影響母卵細胞質量以及腹腔微環境,從而影響患者生育功能,降低患者免疫力,因此必須利用手術方式進行剝除治療[11]。傳統開腹式手術雖然能有效清除囊腫組織,但其創傷性大,對患者機體損傷也大,因此臨床多選擇腹腔鏡手術,腹腔鏡手術屬于微創手術,創傷小,患者恢復較快[12]。本研究結果也發現,觀察組手術時間、術中出血量以及術后首次下床活動時間均短于或少于對照組,說明腹腔鏡下手術通過顯示器不僅能清晰觀察盆腔內情況,方便手術操作,而且其創口較小,能減少術中出血量,減輕對患者機體損傷,有效促進術后恢復。何瓊和黎興美[13]在腹腔鏡及開腹手術對良性卵巢囊腫剝除術治療效果和不良反應率評價的研究中指出,腹腔鏡手術的手術時間更短,術中出血量較少,故對機體傷害更小。
免疫球蛋白可以殺死細菌或病毒,預防細菌或病毒感染,同時也可以通過檢測免疫球蛋白水平了解患者術后感染情況[14]。本研究發現,術后6個月,2組IgG、IgM、IgA水平均較術前明顯升高,且觀察組高于對照組,表明腹腔鏡手術因其創傷性較小的特點,更利于免疫功能的恢復,促進患者康復。對此也有相關研究表明,腹腔鏡手術對患者免疫功能影響較小,有利于患者術后機體的快速恢復[15]。
卵巢囊腫主要表現為腹痛、腹水以及腹膜刺激征,嚴重時會發生盆腔粘連,若囊腫較大還會影響患者卵巢正常排卵,嚴重者導致不孕,影響患者生育能力[16]。臨床上除了通過檢測患者基礎性激素水平來評定卵巢儲備功能外,還可以通過OV及Fo來綜合評價患者卵巢儲備功能。對此,本研究結果顯示,術后6個月,2組AMH、FSH、E2水平均較術前明顯升高,且觀察組高于對照組,觀察組與對照組OV及Fo比較差異均無統計學意義。綜合考慮,發現相較于開腹式手術,腹腔鏡手術能有效降低對卵巢功能的影響,而其原因在于開腹式手術在剝離過程中損傷正常組織概率高,而此次腹腔鏡手術采用水分離法,有效避免了在剝離過程中對正常卵巢組織的損傷,降低了對卵巢儲備功能的影響[17]。也有相關文獻指出,腹腔鏡手術創傷小,對患者術后卵巢儲備功能影響更小[18]。最后,本研究整理24個月隨訪資料發現,觀察組懷孕時間短于對照組,妊娠率高于對照組,也進一步說明了腹腔鏡手術對患者機體以及卵巢功能影響更小,有利于患者身體功能的恢復。也有相關文獻表明,腹腔鏡下卵巢囊腫剝除術并不會影響患者遠期卵巢功能[19]。
綜上所述,與開腹式手術相比,腹腔鏡下卵巢囊腫剝除術的創傷小,且對卵巢囊腫患者免疫功能以及卵巢儲備功能影響較輕,更利于患者的術后恢復。

