個體化股骨后髁旋轉測量截骨在膝關節骨性關節炎全膝關節置換術中的應用效果
田文明,耿登峰,周恩昌,李邦國,劉默然,徐汝斌
近年,膝關節骨性關節炎發病率呈逐漸升高趨勢,全膝關節置換(TKA)術是治療終末期膝關節病變的有效術式,15年假體生存率>90%[1]。良好的股骨假體旋轉是TKA術成功的關鍵,而股骨假體旋轉不良可引發術后膝關節疼痛、僵硬、步態異常等多種并發癥,繼而影響預后[2]。經研究證實,截骨角度錯誤是TKA術失敗的首要原因[3]。手術常用的參考軸線包括股骨外科上髁軸(sTEA)、股骨后髁線(PCL),其中sTEA是最接近膝關節屈伸軸的解剖學來源軸,且理論上認為股骨假體應與其平行放置[4]。目前在準確確定股骨旋轉截骨角度方面未得到共識,通常主要參照PCL外旋3°截骨來確定股骨假體旋轉[5];但對于不同人種、個體、年齡的患者來說,后髁角(PCA)存在差異,而統一參考PCL外旋3°并不可靠。鑒于此,本研究主要探究個體化股骨后髁旋轉測量截骨對TKA術患者截骨參數、膝關節活動度的影響。
1 資料與方法
1.1一般資料 選擇2019年4月—2021年6月于本院擬行TKA術的膝關節骨性關節炎120例。納入標準:患者均因膝關節骨性關節炎擬行TKA術;對手術耐受者;患者及其家屬對本研究手術方案知情并同意;年齡55~80歲。排除標準:近3個月內發生膝關節感染者;關節外畸形者;有膝關節外傷及手術史者。按照股骨遠端旋轉截骨方法分為對照組和觀察組,每組60例。2組性別、年齡等一般資料比較差異無統計學意義(P>0.05),具有可比性。見表1。本研究經醫院倫理委員會審核批準。

表1 2組行TKA術膝關節骨性關節炎一般資料比較
1.2方法 2組手術均由同一醫師操作,假體為膝關節PS型假體,由山東威高公司提供。
1.2.1術前影像檢查:所有患者術前行膝關節螺旋CT掃描及三維重建,儀器來源于美國GE256層容積螺旋CT;患者取仰臥位,雙下肢按照中立位放置,膝關節置于伸直位,無內外旋,以膝關節為中心包括近遠端內10 cm,垂直于股骨干的解剖軸線掃描;獲取圖像后由經驗豐富的影像科醫師行CT三維重建,在CT橫斷位圖像上分別定位PCL(股骨后髁最低點切線)、sTEA(股骨外上髁最凸點和內上髁凹最低點的連線),測量PCA(PCL與sTEA之間的夾角),所有測量定位由同一觀測者連續測量3次取均值。
1.2.2手術方法:所有患者行喉罩全麻聯合神經阻滯麻醉,外翻髕骨并將髕下2/3脂肪墊切除,清理殘存半月板、交叉韌帶。在股骨髓內及脛骨髓外定位。運用測量截骨技術先垂直脛骨機械軸行脛骨后傾截骨,后截股骨。觀察組依據術前所測量的PCA行個性化股骨遠端外旋截骨,從髕旁內側入路將膝關節顯露出來,去除骨贅;股骨髓內定位,脛骨髓外定位,采用測量截骨技術先垂直脛骨機械軸進行脛骨后傾截骨,股骨遠端旋轉截骨參考術前所測量的PCA度數外旋截骨,術中放置抱髁器,參照術前CT測量角度調節至對應角度,鉆孔后使用骨釘固定,安放適合大小的股骨四合一截骨模塊,準備截骨,截骨操作完成后測試軟組織平衡和下肢力線,必要時繼續調整松解。安裝股骨假體后,確定脛骨假體旋轉,最后進行脛骨平臺開髓鉆孔操作。取下試模,對骨床進行沖洗,借助骨水泥將大小合適的股骨與脛骨假體固定下來,并安裝聚乙烯襯墊,伸直膝關節,使髕骨成形及去神經化。將切口逐層縫合,使用無菌敷料加壓包扎。對照組采用股骨遠端外旋3°截骨;其余手術操作同觀察組。2組均給予多模式鎮痛,常規進行抗凝、抗感染治療。
1.3觀察指標
1.3.1截骨參數:包括股骨假體旋轉角(股骨上髁軸與假體后髁軸的連線夾角)、膝關節內翻角(股骨頭和脛骨平臺中點連線與踝關節中心和脛骨平臺中點連線的夾角)、截骨板相對后髁線旋轉角(股骨四合一截骨板與股骨后髁連線的夾角)。
1.3.2疼痛及膝關節功能情況:比較2組術前及術后3、6個月疼痛視覺模擬評分法(VAS)評分、膝關節活動度(ROM)、膝關節協會評分(KSS),其中VAS評分量表分值范圍為0~10分,分值越高,疼痛越劇烈[6];使用測角儀測量患者負重位下ROM;KSS量表包括癥狀、客觀指標、滿意度、預期、運動等維度,其分值范圍為0~100分,分值越高,代表膝關節功能越好[7]。
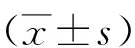
2 結果
2.1截骨參數 觀察組股骨假體旋轉角、膝關節內翻角小于對照組,截骨板相對后髁線旋轉角大于對照組(P<0.01)。見表2。

表2 2組行TKA術膝關節骨性關節炎截骨參數比較
2.2VAS評分比較 2組術前VAS評分比較差異無統計學意義(P>0.05);術后3、6個月,2組VAS評分均較術前下降,且觀察組低于對照組(P<0.05,P<0.01)。見表3。
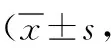
表3 2組行TKA術膝關節骨性關節炎手術前后VAS評分比較分)
2.3ROM比較 2組術前ROM比較差異無統計學意義(P>0.05);術后3、6個月,2組ROM較術前明顯升高,且觀察組高于對照組(P<0.05,P<0.01)。見表4。

表4 2組行TKA術膝關節骨性關節炎手術前后ROM比較
2.4KSS評分比較 2組術前KSS比較差異無統計學意義(P>0.05);術后3、6個月,2組KSS較術前升高,且觀察組高于對照組(P<0.05,P<0.01)。見表5。
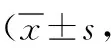
表5 2組行TKA術膝關節骨性關節炎手術前后KSS比較分)
2.5術后膝前疼痛發生情況 對照組術后膝前疼痛9例(15.00%),觀察組術后膝前疼痛2例(3.33%)。觀察組術后膝前疼痛發生率低于對照組,差異有統計學意義(P<0.05)。
3 討論
TKA術較復雜,其術后療效影響因素較多,其中旋轉軸線的確定以及精準力線的重塑為重要手術步驟[8]。另外,髕股關節并發癥在TKA術后較為常見,其主要原因在于股骨髁前后截骨角度出現錯誤[9]。同時膝關節股骨端假體的旋轉對合不良也會加重對假體的磨損,繼而影響假體的使用年限;股骨內旋截骨與髕骨脫位、膝前疼痛等有關;過度外旋截骨會引發癥狀性屈曲不穩[10]。因此選擇合適的股骨遠端旋轉截骨對提高遠期療效具有積極意義。
計算機導航技術及3D打印的個體化截骨技術具有改善股骨旋轉力線的作用,但其費用昂貴、操作過程復雜,臨床應用具有一定的局限性[11-12]。相關學者采用CT掃描技術確定股骨上髁軸,并個體化處理股骨假體髁外旋角度,可優化股骨旋轉力線[13]。目前臨床仍無理想、統一的方法確定定位旋轉軸,為達到股骨假體精準定位及對線的目的,本研究通過測量截骨技術測量股骨遠端旋轉截骨角度,完成術前規劃,術中個體化后髁旋轉截骨,以優化假體對線,繼而提高療效。本研究結果顯示,觀察組股骨假體旋轉角、膝關節內翻角小于對照組,截骨板相對后髁線旋轉角大于對照組,提示TKA術患者應用個體化股骨后髁旋轉測量截骨優勢明顯。
目前國內外使用的多為依據西方人解剖特點而設計的人工膝關節,均參照PCL外旋3°旋轉截骨。由于不同人種、不同年齡,以及每個膝關節的解剖結構不同,在所有情況下應用同一種截骨方法,具有不合理性[14]。測量截骨法主要的解剖標志有PCL、sTEA等。研究發現,聯合多個參考軸線確定股骨假體外旋更加精準[15];其中由于后髁較容易識別,大多數TKA器械是通過PCL設置股骨假體旋轉,并確定假體尺寸。sTEA被認為是確定股骨假體旋轉的“金標準”,經證實其更加接近膝關節功能性屈伸軸[16]。sTEA與PCL的夾角為PCA,即為股骨后髁截骨時需要參照的外旋角度,紀小孟等[17]研究證實,PCA相對恒定可靠,外科經股骨上髁軸可作為TKA股骨假體旋轉對位參照軸線。本研究通過CT測量PCA,并依據該角度確定股骨假體旋轉,繼而避免主觀因素而引起的誤差,提高測量的精準度,另外該角度測量具有可重復性,優勢顯著。本研究結果顯示,2組術后3、6個月VAS評分、KSS較術前均下降,ROM較術前升高,且觀察組優于對照組,說明TKA術中應用個體化股骨后髁旋轉測量截骨,使患者受益較多,能有效改善ROM,緩解疼痛,促進膝關節功能的恢復。
綜上所述,TKA術患者應用個體化股骨后髁旋轉測量截骨,能有效改善截骨參數、ROM,緩解疼痛,促進膝關節功能的恢復。本研究納入的樣本量較少且較為集中,另外隨訪時間較短,以上因素可能會對結果的準確性產生影響,后續需進行多中心研究和長期隨訪,以確定TKA術患者應用個體化股骨后髁旋轉測量截骨的臨床效果。

