高度近視并發白內障患者術后角膜曲率變化及視力影響因素研究
魏 星
(鹽城市大豐人民醫院眼科,江蘇 鹽城 224100)
高度近視(high myopia)患者多表現為眼軸長度大于26 mm,屈光度大于-6.00 D,其發病率約為5%左右[1]。隨著經濟的快速發展,高度近視發病率不斷上升,并且趨于年輕化。高度近視會導致一系列眼部生理結構改變,增加相應并發癥的發生風險[2]。而隨著我國老齡化進程的加快,白內障發生率不斷提升[3]。伴隨高度近視人群不斷增加,高度近視合并白內障發生率也逐漸上升[4]。由于高度近視合并白內障患者眼部結構發生改變,增加臨床治療難度,可能會影響術后視力恢復效果[5,6]。因此,研究高度近視并發白內障患者術后視力影響因素,并觀察手術對角膜曲率的影響,具有重要意義,可為臨床治療高度近視并發白內障患者提供一定的參考依據。本研究結合2016 年1 月-2022 年1 月在我院治療的43 例高度近視并發白內障患者的臨床資料,觀察高度近視并發白內障患者術后視力影響因素及角膜曲率變化情況,現報道如下。
1 資料與方法
1.1 一般資料 回顧分析2016 年1 月-2022 年1 月在鹽城市大豐人民醫院治療的43 例高度近視并發白內障患者臨床資料,其中男21 例,女22 例;年齡49~72 歲,平均年齡(62.10±7.01)歲。本研究經醫院倫理委員會批準,患者自愿參加本研究,并簽署知情同意書。
1.2 納入和排除標準 納入標準:①均符合高度近視診斷標準[7],并合并白內障[8];②均進行超聲乳化或白內障摘除術治療;③眼軸長度≥26 mm 或屈光度數≥-6.00 D,視力低于0.3[9]。排除標準:①合并眼部外傷史、手術史者;②合并青光眼、葡萄膜疾病、視網膜疾病、角膜疾病等嚴重影響術后視力的疾病;③依從性較差,不能配合者;④隨訪資料不完善者。
1.3 方法 收集患者臨床資料,主要包括年齡、性別、眼軸長度、角膜散光度、角膜屈光度、術前視力等級、近視時間、是否合并后鞏膜葡萄腫、黃斑病以及玻璃體后脫離。采用客觀式全自動電腦驗光儀(太原中北新緣科技中心,型號:FA-6100)測量角膜前后表面各方位角膜曲率,取平均值作為本研究統計分析數據。K=(K1+K2)/2,角膜散光=K2-K1,其中K 表示平均角膜曲率、K1 及K2 分別表示最小及最大角膜曲率[10]。
1.4 觀察指標 術后早期依據矯正視力,將患者分為視力良好組(矯正視力≥0.3)和低視力組(矯正視力<0.3)。比較患者術后矯正視力、角膜(前表面和后表面中心、鼻上、鼻下、顳上、顳下)曲率變化情況、單因素分析術后視力良好和低視力的影響因素,多因素Logistic 回歸分析高度近視白內障術后早期視力恢復的影響因素。
1.5 統計學方法 采用統計軟件包SPSS 21.0 版本對本研究的數據進行統計學處理,符合正態分布的計量資料采用()表示,組間比較采用t檢驗;計數資料采用[n(%)]表示,組間比較采用χ2檢驗;P<0.05 表示差異有統計學意義。
2 結果
2.1 手術前后矯正視力比較 手術后患者矯正視力提高,與術前比較,差異有統計學意義(P<0.05),見表1。
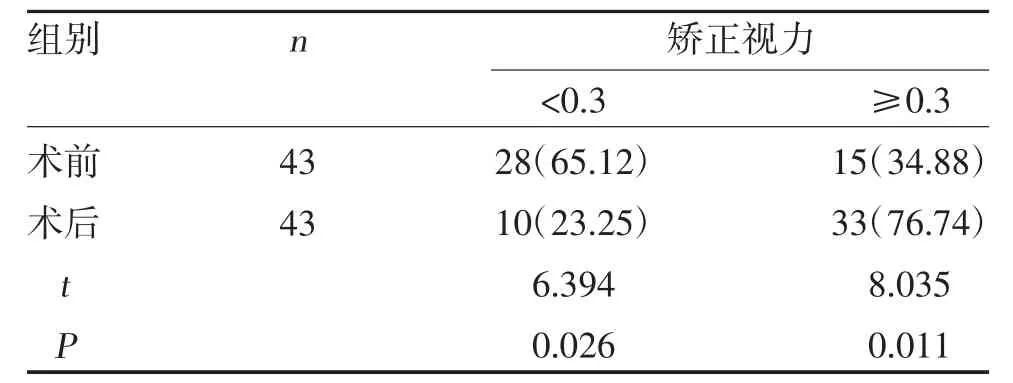
表1 手術前后矯正視力比較[n(%)]
2.2 手術前后角膜曲率變化情況 術后患者前表面中心、鼻上、鼻下、顳上、顳下和后表面中心、鼻下、顳上、顳下方角膜曲率與術前比較,差異無統計學意義(P>0.05);術后患者后表面鼻上方角膜曲率大于術前(P<0.05),見表2。
表2 手術前后角膜曲率變化情況(,D)
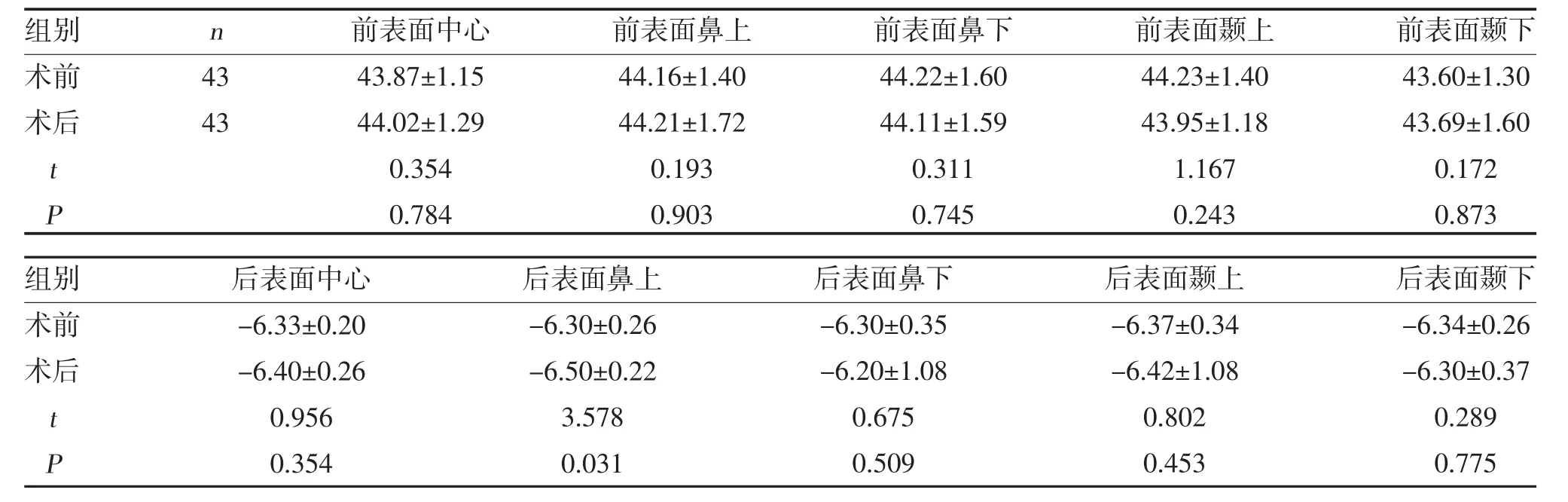
表2 手術前后角膜曲率變化情況(,D)
2.3 影響高度近視并發白內障患者術后視力的單因素分析 低視力患者年齡、術前視力等級、近視時間、眼軸長度、角膜散光度、玻璃體后脫離、后鞏膜葡萄腫、合并黃斑病比例與視力良好患者比較,差異有統計學意義(P<0.05);二者角膜屈光度、性別比較,差異無統計學意義(P>0.05),見表3。
表3 影響高度近視并發白內障患者術后視力的單因素分析[,n(%)]
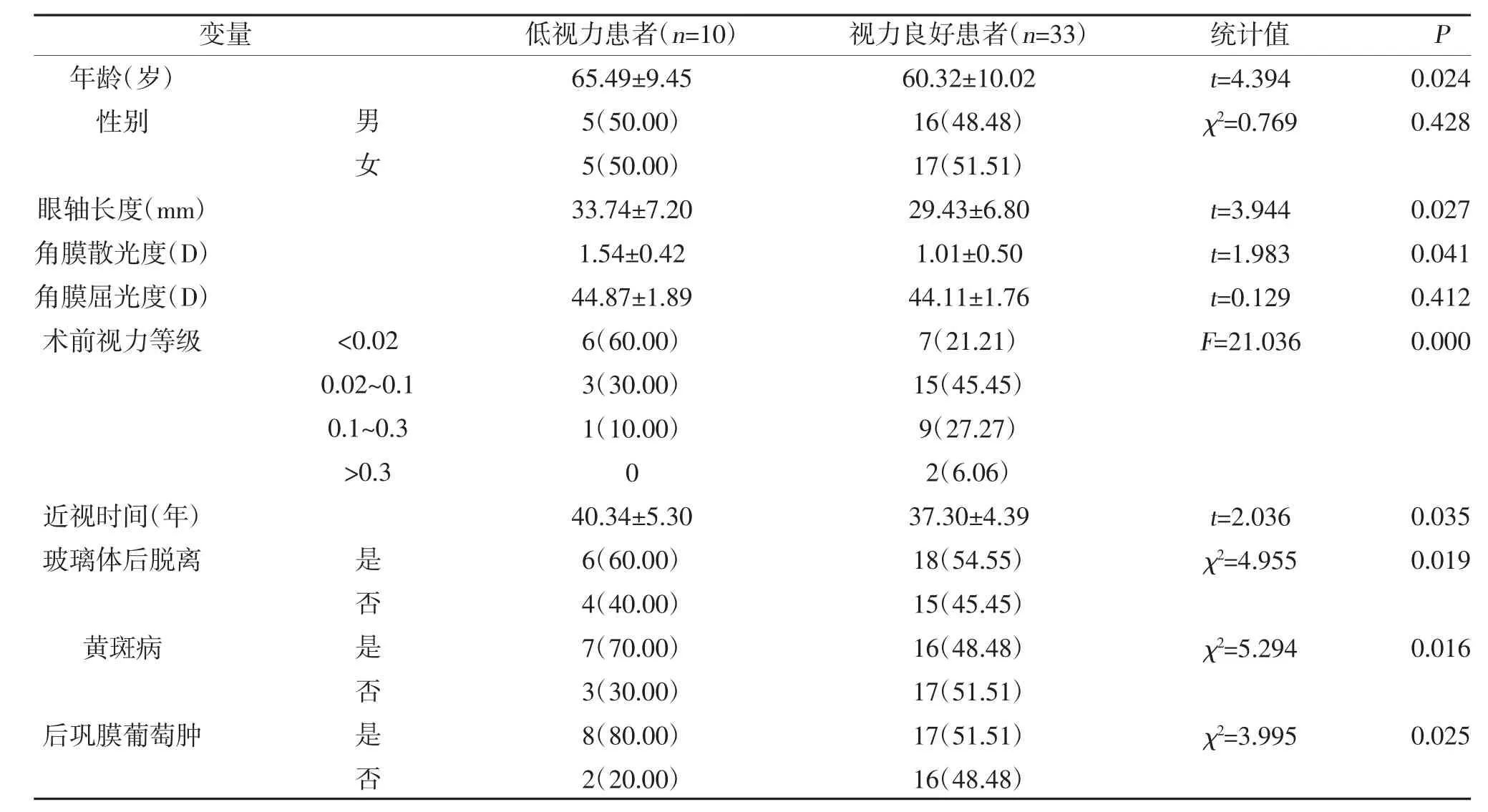
表3 影響高度近視并發白內障患者術后視力的單因素分析[,n(%)]
2.4 高度近視并發白內障患者術后視力的多因素Logistic 回歸分析 多因素非條件Logistic 回歸分析顯示,術前視力低等級、眼軸長度、角膜散光度、合并后鞏膜葡萄腫、合并黃斑病是影響高度近視并發白內障患者術后視力的獨立危險因素(P<0.05),見表4。
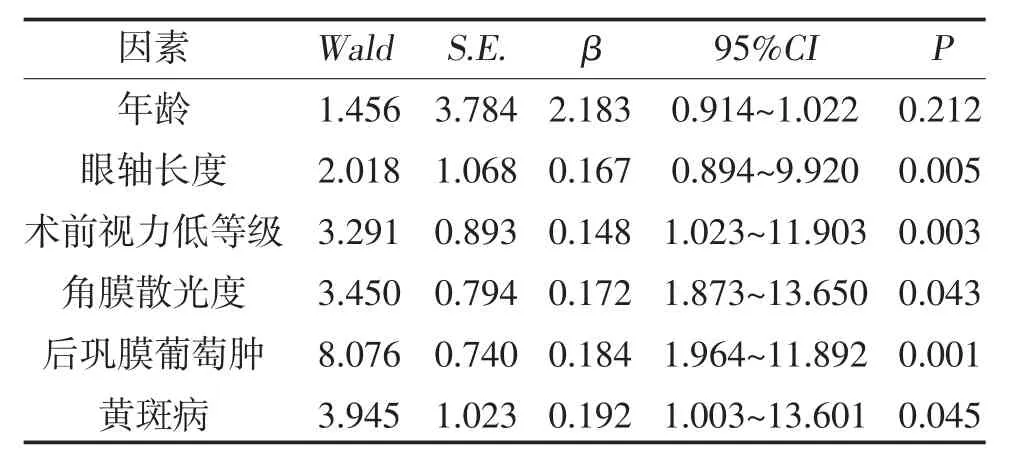
表4 高度近視并發白內障患者術后視力相關多因素Logistic 回歸分析
3 討論
高度近視容易使眼部結構發生一系列的退行性改變,進而誘發多種并發癥[11,12]。高度近視合并白內障的會嚴重影響患者的視力水平,對其日常生活、身體健康造成較大影響[13]。目前,臨床治療高度近視伴合并白內障的主要方式是白內障手術,具有一定的療效[14]。但是部分患者術后視功能恢復較差,治療效果不理想[15]。因此,臨床科學合理評估視力恢復影響因素,對提高手術效果,改善術后視力具有較大意義。
本研究結果顯示,術后患者矯正視力提高,與術前比較,差異有統計學意義(P<0.05),提示白內障手術后高度近視伴白內障患者視力均有所恢復,并且具有良好的安全性。同時研究結果顯示,術后,前表面中心、鼻上、鼻下、顳上、顳下和后表面中心、鼻下、顳上、顳下方角膜曲率與術前比較,差異無統計學意義(P>0.05),后表面鼻上方角膜曲率大于術前(P<0.05),該結論表明超聲乳化術治療高度近視伴白內障,可提高后表面鼻上方角膜曲率但是對其他各方位角膜曲率無影響,與張婉琪等[16]的研究結果相似。分析認為可能是由于高度近視引起眼軸長度、中心角膜厚度發生變化,從而造成屈光度增加[17]。但是目前關于屈光力具體方位改變的研究較少,并且已有研究存在爭議,具體手術超聲乳化是否會對角膜后表面產生影響,導致角膜后表面散光的發生,還需要臨床進一步探究證實[18]。單因素分析發現,低視力患者年齡、術前視力等級、近視時間、眼軸長度、角膜散光度、玻璃體后脫離、后鞏膜葡萄腫、合并黃斑病比例與視力良好患者比較,差異有統計學意義(P<0.05);二者角膜屈光度、性別比較,差異無統計學意義(P>0.05),該結論表明年齡、術前視力等級、近視時間、眼軸長度、角膜散光度、后鞏膜葡萄腫、合并黃斑病等是高度近視并發白內障患者術后視力的影響因素,與視力恢復存在一定的相關性。分析認為,因為高度近視患者鞏膜會擴大,眼軸會變長,而合并黃斑病,黃斑區域厚度會下降,從而會造成視錐細胞發生一系列改變,如排列紊亂、厚度改變等,進而造成對光感受器外節結構的不可逆損害[19,20]。因此,該類患者即使給予超聲乳化術治療,術后患者視力恢復不顯著。此外,多因素非條件Logistic 回歸分析顯示,術前視力低等級、眼軸長度、角膜散光度、合并后鞏膜葡萄腫、合并黃斑病是影響高度近視并發白內障患者術后視力療效的獨立危險因素(P<0.05),提示術前視力低等級、眼軸長度、角膜散光度、合并后鞏膜葡萄腫、合并黃斑病是高度近視并發白內障患者術后視力療效的獨立危險因素。該結論提示對于以上合并危險因素患者,臨床在術前應給予相關檢查,對術后視力進行初步評估,避免產生醫療糾紛。同時針對危險因素,可給予針對性干預,最大化降低危險因素造成的不良預后。
綜上所述,高度近視并發白內障患者術可一定程度恢復患者的視力,并且可能造成后表面鼻上方角膜曲率增大。同時術前視力低等級、眼軸長度、角膜散光度、合并后鞏膜葡萄腫、合并黃斑病是高度近視并發白內障患者術后視力獨立危險因素,可能會不同程度影響患者術后視力恢復。因此,術前應重視危險因素相關檢查,以降低危險因素對患者術后視力恢復的影響。

