DeBakeyⅠ型主動脈夾層患者血漿C-X-C趨化因子配體1、信號轉導和轉錄激活因子1表達水平及與預后的關系
李亮,路霖,龐云峰,魏凱,李小玲
主動脈夾層(aortic dissection,AD)是患者動脈壁分離形成真、假腔,而假腔流動的血液擠壓真腔引起的臨床綜合征[1-2]。DeBakeyⅠ型AD是假腔侵犯位置處于升主動脈到降主動脈范圍的AD類型,該類型手術難度大,預后生存率很低[3]。因而,尋找合適的術前指標判斷預后,及時采取早期干預改善預后,對提高DeBakeyⅠ型AD患者術后的生存率具有重要意義。一些炎性標志物已被證明與AD患者的預后有關[4-5]。趨化因子迅速升高可誘發或參與炎性級聯反應[6]。C-X-C趨化因子配體1(C-X-C chemokine ligand 1,CXCL1)可通過募集白細胞、激活促炎介質介導炎性反應[7]。信號轉導和轉錄激活因子1(signal transducer and activator of transcription 1,STAT1)是Janus激酶(Janus kinase,JAK)/STAT通路核心因子,可調節嗜酸性粒細胞、淋巴細胞聚集,加重炎性反應[8]。目前CXCL1、STAT1與DeBakeyⅠ型AD的關系尚不明確。現分析CXCL1、STAT1在DeBakeyⅠ型AD患者血漿中的表達及其與疾病預后的關系,報道如下。
1 資料與方法
1.1 臨床資料 納入2018年7月—2020年4月青海省心腦血管病專科醫院心臟外科收治的DeBakeyⅠ型AD患者63例為觀察組,另選取同期在醫院體檢的健康者63例作為健康對照組。2組受試人員的性別、年齡、體質量指數(BMI)、心率、糖尿病史、吸煙史、飲酒史比較差異無統計學意義(P>0.05),觀察組高血壓史比例高于健康對照組(P<0.01),見表1。本研究經醫院倫理委員會批準(18-0516),受試者或家屬均知情同意并簽署知情同意書。

表1 健康對照組與觀察組臨床資料比較
1.2 病例選擇標準 (1)納入標準:①術前進行主動脈CT增強血管造影,確診為DeBakeyⅠ型AD。②年齡60~80歲。③從出現首發癥狀到住院時間<4 d,處于急性期,且行開放手術治療者。(2)排除標準:①合并其他器官嚴重病變、神經系統功能損傷、頸動脈狹窄、惡性腫瘤、結締組織病者。②有腦血管病史或認知功能障礙史者。③出院前已死亡者。④出院后1年失訪或因非本疾病因素死亡者。⑤臨床資料不完整者。
1.3 觀測指標與方法
1.3.1 血漿CXCL1、STAT1表達水平檢測:采集DeBakeyⅠ型AD患者入院時、健康對照組體檢當日空腹靜脈血3 ml,存放于真空EDTA抗凝管中,靜置2 h,離心分離血漿,在-80℃冰箱中凍存待檢。采用雙抗體夾心酶聯免疫(ELISA)法檢測血漿CXCL1、STAT1表達水平,試劑盒購自上海澤葉生物科技有限公司,以Multiskan FC型酶標儀(美國Thermo Electron公司)于450 nm處測吸光度(optical density,OD)值,繪制標準曲線計算血漿樣本中CXCL1、STAT1表達水平。
1.3.2 隨訪:DeBakeyⅠ型AD患者出院后1年內進行電話隨訪或上門隨訪,將死亡患者歸為預后不良亞組(17例),存活患者歸為預后良好亞組(46例)。
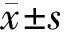
2 結 果
2.1 2組血漿CXCL1、STAT1表達比較 與健康對照組比較,觀察組患者血漿CXCL1、STAT1表達水平均顯著升高(P<0.01),見表2。
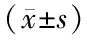
表2 健康對照組與觀察組血漿CXCL1、STAT1表達水平比較
2.2 不同預后亞組患者血漿CXCL1、STAT1表達比較 與預后良好亞組比較,預后不良亞組患者血漿CXCL1、STAT1表達水平均顯著升高(P<0.01),見表3。
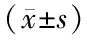
表3 預后良好亞組與預后不良亞組患者血漿CXCL1、STAT1表達水平比較
2.3 影響DeBakeyⅠ型AD患者預后的Logistic回歸分析 將DeBakeyⅠ型AD患者預后情況作為因變量,以血漿CXCL1、STAT1水平為自變量進行Logistic回歸分析,結果顯示,血漿CXCL1、STAT1水平升高均為DeBakeyⅠ型AD患者預后不良的危險因素(P<0.05),見表4。

表4 影響DeBakeyⅠ型AD患者預后的多因素Logistic回歸分析
2.4 血漿CXCL1、STAT1表達水平判定DeBakeyⅠ型AD患者預后的價值 繪制ROC曲線結果顯示,血漿CXCL1、STAT1高表達及二者聯合預測DeBakeyⅠ型AD患者預后不良的AUC分別為0.891、0.886、0.968,二者聯合預測DeBakeyⅠ型AD患者的預后價值高于單項預測,但差異無統計學意義(Z/P=1.547/0.061,1.432/0.076),見表5、圖1。

表5 血漿CXCL1和STAT1表達水平對DeBakeyⅠ型AD患者預后不良的預測價值比較

注:CXCL1.C-X-C趨化因子配體1;STAT1.信號轉導和轉錄激活因子1
3 討 論
AD是一種心血管危急重癥,由遺傳、環境、創傷等多種因素共同導致,具有起病急、病情進展快、病死率高等特點。據相關研究報道,每100萬人中AD的發病例數為5~30例,急性期發病24 h以內,病死率以每小時1%遞增,2周病死率可高達80%,1年后存活率僅10%左右[9]。DeBakeyⅠ型是較為常見的AD類型,占AD的60%~70%,由升主動脈向主動脈弓、降主動脈累及,預后通常較差[10]。手術是AD的有效治療方法,但DeBakeyⅠ型AD累及血管多且復雜,手術時間相對較長且創傷范圍大,術后并發癥的發生率和病死率仍較高[11]。因此,尋找合適的指標術前評估DeBakeyⅠ型AD患者預后,以便早期干預改善患者預后,仍是臨床亟需解決的問題之一。
在AD發生、發展中,炎性反應扮演著重要角色。相關研究發現,AD患者的主動脈壁中層可觀察到炎性細胞,并認為炎性反應可聚集炎性細胞、分泌炎性介質,使細胞外基質降解,進而導致主動脈中膜的平滑肌細胞壞死,主動脈管壁對抗壓力的能力減弱,最終引起內膜破裂,形成夾層[12-13]。余麗瓊等[9]研究表明,中性粒細胞與淋巴細胞比值越高,急性AD患者的短期、長期死亡風險越高。陳剛等[14]研究發現,急性A型AD患者機體炎性級聯反應會隨著病情進展而隨之放大。CXCL1是介導炎性反應的重要成員,可募集中性粒細胞等炎性細胞,誘發炎性反應損傷[15]。本研究中,CXCL1在DeBakeyⅠ型AD患者血漿中顯著升高,其中預后不良者CXCL1水平高于預后良好患者,表明CXCL1可能通過募集炎性細胞、放大炎性級聯反應參與DeBakeyⅠ型AD的發生,并影響患者的預后發展,與相關研究相符[9,14]。
STAT1是STAT家族中最早被發現的轉錄因子,在細胞膜受體與效應器之間進行信號轉導,其過度表達可調節嗜酸性粒細胞等細胞聚集,促進炎性介質產生,加重炎性反應[16]。田大偉等[17]研究表明,舒利迭(沙美特羅替卡松粉吸入劑)聯合孟魯司特能降低外周血STAT1 mRNA表達,降低嗜酸性粒細胞百分比,減輕炎性反應。本結果顯示,DeBakeyⅠ型AD患者血漿STAT1水平顯著升高,且預后不良患者血漿STAT1水平較預后良好患者顯著升高,表明STAT1可能通過介導炎性反應參與DeBakeyⅠ型AD的發生及不良預后發展過程,其機制可能與STAT1對嗜酸性粒細胞等細胞的聚集作用有關[16]。Logistic回歸分析發現,血漿CXCL1、STAT1水平升高是DeBakeyⅠ型AD患者預后不良的危險因素。ROC曲線分析結果顯示,血漿CXCL1表達水平預測DeBakeyⅠ型AD患者預后不良的敏感度、特異度分別為0.706、0.935,血漿STAT1表達水平預測的敏感度、特異度分別為0.882、0.804,均有一定預測價值。使用血漿CXCL1、STAT1表達水平聯合預測DeBakeyⅠ型AD患者預后的敏感度、特異度分別為0.882、0.935,能彌補單獨檢測的不足,更好地預測DeBakeyⅠ型AD患者預后情況。
綜上所述,DeBakeyⅠ型AD患者血漿CXCL1、STAT1表達水平均顯著升高,是患者預后不良的危險因素,兩者聯合檢測對DeBakeyⅠ型AD患者預后有更好的預測價值。
利益沖突:所有作者聲明無利益沖突
作者貢獻聲明
李亮:設計研究方案,實施研究過程,論文撰寫,論文修改;路霖:提出研究思路,分析試驗數據,論文審核;龐云峰:實施研究過程,資料搜集整理,論文修改;魏凱:進行統計學分析;李小玲:課題設計,論文撰寫

