鹽酸氨溴索聯合頭孢克肟治療小兒喘息性支氣管炎的臨床效果觀察
摘要:目的研究鹽酸氨溴索聯合頭孢克肟對小兒喘息性支氣管炎患兒呼吸力學指標及炎癥因子的影響。方法按照隨機數字表法將淮安市婦幼保健院2021年1月至2022年6月收治的110例喘息性支氣管炎患兒分為參照組(55例,在止咳、退熱、平喘等常規治療的基礎上加用頭孢克肟治療)和研究組(55例,在參照組治療的基礎上加用鹽酸氨溴索治療)。對比兩組患兒治療后臨床療效,治療前后呼吸力學指標、炎癥因子及可溶性白細胞介素-2受體(SIL-2R)、外周血嗜酸性粒細胞(EOS)計數、半胱氨酰白三烯(CysLTs)水平。結果相比于參照組,研究組患兒的臨床總有效率升高;相比于治療前,治療后兩組患兒呼吸做功、氣道阻力、氣道峰壓,血清 C-反應蛋白(CRP)、腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)、SIL-2R、CysLTs水平及血EOS均降低,且研究組低于參照組(均P<0.05)。結論鹽酸氨溴索聯合頭孢克肟治療小兒喘息性支氣管炎,有助于患兒呼吸功能的改善,抑制機體內炎癥因子,從而利于病情進展的控制,提高療效。
關鍵詞:喘息性支氣管炎 ; 鹽酸氨溴索 ; 頭孢克肟 ; 炎癥反應 ; 呼吸功能
中圖分類號:R562.2+1文獻標識碼:A文章編號:2096-3718.2022.24.0079.03
作者簡介:呂亞琳,大學本科,住院醫師,研究方向:兒科臨床。?
喘息性支氣管炎是指一組有喘息表現的急性支氣管炎,常伴有發熱、咳嗽、氣促等臨床癥狀,是兒童時期常見的呼吸系統疾病,經治療后多數患兒預后良好,但部分患兒會反復發作,遷延不愈,同時也成為哮喘的高危因素。目前,臨床上針對喘息性支氣管炎的治療主要以止咳、退熱、平喘等治療為主,但均達不到理想的療效,且長期服藥后患兒易產生耐藥性。頭孢克肟作為第三代頭孢菌素類抗生素,具有抗菌譜廣、抗菌能力強及半衰期較長等特點,被廣泛應用于治療敏感菌所致的呼吸、泌尿和膽道等部位的感染,但對痰液的溶解效果不佳,且隨著大量痰液的分泌,易引起患兒肺通氣、換氣功能障礙,影響治療效果[1-2]。鹽酸氨溴索為呼吸道黏液溶解劑,可促進呼吸道內部黏稠分泌物的排出及減少黏液的滯留,可有效促進排痰,被廣泛應用于伴有痰液分泌不正常及排痰功能不良的急性、慢性呼吸系統疾病[3]。本研究旨在探討鹽酸氨溴索聯合頭孢克肟對小兒喘息性支氣管炎患兒呼吸力學指標及炎癥因子的影響,以期為臨床治療該疾病提供參考依據,現報道如下。
1 資料與方法
1.1 一般資料 按照隨機數字表法將淮安市婦幼保健院2021年1月至2022年6月收治的110例喘息性支氣管炎患兒分為兩組。參照組(55例)中男患兒26例,女患兒29例;病程1~5 d,平均(3.55±1.06) d;年齡3~10歲,平均(5.11±1.25)歲。研究組(55例)中男患兒25例,女患兒30例;病程1~5 d,平均(3.49±1.14) d;年齡3~10歲,平均(5.23±1.18)歲。兩組患兒一般資料比較,差異無統計學意義(P>0.05),組間具有可比性。納入標準:符合《毛細支氣管炎診斷、治療與預防專家共識(2014年版)》[4]中的相關診斷標準者;伴有喘息、咳嗽及肺哮鳴音癥狀,且胸部X線可見肺紋理粗厚者;雙肺呼吸音增粗,可聞及干啰音,或部分可聞及不固定的濕啰音者等。排除標準:先天性喉、氣管發育不良者;合并結核感染、營養不良者;有喘息病史者;合并先天性心臟病、佝僂病者等。本研究已通過淮安市婦幼保健院醫學倫理委員會批準,所有患兒法定監護人均簽署知情同意書。
1.2 治療方法 兩組患兒均進行常規治療(止咳、退熱、平喘、氧療支持、維持水與電解質平衡、營養支持等)。在此基礎上,參照組患兒加用頭孢克肟顆粒(廣州白云山醫藥集團股份有限公司白云山制藥總廠,國藥準字H10940128,規格:50 mg/袋)治療,1.5~3 mg/kg體質量,2次/d,治療7 d。研究組患兒在參照組的基礎上加用鹽酸氨溴索治療,即取7.5 mg吸入用鹽酸氨溴索溶液(河北凱威制藥有限責任公司,國藥準字H20223280,規格:2 mL∶15 mg)+20 mL 0.9%的氯化鈉溶液充分混合之后,經霧化吸入的形式給藥,20 min/次,2次/d,治療7 d。
1.3 觀察指標 ①參照《毛細支氣管炎診斷、治療與預防專家共識(2014年版)》[3]評估患兒臨床效果,分為顯效[臨床癥狀(喘息、咳嗽、肺哮鳴音等)基本消失,肺部X線片顯示病灶吸收>80%,實驗室生化指標基本恢復正常]、有效[臨床癥狀(喘息、咳嗽、肺哮鳴音等)顯著改善,50% ≤肺部X線片顯示病灶吸收≤ 80%,實驗室生化指標顯著改善]、無效[臨床癥狀(喘息、咳嗽、肺哮鳴音等)未改善甚至加重,肺部X線片顯示病灶吸收<50%,實驗室生化指標未見明顯改善]。總有效率=顯效率+有效率。②采用肺活量儀對兩組患兒治療前后呼吸做功進行測定計算,采用氣道阻力測定儀對兩組患兒治療前后氣道阻力、氣道峰壓進行記錄并比較。③采集患兒治療前后空腹靜脈血6 mL,取血樣3 mL,離心15 min,離心半徑為6 cm,轉速為3 500 r/min,取血清,采用免疫比濁法測定血清C-反應蛋白(CRP)水平,使用酶聯免疫吸附實驗法測定血清腫瘤壞死因子-α(TNF-α)、白細胞介素-6(IL-6)可溶性白細胞介素-2受體(SIL-2R)、半胱氨酰白三烯(CysLTs)水平;另3 mL血樣使用全自動血液分析儀測定外周血嗜酸性粒細胞(EOS)計數 水平。
1.4 統計學方法 采用SPSS 20.0統計學軟件分析數據,計數資料(臨床療效)以[ 例(%)]表示,采用χ2檢驗;經K-S檢驗證實符合正態分布的計量資料(呼吸力學指標、血清CRP、TNF-α、IL-6、CysLTs、SIL-2R及血EOS水平)以(±s)表示,采用t檢驗。以P<0.05表示差異有統計學意義。
2 結果
2.1 兩組患兒臨床療效比較 相比于參照組,研究組患兒的臨床總有效率升高,差異有統計學意義(P<0.05),見表1。
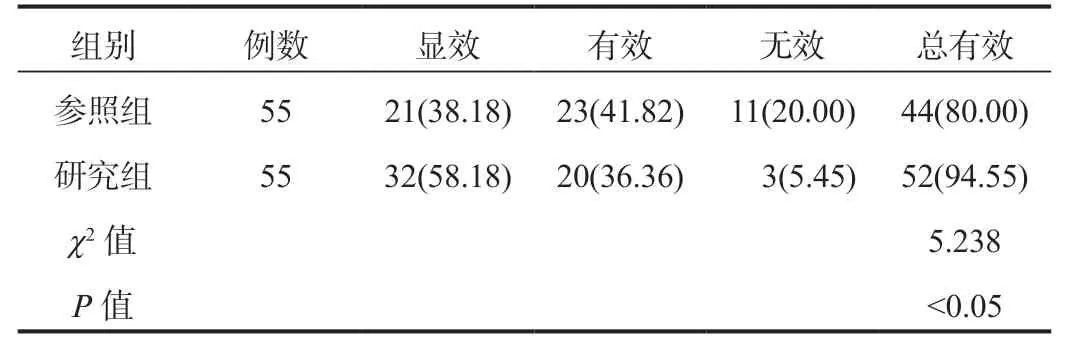
表1 兩組患兒臨床療效比較[ 例(%)]
2.2 兩組患兒呼吸力學指標比較 相比于治療前,治療后兩組患兒呼吸做功、氣道阻力及氣道峰壓均降低,研究組低于參照組,差異均有統計學意義(均P<0.05),見表2。
表2 兩組患兒呼吸力學指標比較( ±s)
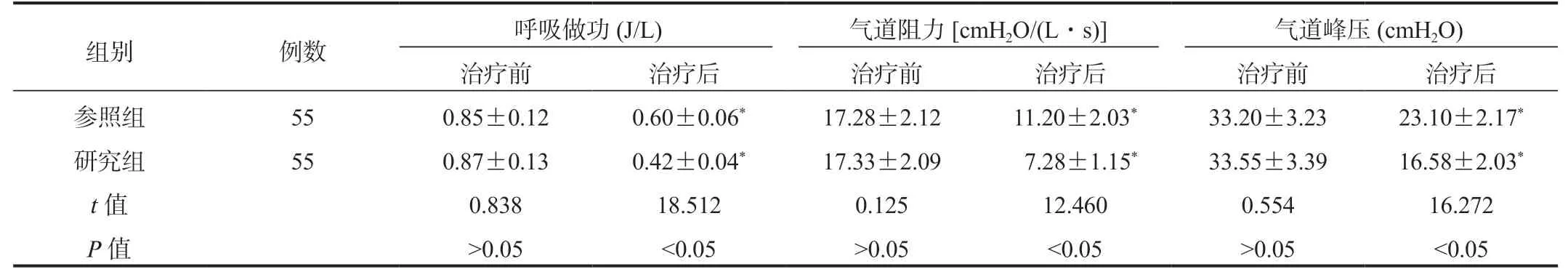
表2 兩組患兒呼吸力學指標比較( ±s)
注:與治療前比,*P<0.05。1 cmH2O=0.098 kPa。
組別 例數 呼吸做功(J/L) 氣道阻力[cmH2O/(L·s)] 氣道峰壓(cmH2O)治療前 治療后 治療前 治療后 治療前 治療后參照組 55 0.85±0.12 0.60±0.06* 17.28±2.12 11.20±2.03* 33.20±3.23 23.10±2.17*研究組 55 0.87±0.13 0.42±0.04* 17.33±2.09 7.28±1.15* 33.55±3.39 16.58±2.03*t值 0.838 18.512 0.125 12.460 0.554 16.272 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 兩組患兒炎癥因子及CysLTs、SIL-2R、血EOS計數水平比較 相比于治療前,治療后兩組患兒血清CRP、TNF-α、IL-6、CysLTs、SIL-2R及血EOS水平均降低,研究組低于參照組,差異均有統計學意義(均P<0.05),見表3。
表3 兩組患兒炎癥因子及CysLTs、SIL-2R、血EOS計數水平比較( ±s)
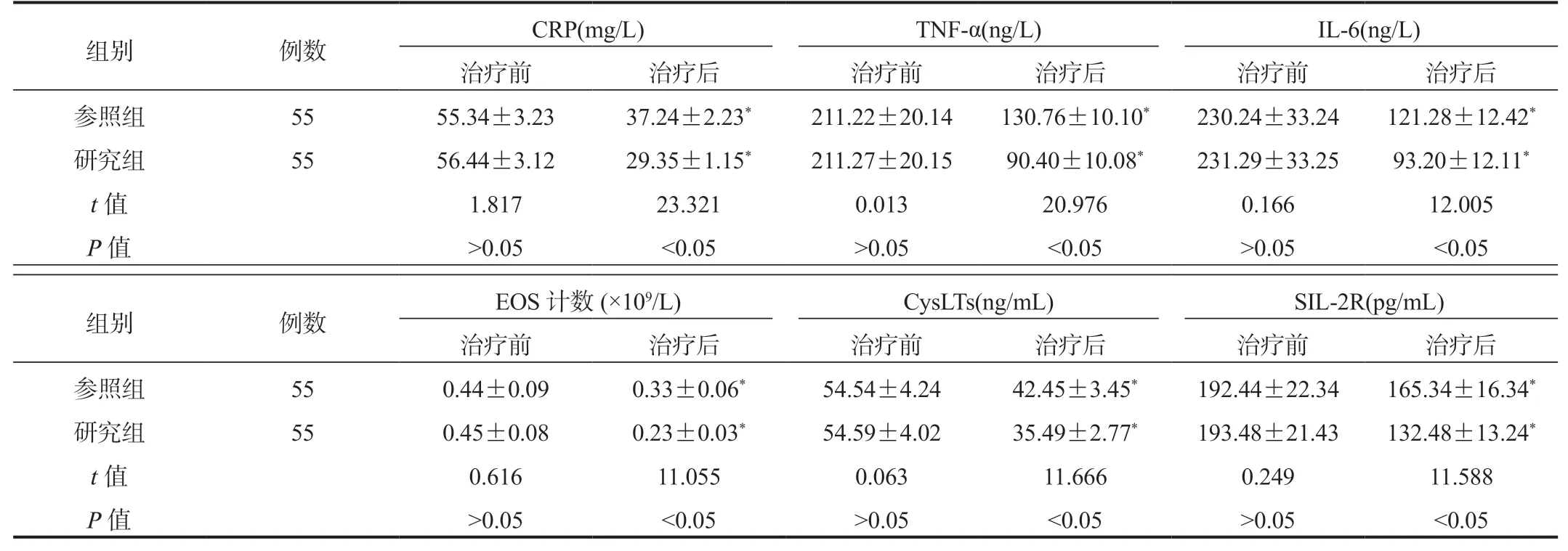
表3 兩組患兒炎癥因子及CysLTs、SIL-2R、血EOS計數水平比較( ±s)
注:與治療前比,*P<0.05。CRP:C-反應蛋白;TNF-α:腫瘤壞死因子-α;IL-6:白細胞介素-6;EOS:嗜酸性粒細胞;CysLTs:半胱氨酰白三烯;SIL-2R:可溶性白細胞介素-2受體。
組別 例數 CRP(mg/L) TNF-α(ng/L) IL-6(ng/L)治療前 治療后 治療前 治療后 治療前 治療后參照組 55 55.34±3.23 37.24±2.23* 211.22±20.14 130.76±10.10* 230.24±33.24 121.28±12.42*研究組 55 56.44±3.12 29.35±1.15* 211.27±20.15 90.40±10.08* 231.29±33.25 93.20±12.11*t值 1.817 23.321 0.013 20.976 0.166 12.005 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05組別 例數 EOS計數(×109/L) CysLTs(ng/mL) SIL-2R(pg/mL)治療前 治療后 治療前 治療后 治療前 治療后參照組 55 0.44±0.09 0.33±0.06* 54.54±4.24 42.45±3.45* 192.44±22.34 165.34±16.34*研究組 55 0.45±0.08 0.23±0.03* 54.59±4.02 35.49±2.77* 193.48±21.43 132.48±13.24*t值 0.616 11.055 0.063 11.666 0.249 11.588 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 討論
小兒喘息性支氣管炎屬于支氣管炎的一種特殊類型,具有發病率高、病程長及反復發作等特點,其中細菌、病毒感染是該病的病理基礎,其誘發的氣道炎癥會造成氣流受限、氣道通換氣功能障礙、支氣管痙攣及氣道重塑,進而誘發患兒出現胸悶、氣喘、呼吸困難等癥狀。頭孢克肟是第三代口服頭孢菌素,主要通過與青霉素結合蛋白(PBP)相結合,抑制肽聚糖和細菌細胞壁的合成,從而破壞病原微生物的細胞膜,發揮抗菌效果[5]。而喘息性支氣管炎患兒呼吸道大量痰液的聚集,不僅會造成患兒機體內炎癥細胞沉積與炎癥介質的大量釋放,同時也會增加呼吸阻力,使患兒呼吸功能降低。因此,在常規治療及抗感染治療的同時,聯合應用有效的藥物促使患兒呼吸道分泌物有效排出是提高患兒整體療效的關鍵。
鹽酸氨溴索主要通過對痰液蛋白中多糖纖維素的裂解,抑制黏液腺蛋白的合成,同時還可稀釋痰液,降低痰黏度,進而促進痰液的排出[6]。本研究中,研究組患兒呼吸做功、氣道阻力及氣道峰壓均低于參照組,臨床總有效率高于參照組,提示鹽酸氨溴索聯合頭孢克肟治療小兒喘息性支氣管炎,可有效調節患兒呼吸功能,提高療效。分析原因可能是,鹽酸氨溴索通過對患兒呼吸道分泌物的排出,可減少呼吸道內黏稠分泌物的滯留,起到暢通呼吸道的作用,進而有效緩解氣道阻塞,改善患兒氣流受限及肺過度通氣狀態,減少呼吸做功,提高呼吸功能,同時能舒張支氣管平滑肌與支氣管,保持呼吸道的 通暢[7]。
喘息性支氣管炎是一種異質性疾病,是由多種細胞和細胞組分參與的慢性氣道炎癥,這種慢性炎癥與氣道高反應性有關,通常出現廣泛和多變的可逆性呼氣氣流受限,從而導致反復的喘息、氣短、胸悶和咳嗽癥狀出現。如果沒有得到及時的診斷和治療,隨著病程的延長,可能會發生不可逆的氣道收縮和氣道重塑[8]。CRP、TNF-α、IL-6均作為常見的炎癥因子,其水平在機體受創、感染時迅速上升,也能正向反映喘息性支氣管炎患兒的炎癥反應程度,不利于病情控制;SIL-2R在Ⅲ型變態反應過程中發揮了重要的參與作用,其水平升高會加重氣道高反應,不利于患兒病情恢復;EOS是氣道炎癥反應的主要效應細胞,患兒發病之后會激活體內EOS,釋放大量的炎癥介質因子,導致機體免疫調節多呈異常狀態,加重病情發展;CysLTs可促進膠原蛋白在上皮下和間質內的沉積,導致氣道纖維化改變和氣道慢性炎癥的發生,其水平升高與氣道高反應的發生、發展密切相關。本研究中,治療后研究組患兒血清CRP、TNF-α、IL-6、CysLTs、SIL-2R及血EOS水平均低于參照組,提示鹽酸氨溴索聯合頭孢克肟治療小兒喘息性支氣管炎,可有效抑制機體內炎癥因子水平的表達,控制病情進展。臨床上痰液中炎癥細胞的沉積及炎癥介質的大量釋放是制約患兒抗炎效果的重要因素,通過鹽酸氨溴索的聯合應用可有效提高排痰效果,更好地抑制炎癥反應,同時還可提高抗生素藥物對氣道組織的穿透力度,提高藥物的生物利用度,從而提高抗炎效果[9-10]。此外,鹽酸氨溴索還能促進患兒纖毛上皮的再生功能的恢復,改善黏膜纖毛的運動功能,加強上呼吸道的自凈機制,發揮保護呼吸道黏膜上皮細胞的作用,從而能夠有效發揮抑制氣道高反應的作用[11]。
綜上,鹽酸氨溴索聯合頭孢克肟治療小兒喘息性支氣管炎,有助于患兒呼吸功能的改善,并可有效抑制炎癥反應,從而利于病情進展的控制,提高療效,值得臨床推廣應用。

