不同體質量指數胃癌患者行機器人與腹腔鏡胃癌根治術近期療效對比
譚雨翱 李正榮 吳阿豪 曾慶文
南昌大學第一附屬醫院普外科(南昌 330000)
胃癌是中國最常見的惡性腫瘤之一,僅2020年,在全球便有約109萬例新發病例和約76.9萬死亡病例,在全球發病率和死亡率中分列第五和第四[1]。腹腔鏡胃癌根治術已經成為治療胃癌的主要術式并且寫入了《日本胃癌規約》[2-3],但其在面臨高體脂率的患者時仍可能會導致過長的手術時間及大量出血等[4-5]。機器人系統的出現給這部分患者帶來了福音,有不少研究表明:機器人系統可以幫助外科醫生克服腹腔鏡手術在治療肥胖胃癌患者時的諸多技術限制,從而縮短手術時間,降低術中及術后并發癥的發生率[6-7]。然而,關于兩種手術方式在治療不同BMI胃癌患者的安全性和臨床效果對比卻鮮有報道。本研究回顧分析2021年1月至2022年6月于南昌大學第一附屬醫院普外七病區收治的行手術治療胃癌患者的臨床病理資料,比較兩種微創方式在圍手術期療效,以探究不同BMI值下兩種微創方式的安全性及有效性,現報告如下。
1 資料與方法
1.1 納入和排除標準 納入標準:(1)術前已完善相關檢查并經胃鏡病理活檢證實為胃腺癌;(2)經機器人或腹腔鏡行胃癌根治性切除并行D2淋巴結清掃;(3)臨床病理資料完整者。排除標準:(1)有合并新輔助放化療史;(2)既往因胃癌行胃切除術;(3)合并其他惡性腫瘤或存在轉移者;(4)中轉開腹。
1.2 一般資料 篩選2021年1月到2022年6月于南昌大學第一附屬醫院普外科七病區符合納排標準的患者共443例作為研究對象,根據患者的BMI值將患者分為3組:消瘦組68例(BMI≤18.5 kg/m2)、正常組238例(18.5 kg/m2< BMI≤ 23.9 kg/m2)、超重組137例(BMI> 23.9 kg/m2),再根據手術方式的不同將這三組患者分為腹腔鏡手術組和機器人手術組。
1.3 研究方法
1.3.1 手術方法 腹腔鏡輔助胃癌根治術、機器人輔助胃癌根治術、全腹腔鏡胃癌根治術、全機器人胃癌根治術。所有患者均行D2淋巴結清掃,在D2淋巴結清掃的范圍內,淋巴結分為胃周組(No.1-No.6)和胃外組(No.7-No.12)。重建方式包括BI、BII、BII+Braun、Roux-en-Y胃-空腸、Roux-en-Y食管-空腸。
1.3.2 觀察指標 記錄患者的臨床病理資料:包括術前基線資料;術中基本情況如:手術時間、淋巴結清掃個數等;術后病理結果及短期療效如術后炎癥指標、術后住院時間以及短期并發癥等。該研究已獲醫院倫理委員會批準,倫理編號為:(2022)CDYFYYLK(11-006)號。
1.4 統計學方法 統計分析用SPSS 25.0統計軟件進行。正態分布的連續變量用(±s)來表示,組間比較用獨立樣本t檢驗。非正態分布的連續變量用M(P25,P75)表示,組間比較用非參數檢驗Mann-Whitney U檢驗。分類變量用例表示,組間比較用χ2檢驗或Fisher精確概率法。P<0.05為差異有統計學意義。
2 結果
2.1 術前基線資料 在三組不同BMI患者中:兩種不同術式在年齡、性別、合并癥、腹腔內手術史、腫瘤指標的改變上對比差異無統計學意義(P > 0.05,表1)。
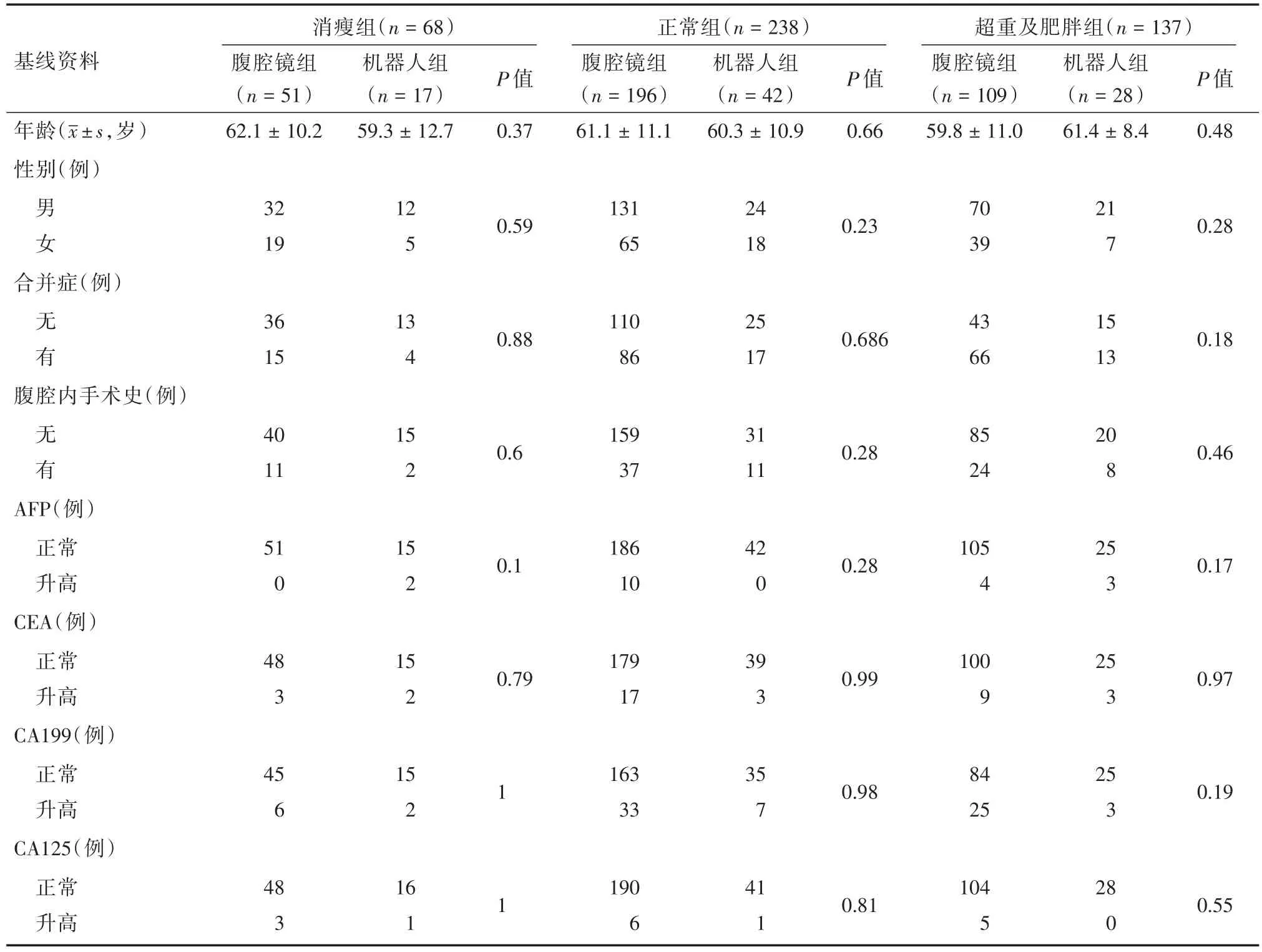
表1 不同BMI胃癌患者行兩種術式術前基線資料對比Tab.1 Comparison of preoperative baseline data of gastric cancer patients with different BMIs undergoing two types of surgery
2.2 術中基本情況
2.2.1 正常組 與腹腔鏡組相比,機器人組患者的手術總時間更短[172(144,205)vs.215(175,259)]min,具體體現在其分離時間[88.5(70,110.5)vs.117(93,150)]min以及重建時間[44(31,60)vs.60(43,81)]min都更短且差異有統計學意義(P < 0.05,表2)。
2.2.2 超重組 與腹腔鏡組相比,機器人操作同樣減少了患者的手術總時間[190(170,237)vs.240(192,297)]min,分離時間[97(85,118)vs.130(103,170)]min以及重建時間[44(32,65)vs.63(50,90)]min(P < 0.05)。消瘦組術中各項指標差異無統計學意義(P >0.05,表2)。
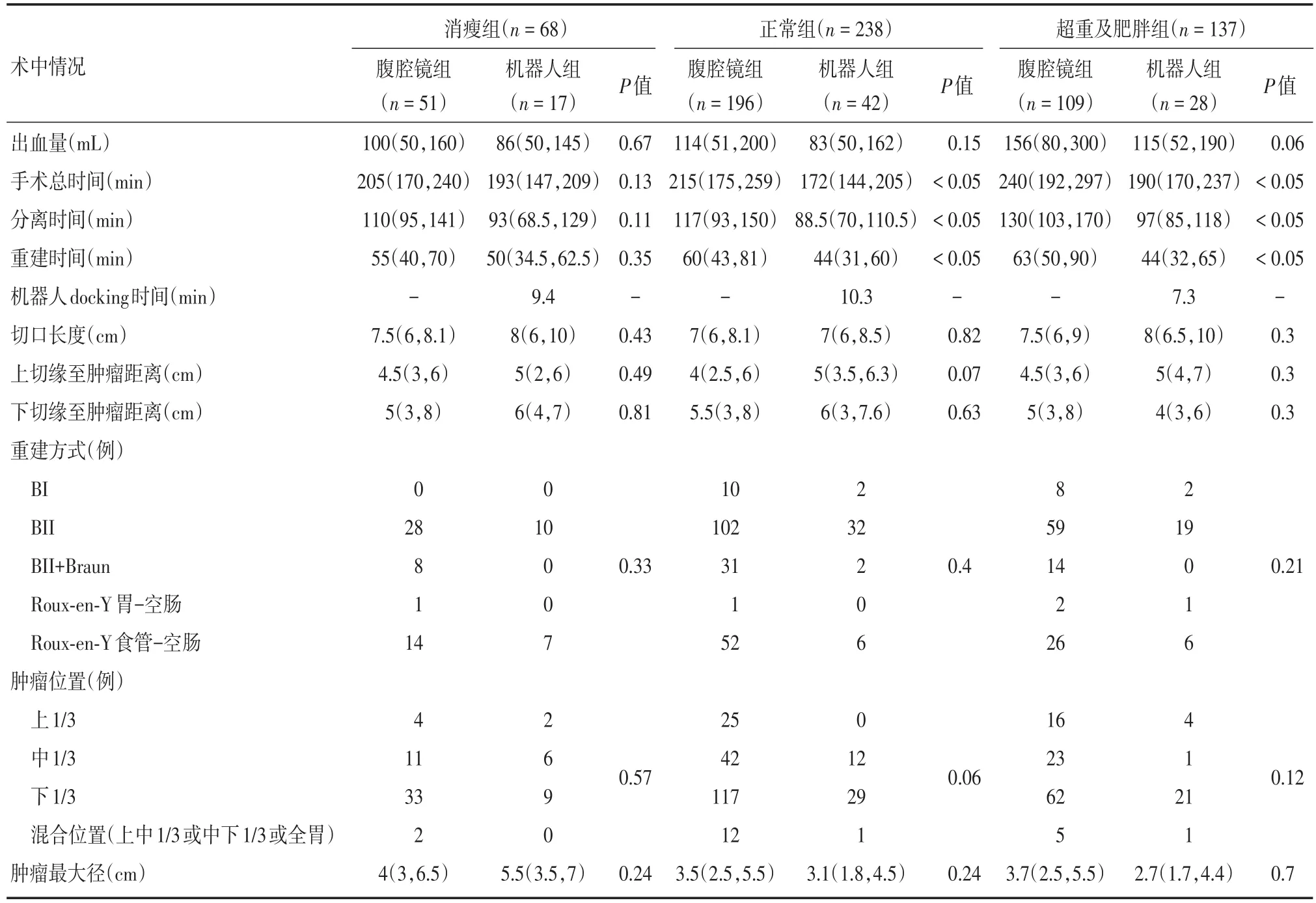
表2 不同BMI的胃癌患者行兩種術式的術中情況對比Tab.2 Comparison of intraoperative conditions of gastric cancer patients with different BMIs undergoing two surgical procedures M(P25,P75)
2.3 術后短期療效
2.3.1 消瘦組 與腹腔鏡相比,機器人組的術后進食時間要更短[3(2,3)vs.3(3,4)]d(P < 0.05,表3)。
2.3.2 正常組 與腹腔鏡組相比,進食流質的時間[3(3,4)vs.3(3,5)]d,引流管拔除的時間[6(6,8)vs.7(6,8)]d,以及術后住院時間[8(7,10)vs.7(7,9)]d都更短(P < 0.05,表3)。
2.3.3 超重組 與腹腔鏡組相比,機器人組引流管拔除的時間更短[6(6,7)vs.6(5,6)]d,術后住院時間更短[7(7,8)vs.7(6,7)]d(P < 0.05,表3)。
2.4 術后病理資料 超重組與腹腔鏡組相比,機器人組能夠清掃更多的胃外站淋巴結[(14.3±10.6)vs.(10.6± 6.9)](P < 0.05,表4)。就所有患者而言,機器人組的總費用比腹腔鏡組約貴13 000元,且差異有統計學意義(P <0.05,表4)。
2.5 術后短期并發癥 與腹腔鏡組患者相比,機器人組患者的術后短期并發癥發生率差異無統計學意義(P>0.05,表4),發生率最高的為麻痹性腸梗阻為16例,還包括吻合口瘺6例,消化道出血5例,腹腔積液合并感染5例,胃癱4例,胰瘺4例,十二指腸殘端瘺2例,腹腔內出血1例,切口感染1例,淋巴乳糜漏1例(表3、5)。所有出現并發癥的患者經治療后康復,無死亡病例。
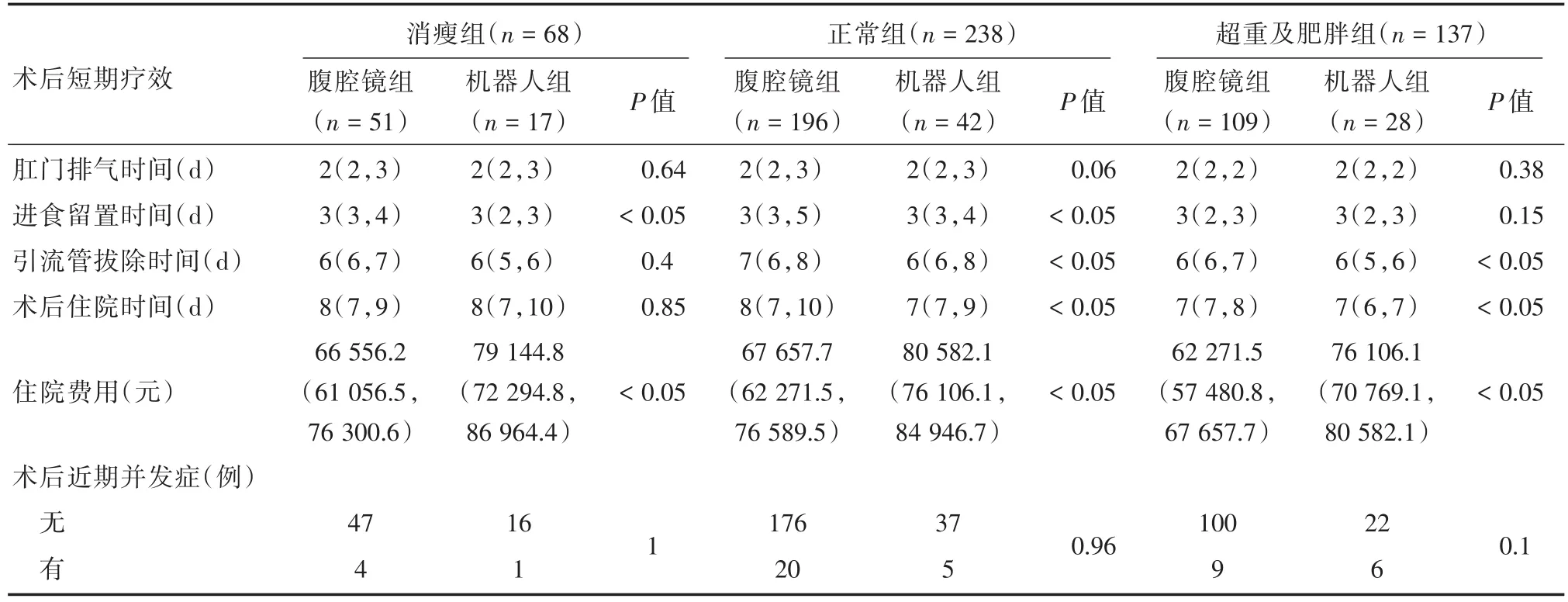
表3 不同BMI的胃癌患者行兩種術式術后短期療效對比Tab.3 Comparison of short-term efficacy after two surgical procedures for gastric cancer patients with different BMI M(P25,P75)
表4 不同BMI的胃癌患者行兩種術式術后病理資料對比Tab.4 Comparison of postoperative pathological data of gastric cancer patients with different BMI after two surgical procedures ±s
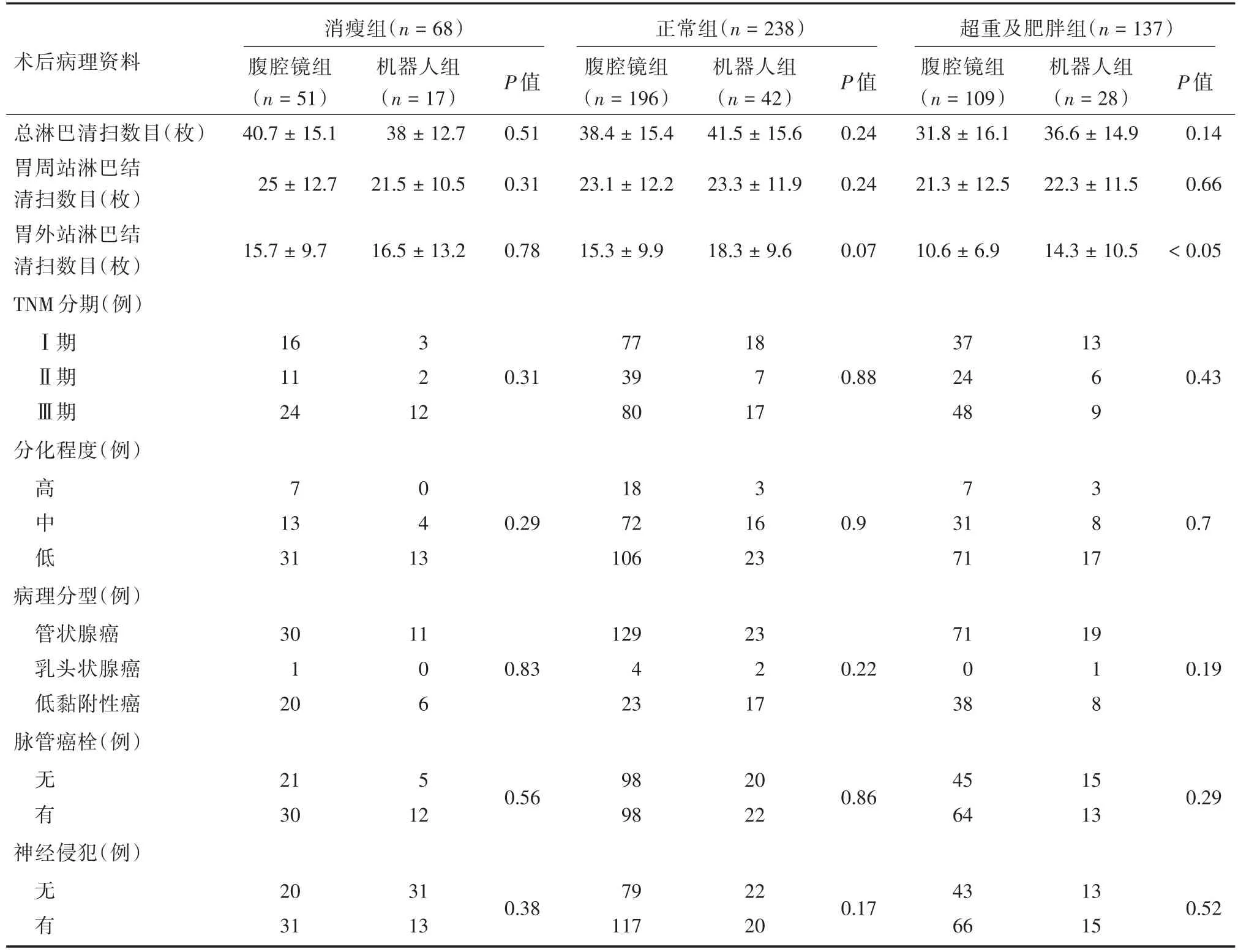
表4 不同BMI的胃癌患者行兩種術式術后病理資料對比Tab.4 Comparison of postoperative pathological data of gastric cancer patients with different BMI after two surgical procedures ±s
術后病理資料總淋巴清掃數目(枚)胃周站淋巴結清掃數目(枚)胃外站淋巴結清掃數目(枚)TNM分期(例)Ⅰ期Ⅱ期Ⅲ期分化程度(例)消瘦組(n=68)腹腔鏡組(n=51)40.7±15.1 25±12.7機器人組(n=17)38±12.7 21.5±10.5 P值0.51 0.31正常組(n=238)腹腔鏡組(n=196)38.4±15.4 23.1±12.2機器人組(n=42)41.5±15.6 23.3±11.9 P值0.24 0.24超重及肥胖組(n=137)腹腔鏡組(n=109)31.8±16.1 21.3±12.5機器人組(n=28)36.6±14.9 22.3±11.5 P值0.14 0.66 15.7±9.716.5±13.20.7815.3±9.918.3±9.60.0710.6±6.914.3±10.5<0.05 16377183713 1120.313970.882460.4 2412 8017489 7 0 18373 1340.2972160.93180.7 3113106237117 3011129237119 1 00.83420.22010.1 206 2317388 2150.5698200.8645150.2 301298226413 203179224313 3高中低病理分型(例)管狀腺癌乳頭狀腺癌低黏附性癌脈管癌栓(例)無有9 9神經侵犯(例)無有31130.38117200.1766150.52
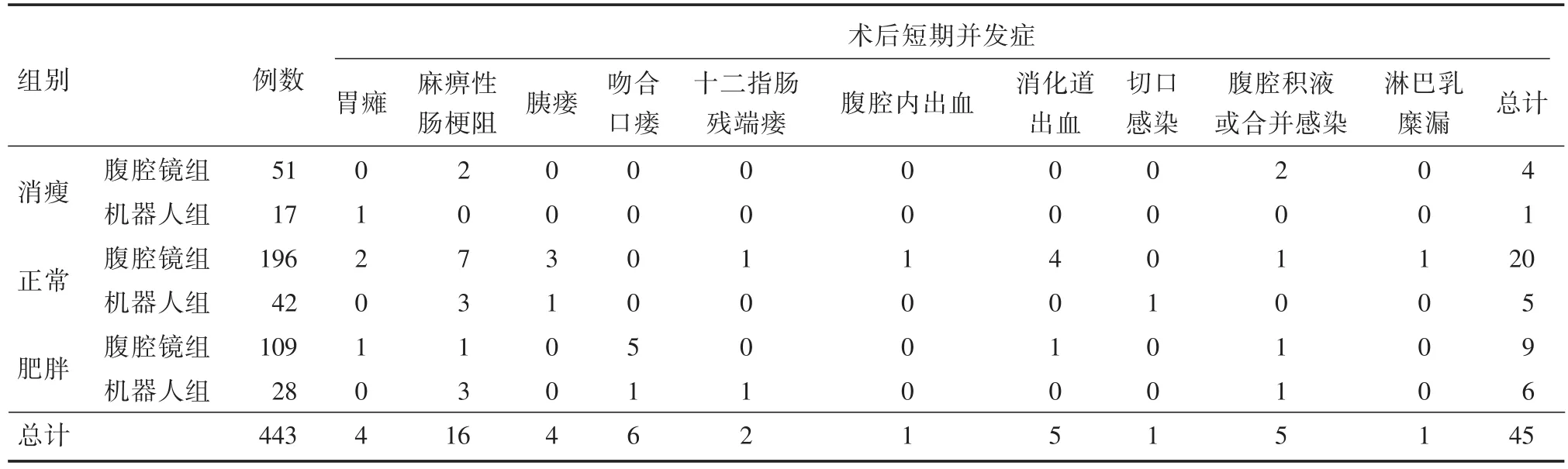
表5 術后短期并發癥Tab.5 Short-term postoperative complications 例
3 討論
截至2020年底,我國已經陸續成立80家機器人手術中心,投入使用170余臺達芬奇機器人,并完成逾4萬例手術,技術純熟[8]。雖然關于腹腔鏡和機器人在治療胃癌的安全性,手術近、遠期效應以及腫瘤學效果依舊眾說紛紜,但機器人系統在高體脂率患者中能夠帶來更多臨床獲益已獲得較多專家認可[6-7,9]。在臨床中,BMI是最常用的描述體脂率的指標,因此筆者結合本次研究納入患者的數據分析結果與國內外相關文獻報道,對兩種手術系統治療不同BMI胃癌患者的近期療效展開討論。
淋巴結清掃被認為是胃癌根治術中最關鍵的步驟,也是術中出血最常見的原因[6]。關于機器人系統是否能夠在淋巴結清掃數目方面更具備優勢,目前尚存在爭議:ALHOSSAINI等[10-11]認為:機器人系統較之腹腔鏡的優勢體現在其能夠清掃出更多的淋巴結數量;而BOBO等[12-13]報道的結果卻指出:兩種操作系統在清掃淋巴結數量方面差異不明顯。而在本研究中,雖然腹腔鏡組和機器人組的總的淋巴結清掃數目相近,但進一步將淋巴結范圍分為胃周站和胃外站分析時發現,在超重患者組,機器人系統在清掃胃外站淋巴結時優勢明顯[(14.3± 10.6)vs.(10.6 ± 6.9)],這和李平等[14]的研究結果一致:在內臟脂肪多的狹小空間,機器人系統的三維高清晰度可視化及人體工程學能夠得到更好的發揮。本研究還發現:機器人系統可以使患者獲益于更短的分離時間,尤其是對于一些高體脂率的患者[97(85,118)vs.130(103,170)]。減少患者腹腔內操作時間,可能會降低患者的炎癥反應及術中并發癥的發生幾率,這是因為:術中的器官牽拉也是引起術后炎癥反應的重要因素之一[15-16]。切除的邊界狀態是腫瘤的安全性指標之一[17],較多研究[18-19]發現:在接受機器人治療的病例中,病理檢查切緣陰性率達100%。此外,在國外一項Meta分析中[20],機器人和腹腔鏡入路的平均遠、近端切緣距離被證明是相似的,這和本研究的結果一致。
腹腔引流的引流物主要可以反映患者吻合口的恢復情況、小血管的滲血、淋巴液的引流情況等[21-22],在本研究的正常和超重組患者中,機器人相較于腹腔鏡縮短了進食流質時間以及引流管拔除時間,這是由于機器人系統的機械臂運動穩定靈活,從而減少了對腸道的牽拉刺激,加快術后康復[23],這與楊德君等[24]的結果一致。要完成一臺腹腔環境較復雜的胃癌根治術給術者的體力帶來巨大挑戰[25],丹麥學者[26]的研究表明,術者使用機器人手術系統后工作負荷明顯降低,減少了術者因長時間勞累導致的操作誤差。我國的一項446例進展期胃癌患者的臨床研究顯示,機器人組并發癥發生率顯著低于腹腔鏡組(18.8%vs.24.5%;P< 0.05)[27],還有專家認為機器人能解決高 BMI患者抵坐釘置入問題,且機器人能在深而窄的空間中安全、有效地完成全鏡下消化道重建,降低了吻合口的縫合難度,減少吻合口瘺發生率[28]。然而本研究中兩種操作的術后并發癥發生率小,且未見明顯差異,這可能是由于術者資歷≤30例是術后并發癥發生的危險因素[29]。
機器人系統昂貴的操作費用已在國內外達成共識,原因可能是機器人的采購,維護和專用耗材等方面,且短時間無法實現成本的降低[30-31]。PARK等[23]研究發現:機器人胃癌根治術比腹腔鏡貴折合人民幣25 000元,而在本研究中機器人組的總費用比腹腔鏡組約貴13 000元。
縱觀三組不同BMI值的患者:消瘦組在承擔更多的手術費用的同時未見其他臨床獲益;而另外兩組無論是在術中精細操作或是術后康復都可見明顯優勢。綜上,筆者認為,BMI值應該作為胃癌根治術的術前選擇操作系統時予以考量的一個指標。本研究的創新性在于:首次對比不同BMI值兩種操作后的近期療效。不足之處在于:本研究為單中心研究且樣本量不夠大,此外,筆者還將繼續對這部分患者進行定期隨訪,以獲得更多關于這部分患者的無病生存期,總體生存期等遠期預后指標。

