早期康復護理對腦卒中患者運動功能及睡眠質量的影響
陳雪婷
(龍巖市第二醫院神經內科,福建 龍巖 364000)
腦卒中屬于腦血管疾病范疇,這種疾病患病率、致死率、致殘率居高不下,常年威脅居民身心健康,致使他們的生活質量被降低[1]。與此同時,腦卒中疾病即使及時得到救治,但治療后仍然會出現偏癱、功能障礙等現象,加劇了患者的痛苦[2-3]。因此,腦卒中疾病發生后需要立刻搶救治療,以便挽救患者的生命。為了保證臨床治療效果,減少不良因素干擾,需積極展開有效的早期康復護理,以期改善患者的預后,報道如下。
1 資料與方法
1.1 一般資料 挑選102例腦卒中患者,資料獲取路徑:神經內科,涉及時間為2021年2月至2022年9月,涉及患者辨識依據:系統奇偶數均等分配辨識法,每組51例。對照組(實施常規護理內容),男女比例為31∶20,患者年齡45~72歲,平均年齡(58.53±3.29)歲;體質量53.35~78.20 kg,平均體質量(65.78±6.08)kg;受教育時間10~14年,平均受教育時間(12.05±3.26)年。觀察組(實施早期康復護理內容),男女比例為32∶19,患者年齡46~72歲,平均年齡(58.57±3.32)歲;體質量 53.40~78.20 kg,平均體質量(65.81±6.11)kg;受教育時間10~14年,平均受教育時間(12.08± 3.28)年。兩組患者一般資料比較,P>0.05,具有可比性。
納入標準:經過常規數值、專項數值聯合檢查,符合腦卒中指征;經治療,各項數值控制穩定,且伴有一定程度的神經功能障礙者;無先天性器官疾病、惡性疾病者;研究內容公布,患者、家屬具備知情權,配合意愿高。
排除標準:伴有認知能力異常、精神分裂或者情感性障礙者;伴有血液傳染疾病者;有免疫性功能障礙者;對研究配合意愿較低者。
1.2 方法
1.2.1 對照組 給予常規護理內容,操作內容如下:護士與患者、家屬交談,記錄基礎資料,檢查血壓、心率等相關生命參數,根據每位患者的差異性,靈活調整護理內容,展開健康指導,提高他們對疾病的認知程度;另外,合理搭配患者的飲食,糾正不良行為;按時按量服用藥物;做好病房消毒處理,每日早晚清潔1次,室內外粘貼禁止喧嘩、大聲說話等提示語,做好護理內容記錄,協助患者展開早期康復。
1.2.2 觀察組 給予早期康復護理內容,操作內容如下。①心理康復:大多數患者住院后,自身焦慮、恐懼等情緒愈發明顯,導致他們忽視了其他情況,臨床配合度低,導致家屬對臨床醫護人員提出了質疑,故而想要協助患者盡早康復,心理健康也很關鍵。醫護人員與患者、家屬溝通,綜合分析患者身體、心理結果,及時解答患者、家屬的問題,并利用醫院的條件展開心理疏導,如播放舒緩的音樂,交談他們感興趣的話題等,鼓勵患者,讓他們更加信任醫護人員。②康復認知:部分患者因家庭因素、受教育程度的影響,自身對疾病知識的認識并不深,甚至產生了很多錯誤的認知,故而護士與他們先溝通,從他們的交談中發現問題,逐步引導糾正錯誤認識,另外講解腦卒中發病機制、影響因素、治療措施、注意細節、護理內容等,護士與醫師積極配合,做好每個護理環節的銜接,提高護理服務質量,讓患者更加配合臨床服務。③康復鍛煉:a.變換體位。因疾病影響,多數患者出現了功能障礙,因患者長期臥床,久之可造成其出現關節脫臼、關節變形等現象,故而護士與患者交流,協助其調整體位,保持仰臥位,微向上將肩膀抬起、前挺,外旋上臂,伸展肘部、手腕,保持掌心向上張開狀,并與枕頭上平放;前挺下肢、髖部,夾緊大腿,大腿下方放置棉墊,預防下肢外旋。b.中醫法:根據患者的狀態,合理選擇穴位展開按摩熱敷,促使患者的淋巴組織或者血液循環速度加快,改善患者的水腫結局;另外,按摩處理期間,動作保持輕柔,有節奏、緩慢的按摩,有利于患者肌群放松;若熱敷中,水溫保持適宜,以防止燙傷事件的發生。c.循序漸進鍛煉:護士與家屬主動溝通,取得患者的同意后,雙方配合為患者提供更多的便利,護士為患者、家屬指導被動鍛煉方法,閑暇時間家屬也可以幫助患者活動,改善患者肌肉緊繃狀態;每日被動鍛煉次數不少于3次,活動進度循序漸進,自大關節逐漸轉向小組織、關節,中醫按摩法與被動鍛煉交替完成,待患者各項數值穩定,鼓勵患者可下床短時間活動,幫助患者重拾信心,增強他們的配合度;活動期間若出現不適,立即停止,按鈴呼叫醫護人員檢查、診療。④飲食行為:康復期間,身體功能也十分關鍵,故而均衡搭配營養,急救恢復意識后先觀察一段時間,無異常方可進食流食,以便積極應對后續的康復措施,進一步提高患者對服務的滿意度。
1.3 分析指標
1.3.1 運動觀察 運用Fugl-Meyer運動功能量表來測評患者的運動情況,分為上肢、下肢兩部分評估,其中上肢評估占66%,下肢評估占34%,測評結果越是趨向于100%,表示患者的運動能力越強,測試時間為護理前后。
1.3.2 神經系統檢查比較 用卒中量對患者的神經系統進行檢查,測評結果42分,測評結果獲取值越高即為患者的神經系統恢復越差,測試時間為護理前后。
1.3.3 睡眠質量比較 運用匹茲堡睡眠質量參數分析患者的睡眠狀態,內容合計7項,條目18個,每個成分等級計分0~3分,滿分21分,測評結果中獲取分越高即表示為睡眠越不佳。
1.3.4 生活質量比較 用生活質量調查表分析患者的生活情況,護理后綜合測評,內容包括8個領域,每項測定結果100分,分值結果高即表示為生活質量越優。
1.3.5 滿意度比較 運用滿意度調查表,發放102份,回收率100.00%,滿意等級劃分滿意、良好、不滿意,統計并處理最終結果。
1.4 統計學方法 本文用SPSS21.0分析所得數據,計量資料、計數資料分別采用()、[n(%)]表示,組間比較分別行t、χ2檢驗;P<0.05表示差異有統計學意義。
2 結果
2.1 運動、神經系統檢查比較 護理前兩組參數結果比較,無統計學差異,P>0.05;護理后兩組參數結果比較,觀察組患者的運動參數顯著提升,神經系統參數結果顯著下降,明顯優于對照組,P<0.05。見表1。
表1 兩組運動、神經系統檢查比較(分,)
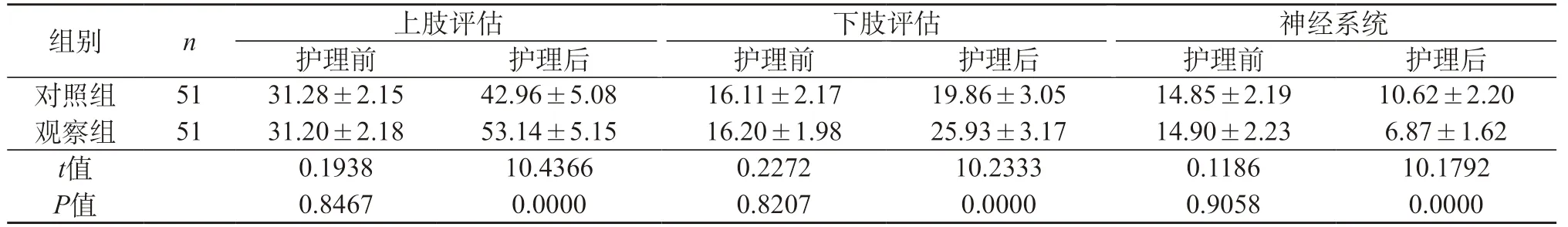
表1 兩組運動、神經系統檢查比較(分,)
2.2 兩組睡眠質量比較 兩組參數結果經過比較,觀察組患者的睡眠質量測評結果明顯大幅度上升,優于對照組,P<0.05。見表2。
表2 兩組睡眠質量比較(分,)
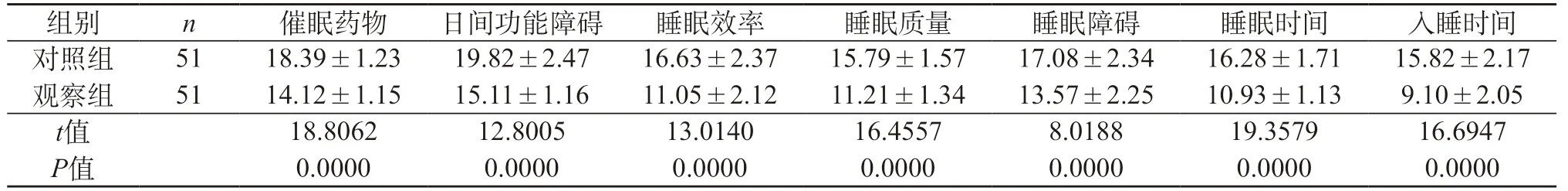
表2 兩組睡眠質量比較(分,)
2.3 兩組生活質量比較 兩組參數結果比較,差異十分明顯,觀察組患者的生活質量測評結果比對照組結果更為明顯,上升幅度大,P<0.05。見表3。
表3 兩組生活質量比較(分,)
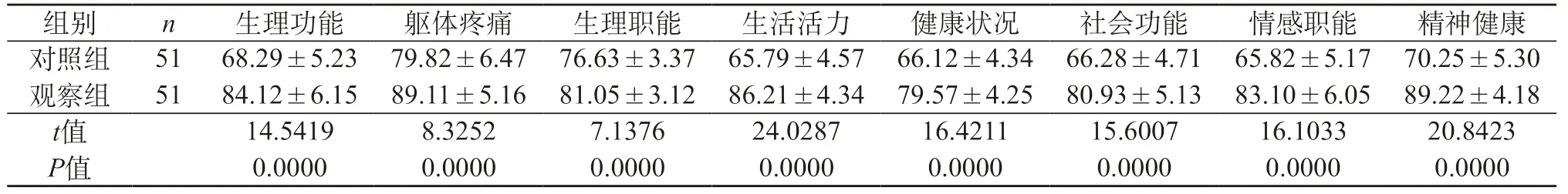
表3 兩組生活質量比較(分,)
2.4 兩組滿意度比較 兩組滿意度參數結果比較,觀察組患者的滿意度結果比對照組結果更高,P<0.05。見表4。
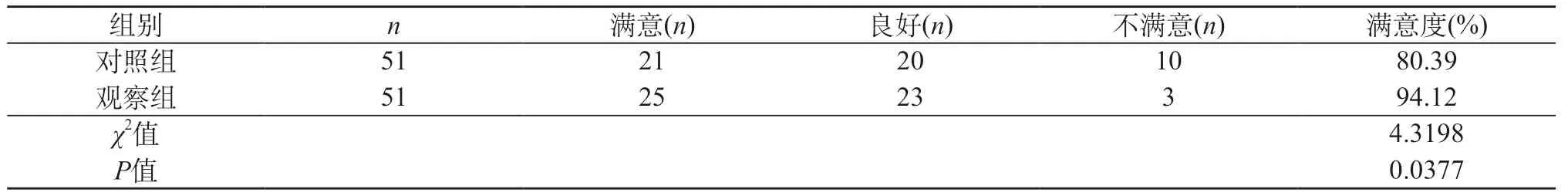
表4 兩組滿意度比較
3 討論
相關數據調查發現,腦卒中患者中有80%左右會有意識障礙,而腦卒中屬于常發、致死疾病中的“常客”,一旦發病對患者的神經風險高,故而造成功能障礙的概率提升,導致患者無法自理生活,喪失社會參與信心,拒絕與外界接觸,進而影響患者的正常生活,破壞患者家庭幸福[4]。目前,針對腦卒中患者均比較偏向于傳統治療方法,經過臨床干預,穩定患者的病情,消除不良現象,但是卻忽視了患者預后的康復鍛煉,導致其出院后生活仍然無法自理,甚至喪失運動能力[5]。對此,臨床上提出了早期康復護理方法,以期改善患者的預后,臨床效果明顯。
本文結果發現,兩組患者護理后參數結果相差明顯,觀察組患者的運動測評結果比對照組高,神經功能測評結果比對照組低,P<0.05;觀察組患者的睡眠質量測評結果顯著降低,生活質量結果明顯升高,滿意度顯著提高,與對照組比較,P<0.05。臨床研究發現,大腦具有一定的可塑造性,當腦卒中發病后,患者的中樞神經系統會快速調整狀態,以適應臨床變化,進而促進受損神經的軸突再生,促進神經聯絡通道的重新構建,以期恢復正常功能狀態。因此,早期康復護理可改善患者肢體可能發生的痙攣現象,同時展開康復認知、康復鍛煉,經過多元化知識普及,使患者對增加疾病知識,有助于減少對疾病的陌生感,進而能積極配合臨床治療,恢復了治療信心,并結合患者的自身情況開展康復鍛煉,如護士協助患者被動抬起肢體、實施中醫手法按摩、調節飲食方案等,以保證患者身體功能處于最佳狀態下接受臨床治療,通過減少不良因素的干擾,可改善患者睡眠質量,最終提升患者的預后效果。因此,比較常規性護理法,早期康復護理模式更符合臨床的需求,能有效改善患者的病情[6]。
綜上所述,對腦卒中患者實施早期康復護理,護理價值高,可有效提高患者睡眠質量,減輕神經功能損傷,進而提高其生活質量,使患者更加滿意臨床服務,值得在臨床中進一步推薦應用。

