老年人心血管疾病合并神經精神疾病多重用藥風險防控專家共識Δ
中華醫學會臨床藥學分會
我國是世界上60周歲以上老年人口最多的國家,預計在未來20年仍將繼續快速增長,2026年60歲以上老年人口將達3.04億,2039年將達4億,老齡化已經成為重大的社會問題[1]。老年人常同時患有多種慢性疾病。在我國,42%的老年人同時患有兩種及以上疾病[2]。多病共患的老年人,由于本身病理生理學的改變,更易發生藥物不良反應。同時,我國老年人治療中常多藥合用,平均用藥9.1種,多者達36種;50%的老年人同時服用3種藥物,25%服用4~6種藥物,這顯著增加了藥物不良反應、不良藥物相互作用的發生率,甚至可能導致更嚴重的后果[2]。在共患病中,心血管系統疾病合并神經精神疾病是老年人最為常見,也是涉及多重用藥最多的疾病組合之一。
老年患者潛在不適當用藥是指使用此類藥物的潛在不良風險可能超過預期獲益,可以導致老年人用藥不良反應發生率、再次入院率升高和相關醫療成本增加。而采用科學的標準對老年患者的潛在不適當用藥加以評估,可以早期發現潛在不適當用藥風險,防范不良事件的發生,并指導臨床更合理地用藥。目前許多國家和地區均制定了老年人潛在不適當用藥評估標準,但每個標準各有側重,其地域局限性、標準差異性、覆蓋面差異及循證證據的缺乏非常明顯(美國Beers標準除外),并且均未涉及老年人多病共患情形下潛在不適當用藥的情況,以及藥物相互作用的風險管控[3]。2022年6月,中華醫學會臨床藥學分會發布了《2型糖尿病合并慢性腎病患者多重用藥安全中國專家共識》[4]。而本《老年人心血管疾病合并神經精神疾病多重用藥風險防控專家共識》將主要關注心血管疾病合并神經精神疾病狀態下老年人的潛在不適當用藥風險,借鑒國外評估工具,利用循證的方法,完善我國老年人心血管疾病合并神經精神疾病狀態下潛在不適當用藥的評估標準,并針對相關聯合用藥風險和用藥相關問題給出相應的建議,進一步積極推廣于臨床實踐,將有助于提高老年人安全用藥水平,降低心血管疾病合并神經精神疾病老年患者的不良臨床結局。
1 共識制定過程
1.1 共識的制定標準
本共識的制定基于牛津循證醫學分級系統,并且符合2011年美國醫學研究所發布的關于臨床實踐指南的推薦。
1.2 老年人心血管疾病合并神經精神疾病狀態下潛在不適當用藥目錄形成
本共識根據2017版中國老年人潛在不適當用藥判斷標準和美國Beers(2019版)心血管疾病合并神經精神疾病狀態下老年人潛在不適當用藥目錄[5―6],并參考國家藥物不良反應中心老年患者引起心血管和神經精神系統相關藥物不良反應的常見藥物,通過遴選形成初始目錄,再采用德爾菲法經過2輪專家咨詢,進行循證評價,形成最終目錄。
1.3 心血管疾病合并神經精神疾病狀態下藥物相互作用篩選
本共識以《新編藥物學》第18版中第3篇“主要作用于中樞神經系統的藥物”和第5篇“主要作用于心血管系統的藥物”為基礎,篩選出臨床常用的藥物品種。之后采用UpToDate循證醫學數據庫中的lexicomp“藥物相互作用”軟件進一步遴選心血管疾病合并神經精神疾病治療藥物中存在的藥物相互作用,將嚴重的相互作用結果(D級及X級)進行歸類。通過征集問卷、專家訪談,以及本共識撰寫專家的線上論證,確定關于本共識的臨床常見藥物相互作用。
1.4 指南檢索和臨床證據檢索
臨床證據分別采用人工篩選和EviMed系統(www.evimed.com)輔助人工篩選的方式。采用PICOS檢索和高級檢索,對EviMed、PubMed、EMBase、Cochrane Library、中國知網、萬方數據庫、中國生物醫學文獻數據庫、維普網共8個中英文數據庫進行檢索。對于意見不一致的證據,由共識編寫組討論決定是否納入。
1.5 證據等級評價
證據評價組采用2011版牛津循證醫學中心分級系統(OCEBM)作為評價工具,對證據質量進行評價。
1.6 共識推薦意見的形成
共識專家組成員根據證據評價結果,綜合利弊權衡、患者意愿、價值觀、干預成本和可及資源等因素形成推薦意見。強推薦指風險和負擔顯著大于獲益;弱推薦指風險和獲益難以權衡。對于未達成共識且必須在指南中產生推薦意見的問題,由共識專家組根據投票結果確定推薦意見。
1.7 共識注冊
本共識于2022年5月在國際實踐指南注冊與透明化平臺注冊,注冊號為IPGRP-2022CN367。
2 老年人心血管疾病合并神經精神疾病狀態下潛在不適當用藥
本共識共納入7類疾病狀態下18種/類藥物,包括心血管疾病狀態下的潛在不適當用藥[7—15](表1)和神經精神疾病狀態下的潛在不適當用藥[16—40](表2),涉及心血管系統用藥(抗心律失常藥、抗高血壓藥、抗血栓藥)、神經系統用藥(鎮靜催眠藥、抗癡呆藥)和精神系統用藥(抗精神病藥、抗抑郁藥)。根據疾病狀態將藥物進行整理并標注了用藥風險點、使用建議、相關證據,使老年人潛在不適當用藥標準更具有科學性和臨床指導性。

表1 老年人心血管疾病狀態下的潛在不適當用藥評估

表2 老年人神經精神疾病狀態下的潛在不適當用藥評估
3 老年人常見心血管疾病合并神經精神疾病多重用藥的風險與處理
心血管疾病合并神經精神疾病藥物中,相互作用風險嚴重性等級較高的聯合用藥組合引起的最常見的風險結局包括:出血事件、橫紋肌溶解、QT間期延長、中樞神經系統過度抑制。本共識主要針對7種老年人常見的心血管和神經精神疾病(高血壓、冠心病、房顫、腦卒中、癡呆、抑郁、失眠)的相關用藥風險處理給出推薦意見。
3.1 出血事件相關風險及處理
冠心病、房顫、腦卒中的主要危害是由于血管粥樣硬化、形成血栓并阻斷心腦器官的血液供應而造成的器官損害。上述疾病的二級預防中,通常需要使用抗血栓藥物預防。治療過程中如果強度過高則有出血事件發生的風險,主要是指消化道、內臟等關鍵部位發生有顯著臨床意義的出血。老年人在多重疾病、多重用藥的情況下,由于藥物相互作用,患者可能面臨更高的出血風險。
心血管疾病合并神經精神疾病治療藥物中,有出血風險的藥物聯用組合主要包括:抗血小板藥物(如阿司匹林、氯吡格雷、替格瑞洛等)、抗凝藥物(如華法林、利伐沙班、艾多沙班等)、5-羥色胺選擇性重攝取抑制劑(serotonin-selective reuptake inhibitor,SSRI)(如西酞普蘭、度洛西汀等)、抗心律失常藥物(如胺碘酮、維拉帕米、地爾硫等)之間的聯合用藥。該類藥物聯用常見于:(1)急性冠脈綜合征(acute coronary syndrome,ACS)或房顫合并抑郁;(2)缺血性卒中合并房顫。
3.1.1 ACS或房顫合并抑郁 (1)抗血小板藥和抗凝藥在ACS二級預防及房顫治療中的應用:對于ACS的二級預防,主要使用抗血小板藥物治療;心房顫動合并血栓高危因素患者需使用華法林進行抗凝,以預防血栓事件[41]。(2)SSRI在老年抑郁癥治療中的應用:艾司西酞普蘭、西酞普蘭、氟西汀、氟伏沙明、帕羅西汀、舍曲林為代表的SSRI用于老年患者較為安全,是優先推薦的治療藥物[42]。(3)抗血小板藥/抗凝藥與SSRI相互作用的相關證據:與單獨使用抗血小板藥(阿司匹林或氯吡格雷或兩者聯用)治療相比,聯合使用SSRI治療的患者出血風險顯著增加[43―44](證據質量3級)。Schelleman等[45]在2011年的病例對照研究中發現,同時服用SSRI和華法林的患者胃腸道出血住院風險有所增加(證據質量4級);另外4項研究結果表明,在服用華法林的患者中,SSRI暴露與出血風險增加相關[46―49](證據質量3級)。(4)抗血小板藥/抗凝藥與SSRI聯用的處理意見:SSRI與華法林聯用時,需要做好凝血功能國際標準化比值日常檢測及胃腸道出血事件的預防與教育。SSRI與阿司匹林、氯吡格雷聯用時,需要對消化道出血風險保持謹慎,必要時可給予胃黏膜保護劑。糾正出血危險因素是減少出血事件的關鍵,如維持收縮壓在合理范圍、限制飲酒、避免非必要的糖皮質激素或非甾類抗炎藥物的使用。詳見表3。
3.1.2 缺血性卒中合并房顫 (1)阿司匹林或氯吡格雷在缺血性卒中二級預防中的應用:阿司匹林或氯吡格雷是缺血性卒中二級預防中最常用的藥物,多用于長期治療[50]。(2)新型口服抗凝藥在房顫患者預防血栓事件中的應用:經歐洲心臟病協會房顫血栓危險度評分[congestive heart failure,hypertension,age≥75 years(doubled),diabetes mellitus,stroke (doubled)-vascular disease,age 65-74 years and sex category (female),CHA2DS2-VASC]后認為存在血栓高危風險的房顫患者需要使用抗凝藥物預防血栓發生風險。(3)抗血小板藥物與新型口服抗凝藥相互作用的相關證據:單用阿司匹林等抗血小板藥物與新型口服抗凝藥相比,出血風險相似或略高,抗血小板藥物預防房顫患者血栓栓塞事件的有效性遠不如抗凝藥物[51](證據質量4級)。AFIRE試驗結果發現,利伐沙班單藥治療在心血管事件和任何原因導致的死亡方面不劣于利伐沙班加抗血小板藥物(阿司匹林或氯吡格雷)的聯合治療,大出血發生率更低[52](證據質量1級)。(4)抗血栓藥物與抗凝藥物聯用的處理意見:建議單用新型口服抗凝藥(如利伐沙班、艾多沙班等)進行血栓預防,加強出血風險監測,以減少出血事件風險。詳見表3。

表3 出血事件相關風險及處理
3.2 橫紋肌溶解風險及處理
橫紋肌溶解癥是以肌肉壞死并釋放肌細胞內容物進入血液循環為特征的一種綜合征。患者肌酸激酶水平通常顯著升高,并且可能出現肌肉疼痛和肌紅蛋白尿。其病情的嚴重程度不一,輕則出現無癥狀的血清肌酶升高,重則出現血清肌酶極度升高、電解質紊亂和急性腎損傷并危及生命。
心血管疾病合并神經精神疾病治療藥物中,有橫紋肌溶解風險的藥物主要為他汀類降脂藥物,當它們與上述系統中細胞色素(cytochrome,CYP)3A4抑制劑合用時,會增加橫紋肌溶解的風險。該類藥物聯用常見于:(1)高血壓合并ACS或腦卒中的二級預防狀態;(2)房顫合并ACS或腦卒中的二級預防狀態。
3.2.1 高血壓合并ACS或腦卒中的二級預防狀態 (1)氨氯地平在老年高血壓治療中的應用:鈣通道阻滯劑在下列老年人高血壓特定情況下作為首選推薦——左心室肥厚、無癥狀動脈粥樣硬化、心絞痛、外周動脈疾病、單純收縮期高血壓和代謝綜合征[53]。(2)他汀類藥物在ACS或腦卒中二級預防中的應用:在ACS二級預防中,推薦啟動并堅持長期使用他汀類藥物[54]。在腦卒中的二級預防中,患者一旦確診為缺血性腦卒中/短暫性腦缺血發作,均屬于動脈粥樣硬化性心血管疾病的極高危人群,無論病因是否為動脈粥樣硬化、膽固醇水平是否正常,均建議使用他汀類藥物治療以降低血管性事件復發風險;而對于有腦出血病史的缺血性腦卒中患者,應權衡風險和獲益合理使用他汀類藥物[54]。(3)氨氯地平與他汀類藥物相互作用的相關證據:藥代動力學研究結果顯示,氨氯地平可增加洛伐他汀、辛伐他汀(CYP3A4底物)的血清濃度,從而顯著增加他汀類藥物的暴露量,增加橫紋肌溶解風險。阿托伐他汀與辛伐他汀、洛伐他汀比較,CYP3A4代謝較少。與氨氯地平合用時,阿托伐他汀的血藥濃度僅輕微升高或未見明顯升高[55—56](證據質量5級)。(4)氨氯地平與他汀類藥物聯用的處理意見:當高血壓合并ACS或腦卒中二級預防時,如血壓控制較好,不建議隨意更換降壓藥物,可保留氨氯地平,選擇相互作用較小的他汀類藥物如氟伐他汀、普伐他汀、匹伐他汀、瑞舒伐他汀,或限制洛伐他汀及辛伐他汀的劑量;洛伐他汀和辛伐他汀最大劑量不超過20 mg/d[57]。阿托伐他汀可不換藥,密切監測肌肉毒性反應。詳見表4。
3.2.2 房顫合并ACS或腦卒中的二級預防狀態 (1)地爾硫、維拉帕米和胺碘酮在房顫治療中的應用:房顫患者推薦β受體阻滯劑和非二氫吡啶類鈣通道阻滯劑用于無心力衰竭和低血壓患者的急性期心室率控制及長期治療;胺碘酮主要用于房顫的復律治療。(2)他汀類藥物在ACS或腦卒中二級預防中的應用:此項同“3.2.1”(2)項。(3)房顫治療藥物與他汀類藥物聯用相互作用的相關證據:藥代動力學研究結果顯示,地爾硫[58]、維拉帕米和胺碘酮等CYP3A4抑制劑,可增加洛伐他汀、辛伐他汀(CYP3A4底物)的血清濃度,從而顯著增加他汀類藥物的暴露量,增加橫紋肌溶解風險;阿托伐他汀與辛伐他汀、洛伐他汀比較,CYP3A4代謝較少。與地爾硫、維拉帕米、胺碘酮和氨氯地平聯用時,阿托伐他汀的血藥濃度僅輕微升高或未見明顯升高[59―61(]證據質量5級)。(4)房顫治療藥物與他汀類藥物聯用的處理意見:鑒于在房顫患者中,維拉帕米、地爾硫或胺碘酮的重要性,不建議換用其他藥物。優先選擇相互作用較小的3-羥基-3-甲基戊二酸單酰輔酶A還原酶抑制劑如氟伐他汀、普伐他汀、匹伐他汀和瑞舒伐他汀,或限制洛伐他汀及辛伐他汀的劑量。聯用胺碘酮時,洛伐他汀成人劑量限制在40 mg/d、辛伐他汀限制在20 mg/d[57],其他劑量限制見表4。用藥期間注意監測肌肉毒性反應,如肌痛、肝功能異常、橫紋肌溶解。詳見表4。

表4 橫紋肌溶解風險及處理
3.3 長QT綜合征風險及處理
長QT綜合征是一種心肌復極異常,表現為心電圖上QT間期延長。該綜合征伴多形性室性心動過速風險增加,是一種危及生命的特征性心律失常,也稱尖端扭轉型室性心動過速,主要癥狀包括心悸、暈厥、癲癇發作及心源性猝死。藥物是獲得性長QT綜合征的常見誘因,尤其在有相關風險的藥物聯用中。
心血管疾病合并神經精神疾病治療藥物中,可能引起QT間期延長的常見藥物主要包括:胺碘酮、奧氮平、艾司西酞普蘭、氟哌啶醇、利培酮、喹硫平、索他洛爾。上述藥物聯用將增加長QT綜合征的風險。該類藥物聯用常見于:(1)癡呆伴精神行為癥狀合并房顫;(2)抑郁合并房顫。
3.3.1 癡呆伴精神行為癥狀合并房顫 (1)奧氮平、利培酮、喹硫平和氟哌啶醇在癡呆伴精神行為癥狀治療中的應用:奧氮平、利培酮和喹硫平主要用于有嚴重精神行為癥狀的老年癡呆患者,對癡呆患者的精神病樣癥狀,如幻覺、妄想、沖動、攻擊行為和激越癥狀有可靠的療效。奧氮平和利培酮療效優于喹硫平,但喹硫平的副作用相對較輕[62]。(2)胺碘酮和索他洛爾在房顫治療中的應用:胺碘酮和索他洛爾主要用于房顫和心肌梗死后的藥物復律。胺碘酮在心房顫動的復律中居于核心地位,而索他洛爾則處于輔助地位[51]。普羅帕酮在房顫的復律中可以和胺碘酮替換,但是該藥對于基礎有缺血性或結構性心臟病的患者,會增加其遠期死亡率。(3)癡呆伴精神行為癥狀治療藥物與房顫治療藥物聯用相互作用的相關證據:美國FDA不良事件報告系統數據庫顯示,當喹硫平、氟哌啶醇、奧氮平、利培酮與胺碘酮聯用時,均有幾十例引起QT間期延長的個案報告;當上述4種藥物與索他洛爾聯用時,亦有10例以內QT間期延長的個案報告。根據國際上藥源性QT間期延長專業網站(www.crediblemeds.org/)上的信息,胺碘酮、索他洛爾屬于明確具有尖端扭轉型室性心動過速風險(known risk of torsades des pointes)品種,精神系統用藥中氟哌啶醇也屬于上述品種。奧氮平、利培酮、喹硫平屬于條件性尖端扭轉型室性心動過速風險(conditional risk of tors‐ades des pointes)品種,即這些藥物多在伴有特定的臨床情形下,增加其QT間期延長發生的風險。相關臨床風險因素包括低血鉀、低血鎂、合并使用具有QT間期延長風險的藥物、劑量過大、心動過緩、藥物代謝減慢等(證據質量4級)。(4)癡呆伴精神行為癥狀治療藥物與房顫治療藥物聯用的處理意見:當患者有缺血性或結構性心臟病時,建議胺碘酮和喹硫平/氟哌啶醇/奧氮平/利培酮謹慎聯用,監測心電圖QT間期;當患者無缺血性心臟病及結構性心臟病時,建議調整至普羅帕酮復律,以避免QT間期延長的風險。詳見表5。

表5 長QT綜合征風險及處理
3.3.2 抑郁合并房顫 (1)艾司西酞普蘭、喹硫平、利培酮、奧氮平在老年抑郁治療中的應用:艾司西酞普蘭為老年抑郁一線用藥,用于老年患者較為安全[42];喹硫平、利培酮、奧氮平等非典型抗精神病藥不作為抑郁的一線用藥,主要在多種常用抗抑郁藥失敗后考慮使用。對于重度抑郁,非典型抗精神病藥用于抗抑郁藥單藥治療效果不佳的非精神病性患者的輔助治療。(2)胺碘酮和索他洛爾在房顫治療中的應用:此項同“3.3.1”(2)項。(3)抑郁治療藥物和房顫治療藥物相互作用的相關證據:美國FDA不良事件報告系統數據庫顯示,當艾司西酞普蘭和胺碘酮聯用時,有42例引起QT間期延長的個案報告;當艾司西酞普蘭和索他洛爾聯用時,有3例QT間期延長的個案報告。根據國際上藥源性QT間期延長專業網站(www.crediblemeds.org/)上的信息,胺碘酮、索他洛爾和艾司西酞普蘭均屬于“known risk of torsades des pointes”品種,即已經有明確的QT間期延長的風險。其余相互作用組合循證結果同“3.3.1”(證據質量4級)。(4)抑郁治療藥物和房顫治療藥物聯用的處理意見:當患者有缺血性或結構性心臟病時,建議胺碘酮與艾司西酞普蘭、喹硫平、利培酮、奧氮平謹慎合用,監測心電圖QT間期;當患者無缺血性心臟病及結構性心臟病時,建議調整至普羅帕酮復律,以避免QT間期延長的風險。詳見表5。
3.4 中樞神經系統過度抑制風險及處理
老年人由于高級神經系統功能的減退,腦細胞數、腦血流量和腦代謝的降低,因此對有中樞抑制作用的藥物較為敏感。當這類藥物聯用時,可能引起中樞神經系統的過度抑制,癥狀包括精神失常、走路不穩、感覺失常、記憶力減退、注意力不集中、失眠、多夢、判斷能力下降等,甚至導致呼吸減慢和死亡。
心血管疾病合并神經精神疾病治療藥物中,可能引起中樞神經系統過度抑制的藥物聯用主要為地爾硫和維拉帕米等CYP3A4中度抑制劑與本身具有中樞神經系統抑制效應的藥物聯用及2種具有中樞神經系統抑制效應的藥物聯用。地爾硫和維拉帕米為CYP3A4中度抑制劑,可減慢阿普唑侖、咪達唑侖等苯二氮類藥物(CYP3A4底物)的代謝,從而增加中樞神經系統過度抑制的風險。如果使用2種有中樞神經系統抑制效應的藥物,也會增加中樞神經系統過度抑制的風險。該類藥物聯用常見于房顫合并失眠。
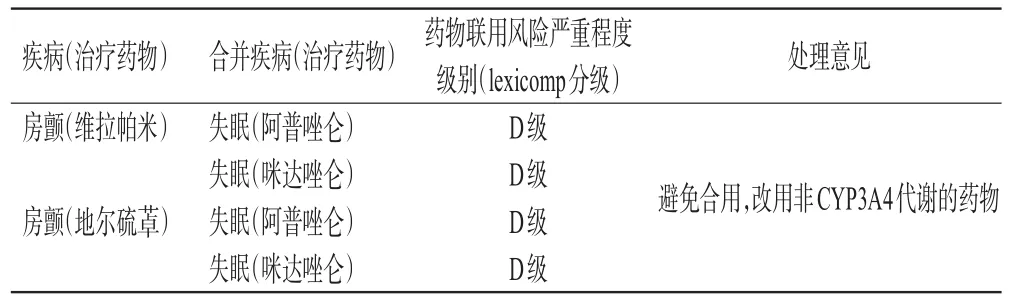
表6 中樞神經系統過度抑制風險及處理
4 結語
潛在不適當用藥和藥物相互作用可增加老年人藥品不良反應事件的發生風險,導致再住院率升高和醫療成本增加。由于臨床疾病治療的復雜性,在多種疾病狀態下,潛在不適當用藥的處理較為困難。本共識基于常見心血管疾病合并神經精神疾病,篩選潛在不適當用藥和聯合用藥相關風險,并根據常見共患疾病的類型,給出相關處理建議,為臨床醫師、臨床藥師、護士等評估老年人用藥情況、保障用藥安全提供指導工具。
(本共識僅供醫師、藥師在臨床安全用藥時參考)
(本共識無利益沖突)
共識專家組(按姓氏拼音排序)
卞曉嵐(上海交通大學醫學院附屬瑞金醫院)
陳成群(鄭州大學第一附屬醫院)
陳萬生(海軍軍醫大學附屬長征醫院)
陳 孝(中山大學附屬第一醫院)
段俊麗(上海交通大學醫學院附屬新華醫院)
葛衛紅(南京大學醫學院附屬鼓樓醫院)
郭 澄(上海交通大學醫學院附屬第六人民醫院)
郭代紅(中國人民解放軍總醫院)
蔣更如(上海交通大學醫學院附屬新華醫院)
姜 玲(安徽省立醫院)
金鵬飛(北京醫院)
李朋梅(中日友好醫院)
李曉宇(復旦大學附屬中山醫院)
廖 赟(上海交通大學醫學院附屬同仁醫院)
劉皋林(上海交通大學醫學院附屬第一人民醫院)
劉雅莉(首都醫科大學附屬北京兒童醫院)
劉振國(上海交通大學醫學院附屬新華醫院)
繆麗燕(蘇州大學附屬第一醫院)
祁 佳(上海交通大學醫學院附屬新華醫院)
邱 峰(重慶醫科大學附屬第一醫院)
蘇 青(上海交通大學醫學院附屬新華醫院)
孫 新(上海交通大學醫學院附屬新華醫院)
孫洲亮(廈門市第三醫院)
童榮生(四川省人民醫院)
王 楓(上海中醫藥大學附屬第七人民醫院)
王海峰(吉林大學第一醫院)
王 卓(海軍軍醫大學第一附屬醫院)
文愛東(空軍軍醫大學西京醫院)
徐阿晶(上海交通大學醫學院附屬新華醫院)
楊 勇(四川省人民醫院)
余自成(同濟大學附屬楊浦醫院)
原永芳(上海交通大學醫學院附屬第九人民醫院)
張 力(上海交通大學醫學院附屬新華醫院)
張 健(上海交通大學醫學院附屬新華醫院)
張伶俐(四川大學華西第二醫院)
張曉堅(鄭州大學第一附屬醫院)
張幸國(浙江大學附屬第一醫院)
張 玉(華中科技大學同濟醫學院附屬協和醫院)
趙青威(浙江大學附屬第一醫院)
趙榮生(北京大學第三醫院)
鄭英麗(中國醫學科學院阜外醫院)
周 永(上海交通大學醫學院附屬第一人民醫院)
周玉冰(鄭州大學第一附屬醫院)
祝德秋(同濟大學附屬同濟醫院)
左笑叢(中南大學湘雅三醫院)
共識編寫組(按姓氏拼音排序)
卜書紅(上海交通大學醫學院附屬新華醫院)
陳霽暉(上海交通大學醫學院附屬新華醫院)
金 磊(上海交通大學醫學院附屬新華醫院)
李 敏(上海交通大學醫學院附屬新華醫院)
李 平(上海交通大學醫學院附屬新華醫院)
劉 艷(上海交通大學醫學院附屬新華醫院)
馬 婧(上海交通大學醫學院附屬新華醫院)
梅童霖(上海交通大學醫學院附屬新華醫院)
祁 佳(上海交通大學醫學院附屬新華醫院)
王 芳(上海交通大學醫學院附屬新華醫院)
徐阿晶(上海交通大學醫學院附屬新華醫院)
張 健(上海交通大學醫學院附屬新華醫院)
周 佳(上海交通大學醫學院附屬新華醫院)
朱 彤(上海交通大學醫學院附屬新華醫院)
證據評價組(按姓氏拼音排序)
付凱利[靈犀量子(北京)醫療科技有限公司]
李 敏(上海交通大學醫學院附屬新華醫院)
梅童霖[靈犀量子(北京)醫療科技有限公司]
周 旻[靈犀量子(北京)醫療科技有限公司]

