營養支持對卡瑞利珠單抗聯合化療一線治療晚期非小細胞肺癌療效的影響
廖辰 鄭貝貝 崔鶴清 劉志遠 洪梅
營養不良或失調是非小細胞肺癌(Non-Small Cell Lung Cancer,NSCLC)的常見臨床癥狀,其誘因包括腫瘤消耗和可能并發的慢性炎性狀態、激素的失調與代謝紊亂等因素[1]。PD-1抑制劑卡瑞利珠單抗聯合化療已成為晚期非鱗非小細胞肺癌的一線治療方案[2],但其療效除了與PD-L1表達水平相關外還會受到包括營養狀況在內的多種臨床因素的影響。研究發現合理的營養干預能夠降低不良反應的發生率,增加病人對治療的耐受[3]。本研究調查了營養支持對卡瑞利珠單抗聯合化療一線治療晚期非鱗非小細胞肺癌療效的影響,現將本文研究結果報告如下。
資料與方法
一、一般資料
本研究回顧性分析了南京市胸科醫院于2019年10月至2021年5月期間收治的晚期非鱗非小細胞肺癌患者臨床資料。該研究已通過院倫理委員會審核(2022-KL006-01),所有患者均同意參與本次研究,并簽訂相關文件。納入標準:(1)經過組織學確診的Ⅳ期非鱗非小細胞肺癌患者;(2)依據RECIST1.1標準存在CT或MRI可測量的靶病灶;(3)采用卡瑞利珠單抗聯合培美曲塞+卡鉑/順鉑方案化療作為一線治療;(4)無其他原發腫瘤、精神狀態良好的患者。排除標準:(1)EGFR突變或ALK陽性者;(2)既往接受過其他抗腫瘤治療者;(3)除肺癌外,還患有其他原發腫瘤或者其他疾病能夠導致嚴重營養不良風險的患者。按照入院后是否經過營養干預將患者分為對照組,42例;干預組,44例,共計86例。兩組患者性別、年齡及其他臨床特征比較無統計學差異(P>0.05),具有可比性(見表1)。

表1 患者臨床特征[n(%)]
二、方法
對照組患者采用卡瑞利珠單抗200mg,d1+培美曲塞500mg/m2,d1+卡鉑AUC5-6,d1或順鉑75mg/m2,d1,q21d,方案治療,4~6周期后轉為卡瑞利珠單抗200mg,d1,q21d單藥維持治療。干預組患者在對照組治療的基礎上,配有營養師/營養護士每周查房及出院后隨訪,采用PG-SGA量表進行營養學評估,并根據評估結果采取提供飲食指導、調整飲食結構、強化食品和口服營養補充劑 (ONS) 以及腸外營養等不同的營養支持策略,盡可能的改善患者營養不良狀態,優化能量和蛋白質的攝入量,糾正負氮平衡、電解質紊亂、糖類代謝異常、脂類代謝異常等惡性腫瘤患者常見的負氮營養狀態,降低惡液質風險,并依據患者病情,必要時補充核苷酸、精氨酸、谷氨酰胺等藥理營養和免疫營養。
三、療效評價
采用RECIST1.1實體瘤療效標準進行評價。指標包括:完全緩解(CR)、部分緩解(PR)、穩定(SD)和進展(PD)。利用完全緩解人數與部分緩解人數之和除以總人數計算客觀緩解率(ORR=(CR+PR)/ALL),利用完全緩解人數與部分緩解人數、穩定人數之和除以總人數計算疾病控制率(DCR=(CR+PR+SD)/ALL)。
采用歐洲癌癥研究及治療組織生活質量核心量表(European organization for research and treatment of cancer-quality of life questionnaire core 30,EORTC-QLQ-C30)以及肺癌生活質量表(quality of life questionnaire-lung cancer 13, QLQ-LC 13)評估量表對兩組患者生活質量進行評估。其中功能領域包含軀體功能、認知功能、情緒功能、社會功能、角色功能5個維度,評分越高表明患者生活質量越好;選取肺癌患者常見癥狀包括:咳嗽、疲勞、呼吸困難、疼痛、惡心嘔吐、失眠、咳血,共7個維度,評分越高表明癥狀越多或越重,生活質量越差。
四、統計學方法
采用SPSS26.0版軟件對數據進行統計分析,兩組之間療效比較,采用Wilcoxon秩和檢驗;生活質量評分的比較采用獨立樣本t檢驗。P<0.05為差異具有統計學意義。
結 果
一、兩組患者免疫治療聯合化療的療效比較
干預組患者客觀緩解率為61.4%(95%CI 46.6%~74.3%),疾病控制率為84.1%(95%CI 70.6%~92.1%),對照組患者客觀緩解率為38.1%(95%CI 25.0%~53.2%),疾病控制率為64.3%(95%CI 49.2%~77.0%)。干預組患者客觀緩解率及疾病控制率均明顯高于對照組,差異具有統計學意義(P<0.05)(見表2)。

表2 兩組患者療效比較[n(%)]
二、兩組生活質量評分比較
干預組患者在軀體功能、認知功能、情緒功能、社會功能以及角色功能全部5個功能領域中評分均高于對照組(均P<0.05)。提示營養干預能夠提高患者生活質量(見表3)。
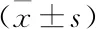
表3 兩組患者EORTC QLQ-C30功能領域評分比較
干預組患者在疲勞、疼痛、惡心嘔吐癥狀評分上低于對照組。提示營養干預能夠部分緩解肺癌癥狀(見表4)。
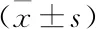
表4 兩組患者EORTC QLQ C30及LC13癥狀領域評分比較
討 論
患者的營養水平直接影響著癌癥治療的療效。研究發現,初始BMI較低以及體重減輕較快的癌癥患者預后更差[4-5]。盡管營養支持對免疫治療的影響還缺乏相關證據,但黃玉勝等研究表明,腸內營養支持能夠顯著增加CD4+T細胞及CD4+T/CD8+T比值水平,提升患者自身免疫功能[6]。而豐富的免疫細胞群體是肺癌免疫治療的基礎。除此之外,營養干預對患者的生活質量以及不良反應也有直接的影響。張海霖等研究發現食管癌放化療同步營養管理能夠改善患者營養學指標,降低不良反應的發生率[7]。劉蘇瑤等研究發現通過補充腸內營養可以維持老年肺癌患者體重,減緩營養狀況的惡化[8]。
本研究發現合理的營養干預能夠提高非小細胞肺癌患者免疫治療聯合化療的治療效果,這可能與營養支持后患者體內免疫細胞群體變化有關。豐富的免疫應答細胞是免疫治療的基礎,營養干預在調控患者免疫功能中的作用及其對免疫治療的影響在癌癥治療中應該被重視。本研究也證實了營養干預能夠直接影響患者生存質量,在軀體功能、認知功能、情緒功能、社會功能、角色功能等方面均有改善,疼痛、疲勞、惡心嘔吐等癥狀亦有所減輕。而晚期肺癌患者無論是心理還是生理上都會受到影響,此時營養干預所帶來的生活質量提高能夠增加患者治療耐受性,提升患者抗癌信心與認識,積極配合醫生開展臨床治療,對預后康復具有一定的積極意義。
目前,國內外研究對營養干預在肺癌免疫治療聯合化療中的作用關注不多,大部分的營養干預都是基于臨床醫生的建議,而非足夠的臨床證據[9]。本研究為臨床醫生在肺癌患者治療中的營養管理提供了參照依據。

