微創(chuàng)跗骨竇入路聯(lián)合PRP局部注射應(yīng)用于SandersⅢ型跟骨骨折的臨床效果觀察
高 曦 藍(lán)錦福 關(guān) 勇 黃朱宋
福建省福州市第二醫(yī)院骨科 350007
跟骨骨折作為當(dāng)前臨床較為常見(jiàn)的一種后足骨折,基于根骨本身解剖結(jié)構(gòu)的復(fù)雜性、在后足中的承重功能要求以及周圍軟組織覆蓋較少等原因,導(dǎo)致跟骨骨折治療相對(duì)困難。手術(shù)治療是當(dāng)前臨床針對(duì)跟骨骨折的共識(shí)方案[1]。而在患者手術(shù)治療中,多項(xiàng)研究證實(shí)跗骨竇入路切口相較于傳統(tǒng)L形切口能更加優(yōu)秀的恢復(fù)跟骨解剖形態(tài),有手術(shù)時(shí)間短、并發(fā)癥發(fā)生率相對(duì)較低等優(yōu)勢(shì)[2-3],但該項(xiàng)手術(shù)對(duì)跟骨骨折療效已達(dá)上限,患者術(shù)后仍不可避免地面臨神經(jīng)損傷等并發(fā)癥威脅[4]。富血小板血漿(PRP)注射是當(dāng)前臨床在各種肌肉、骨骼疾病治療中廣泛使用的一種治療方案,對(duì)促進(jìn)肌腱、骨骼、組織愈合有良好效果[5]。但當(dāng)前臨床有關(guān)PRP在跟骨骨折中的應(yīng)用研究較少。基于此,本文以SandersⅢ型跟骨骨折患者為樣本,針對(duì)微創(chuàng)跗骨竇入路與PRP局部注射聯(lián)合治療的效果進(jìn)行比較分析。具體如下。
1 資料與方法
1.1 臨床資料 選擇2018年2月—2020年2月我院收治的72例SandersⅢ型跟骨骨折患者作為觀察對(duì)象,采用隨機(jī)數(shù)字表法分為兩組,各36例。觀察組中男16例、女20例,年齡20~65(46.84±9.55)歲,傷后至手術(shù)時(shí)間(6.13±1.88)d;對(duì)照組中男15例、女21例,年齡20~65(45.93±8.96)歲,傷后至手術(shù)時(shí)間(5.85±1.94)d。兩組患者臨床資料比較差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。本研究獲得醫(yī)院倫理委員會(huì)批準(zhǔn),且患者及家屬知情同意。納入標(biāo)準(zhǔn):(1)影像學(xué)檢查(X線、CT等)證實(shí)為SandersⅢ型跟骨骨折;(2)單側(cè)、新鮮、閉合性骨折,無(wú)其他部位骨折;(3)無(wú)過(guò)往下肢手術(shù)史、骨折史,能滿足本次隨訪時(shí)間要求。排除標(biāo)準(zhǔn):(1)伴有先天性腳踝關(guān)節(jié)畸形、嚴(yán)重糖尿病且術(shù)前血糖水平不穩(wěn)定者;(2)伴全身性或局部性感染、惡性腫瘤疾病、重度骨質(zhì)疏松癥。
1.2 治療方法
1.2.1 對(duì)照組采用跗骨竇入路手術(shù)治療。患者采用腰硬聯(lián)合麻醉或全身麻醉,持側(cè)臥位,患肢在上。(1)于外踝下0.5~1.0cm位置做微創(chuàng)跗骨竇切口(1.0~2.0cm),切口方向由足部延伸至第四跖骨基底部,沿切口逐層切開(kāi)皮膚、皮下組織,清理跗骨竇內(nèi)脂肪、血腫等,明確腓骨長(zhǎng)短肌位置。對(duì)跟骨外側(cè)壁淺面間隙進(jìn)行銳性分離,將腓腸神經(jīng)、伴行血管游離后向后牽拉;向前方將距跟骨間韌帶、距跟外側(cè)韌帶、跗骨竇韌帶部分切斷,確保跟骰關(guān)節(jié)充分暴露;向后方將跟腓韌帶部分切斷,確保距下關(guān)節(jié)面充分暴露。此后將關(guān)節(jié)面內(nèi)已經(jīng)塌陷的內(nèi)容抬起,直視明確關(guān)節(jié)面復(fù)位效果,使用克氏針臨時(shí)固定。(2)于跟骨結(jié)節(jié)下方2~3cm位置,使用點(diǎn)狀復(fù)位鉗完成牽引復(fù)位,確認(rèn)跟骨軸位長(zhǎng)度恢復(fù),跟骨內(nèi)翻畸形恢復(fù);于足跟側(cè)外壁使用錘擊法恢復(fù)根骨寬度,確保踝關(guān)節(jié)持跖屈位,能提升跟腱放松效果,緩解跟腱牽拉壓力。使用C型臂X線透視確認(rèn)根骨長(zhǎng)度、寬度、高度、Bohler角度、Gissane角度恢復(fù),確保恢復(fù)效果滿意。(3)于跟腱止點(diǎn)位置內(nèi)側(cè)、外側(cè)朝向跟骰關(guān)節(jié)方向,置入6.5mm空心螺釘導(dǎo)針,確保導(dǎo)針深入至關(guān)節(jié)面下方,完成跟骨軸向固定;于關(guān)節(jié)面下方外側(cè)壁朝向載距突位置置入4.0mm空心螺釘導(dǎo)針,完成關(guān)節(jié)面固定;使用C型臂X線觀察,確認(rèn)空心螺釘導(dǎo)針?lè)较颉⑸疃确弦螅瑢⒖招穆葆敂Q入并完成固定。(4)使用生理鹽水沖洗后逐層關(guān)閉傷口,敷料加壓包扎。術(shù)后要求患者保持患肢抬高,完成脫水、消腫、鎮(zhèn)痛等一系列處理措施,術(shù)后第2天要求患者進(jìn)行踝關(guān)節(jié)屈伸鍛煉。術(shù)后第4周X線復(fù)查。此后每個(gè)月接受1次X線檢查,確認(rèn)骨折愈合效果。
1.2.2 觀察組同時(shí)采用富血小板血漿(PRP)局部注射治療。術(shù)前準(zhǔn)備、手術(shù)方法、術(shù)后鍛煉等與對(duì)照組相同。但在跟骨關(guān)節(jié)面恢復(fù)、跟骨長(zhǎng)度及內(nèi)翻畸形恢復(fù)、相關(guān)角度恢復(fù)后,抽取患者自體血液100ml,使用兩步離心法完成PRP制作[6];在患者空心螺釘頭部已經(jīng)到達(dá)骨折斷端位置后,于C型臂X線透視下沿螺釘中心將PRP注射至骨折斷端位置,同時(shí)注入凝血酶以避免PRP流出。兩組患者均接受術(shù)后至少1年隨訪。
1.3 觀察指標(biāo) (1)一般手術(shù)指標(biāo):統(tǒng)計(jì)兩組平均手術(shù)時(shí)間、術(shù)中失血量、住院時(shí)間、骨折愈合時(shí)間、完全負(fù)重所需時(shí)間及并發(fā)癥發(fā)生率。(2)足功能評(píng)分:使用美國(guó)矯形足踝協(xié)會(huì)制定的后足功能評(píng)分量表(Maryland評(píng)分)對(duì)兩組術(shù)后足功能進(jìn)行評(píng)價(jià),Maryland評(píng)分量表分值為100分,得分越高即代表患者足功能越好[7]。評(píng)估時(shí)間為術(shù)后3、6、12個(gè)月。(3)影像學(xué)結(jié)果:使用X線測(cè)量和統(tǒng)計(jì)兩組Bohler角度、Gissane角度,測(cè)統(tǒng)時(shí)間為術(shù)前、術(shù)后1年。
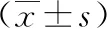
2 結(jié)果
2.1 兩組一般手術(shù)指標(biāo)比較 兩組平均手術(shù)時(shí)間、術(shù)中失血量比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05);觀察組住院時(shí)間、骨折愈合時(shí)間、完全負(fù)重所需時(shí)間短于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。此外,觀察組并發(fā)癥總發(fā)生率低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(χ2=4.600,P=0.032<0.05)。見(jiàn)表2。
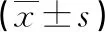
表1 兩組患者手術(shù)一般指標(biāo)比較

表2 兩組患者術(shù)后并發(fā)癥發(fā)生情況比較[n(%)]
2.2 兩組足功能評(píng)分比較 術(shù)后第3、6、12個(gè)月,觀察組Maryland評(píng)分高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表3。
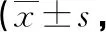
表3 兩組患者手術(shù)前后足功能評(píng)分比較分)
2.3 兩組影像學(xué)結(jié)果比較 術(shù)前,兩組Bohler角度、Gissane角度比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。術(shù)后1年,兩組Bohler角度高于術(shù)前,Gissane角度低于術(shù)前,差異有統(tǒng)計(jì)學(xué)意義(P<0.05);同時(shí)兩組Bohler角度、Gissane角度比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。見(jiàn)表4。
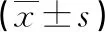
表4 兩組患者手術(shù)前后影像學(xué)結(jié)果比較
3 討論
微創(chuàng)跗骨竇切口入路治療跟骨骨折已經(jīng)成為當(dāng)前臨床廣泛使用的一種手術(shù)入路選擇,研究證實(shí)該項(xiàng)入路在Sanders Ⅱ型~Ⅲ型跟骨骨折患者的治療中具有應(yīng)力分布均勻、固定穩(wěn)定性好、手術(shù)創(chuàng)傷更小、并發(fā)癥發(fā)生率更低等多項(xiàng)優(yōu)勢(shì)[8-9]。但基于跟骨骨折病情的復(fù)雜性,患者術(shù)后仍然面臨骨折延遲愈合、周圍神經(jīng)損傷等并發(fā)癥威脅。對(duì)復(fù)雜性跟骨骨折患者而言,術(shù)后亦常見(jiàn)骨不連等并發(fā)癥,對(duì)患者康復(fù)造成不利影響。另一方面,基于跟骨骨折本身解剖結(jié)構(gòu)與應(yīng)力特點(diǎn),患者骨折復(fù)位后缺乏有效支撐,單純使用內(nèi)固定系統(tǒng)并不能為骨折塊與關(guān)節(jié)面提供長(zhǎng)期穩(wěn)定的有效固定,導(dǎo)致患者骨折后期常見(jiàn)足部僵硬與疼痛等并發(fā)癥[10]。因此在微創(chuàng)跗骨竇切口入路治療跟骨骨折的基礎(chǔ)上,仍然應(yīng)當(dāng)采取必要措施以保障和提升患者內(nèi)固定系統(tǒng)支撐的穩(wěn)定性和持續(xù)性,采取有效措施以促使患者骨折快速愈合。
PRP是一種使用離心技術(shù)由患者全血中提取得到的血小板血液,其內(nèi)部血小板濃度是正常水平的5倍左右,同時(shí)包含多項(xiàng)能夠促進(jìn)骨折愈合的生長(zhǎng)因子,例如血小板衍生生長(zhǎng)因子、胰島素樣生長(zhǎng)因子等[11]。研究證實(shí):PRP在局部注射后能夠釋放血小板源生長(zhǎng)因子、血管內(nèi)皮生長(zhǎng)因子、轉(zhuǎn)化生長(zhǎng)因子β等多種生長(zhǎng)因子,有效促進(jìn)肌肉軟組織與骨骼疾病的愈合,對(duì)加速骨折患者骨折愈合有顯著效果[12]。但此前臨床極少有研究將PRP用于跟骨骨折患者的手術(shù)進(jìn)程中。本文基于PRP的骨折愈合促進(jìn)效果,選擇Sanders Ⅲ型跟骨骨折患者為研究樣本,在跟骨骨折患者微創(chuàng)跗骨竇入路手術(shù)進(jìn)程中關(guān)節(jié)復(fù)位結(jié)束后抽取自體血液完成PRP制備,在空心螺釘?shù)竭_(dá)骨折斷端后選擇注入PRP,同時(shí)注入凝血酶以預(yù)防PRP流出。如此確保PRP注射后能夠直接作用于患者骨折斷端,充分發(fā)揮PRP具備的加速骨折愈合、促進(jìn)新生骨代謝、縮短骨折修復(fù)時(shí)間等功效。最終本文結(jié)果中觀察組的住院時(shí)間、骨折愈合時(shí)間、完全負(fù)重所需時(shí)間短于對(duì)照組,并發(fā)癥發(fā)生率低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。充分說(shuō)明PRP在促進(jìn)骨折愈合方面具有顯著效果。其中觀察組中術(shù)后切口相關(guān)并發(fā)癥發(fā)生率為0,說(shuō)明PRP對(duì)促進(jìn)切口創(chuàng)面愈合亦有積極效果,與其他研究結(jié)果[13]相符;術(shù)后第3、6、12個(gè)月,觀察組Maryland評(píng)分高于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。說(shuō)明PRP聯(lián)合微創(chuàng)跗骨竇入路治療跟骨骨折患者,能夠在手術(shù)基礎(chǔ)上進(jìn)一步改善患者術(shù)后足功能。相關(guān)研究亦證實(shí):PRP能有效提高患者骨折愈合率,為骨組織修復(fù)提供充足的生長(zhǎng)因子,從而有效提升骨折愈合效果[14]。亦有研究顯示:PRP在肌腱和韌帶損傷修復(fù)中亦有優(yōu)秀的應(yīng)用效果[15],而微創(chuàng)跗骨竇入路治療SandersⅢ型跟骨骨折患者的手術(shù)操作中本身涉及大量肌腱與韌帶切斷操作,使用PRP直接注射到骨折斷端亦有助于患者術(shù)后骨折周圍組織的快速恢復(fù),再次為患者術(shù)后骨折愈合效果、足功能康復(fù)效果提升奠定良好基礎(chǔ)。但需要注意的是,本次研究中存在研究人數(shù)較少的局限性,在后續(xù)研究中應(yīng)進(jìn)一步擴(kuò)大研究規(guī)模并更加深入的分析PRP在不同類型跟骨骨折患者手術(shù)治療中的應(yīng)用效果。
綜上所述,微創(chuàng)跗骨竇入路聯(lián)合富血小板血漿局部注射能有效縮短SandersⅢ型跟骨骨折患者的住院時(shí)間,促進(jìn)患者骨折快速愈合的同時(shí)對(duì)改善術(shù)后足功能有顯著作用,對(duì)降低患者術(shù)后并發(fā)癥發(fā)生率亦有積極作用,值得深入研究。

