非增生型糖尿病視網膜病變患者循環膽紅素水平變化及其預測價值
郝振偉
佳木斯市中醫醫院檢驗科,黑龍江佳木斯 154002
糖尿病是由遺傳和環境共同作用下出現的代謝性疾病,糖尿病患者機體長期處于高血糖狀態,對心腦血管、神經系統、視覺功能等存在一定的不良影響,其中糖尿病視網膜病變是常見的眼底損害疾病,具有一定的隱匿性、不可逆性和早期臨床表現不典型性,早期易出現漏診、誤診,導致糖尿病患者視功能受損,嚴重影響患者的生活質量[1-3]。非增生型糖尿病視網膜病變(non-proliferative diabetic retinopathy,NPDR)是糖尿病視網膜病變的早期表象,早期發現視網膜病變,采取針對性臨床措施,能有效延緩糖尿病視網膜病變的進展。膽紅素是一種內源性抗氧化劑,主要由血紅蛋白、肌紅蛋白等代謝產生,其與糖尿病多種并發癥存在關聯,對部分并發癥的發生具有一定保護作用[4-6]。本研究擬探討血清循環膽紅素指標變化對該疾病的預測價值,為臨床早期治療提供依據。
1 資料與方法
1.1 一般資料
選取2020 年5 月至2021 年12 月佳木斯市中醫醫院收治的100 例2 型糖尿病患者為研究對象。根據患者人工智能眼底照相篩查情況,將41 例新診斷的NPDR 患者納入視網膜病變組,將59 例無視網膜病變的患者納入非視網膜病變組。其中視網膜病變組男30 例,女11 例;年齡45~67 歲,平均(53.75±5.77)歲;體質量指數21~29kg/m2,平均(25.73±2.80)kg/m2;基礎疾病:高血壓12 例,高脂血癥8 例,高尿酸血癥11 例,冠心病10 例。非視網膜病變組男41 例,女18 例;年齡44~67 歲,平均(53.18±5.92)歲;體質量指數21~29kg/m2,平均(25.65±2.97)kg/m2;基礎疾病:高血壓16 例,高脂血癥13 例,高尿酸血癥12 例,冠心病12 例。兩組患者的性別、年齡、體質量指數、基礎疾病等比較差異均無統計學意義(P>0.05)。本研究經佳木斯市中醫醫院倫理委員會批準(批件號:JZ2020007)。所有患者及家屬均知情同意,并簽訂知情同意書。
1.2 納入與排除標準
納入標準:①符合《2013 歐洲心臟病學會(ESC)糖尿病、糖尿病前期及心血管疾病診療指南》[7]中2型糖尿病的診斷標準;② NPDR的診斷符合國際糖尿病視網膜病變診斷標準[8],非視網膜病變組眼底檢查無糖尿病視網膜病變情況;③患者臨床資料齊全、完整;④ NPDR為首次診斷,眼底圖像清晰;⑤相關治療均在本院進行,依從性良好,無轉院。排除標準:①合并肝癌、肝硬化、肝性腹水、膽結石、膽道梗阻等影響膽紅素水平的消化道疾病;②溶血性疾病、藥物等因素導致的膽紅素水平升高者;③合并青光眼等其他眼部疾病;④惡性腫瘤患者、妊娠期女性等。
1.3 方法
1.3.1 視網膜病變判斷 使用人工智能眼底相機拍攝患者雙眼眼底視網膜圖像,由2 位中級以上職稱的眼科醫生參照2003 年發布的國際糖尿病視網膜病變診斷標準[8]進行評估,其中NPDR 患者輕度21 例(51.22%)、中度13 例(31.71%)、重度7 例(17.07%)。
1.3.2 指標測定方法 采集兩組患者的清晨空腹靜脈血5ml,3000 轉/min 離心5min,采用生化分析儀檢測循環膽紅素[直接膽紅素(direct bilirubin,DBIL)、間接膽紅素(indirect bilirubin,IBIL)、總膽紅素(total bilirubin,TBIL)]、膽固醇、肝腎功能、C 反應蛋白等指標;采用高效液相色譜法測定糖化血紅蛋白(glycosylated hemoglobin,HbA1c)水平。
1.4 統計學方法
采用SPSS 21.0 軟件對數據進行統計分析。計量資料采用均數±標準差()表示,比較采用t檢驗;計數資料采用例數(百分率)[n(%)]表示,比較采用χ2檢驗;采用Spearman 相關性分析探討循環膽紅素與HbA1c 的關系;采用Logistic 回歸分析探討影響NPDR 的相關因素;繪制受試者操作特征曲線(receiver operator characteristic curve,ROC 曲線)分析循環膽紅素預測NPDR 發生的診斷效能。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者的一般資料比較
視網膜病變組患者的糖尿病病程、HbA1c、尿蛋白/肌酐比值均顯著高于非視網膜病變組(P<0.05);兩組患者的性別、年齡、體質量指數、高血壓、高脂血癥、高尿酸血癥、冠心病、卒中史、總膽固醇、甘油三酯、高密度脂蛋白膽固醇、低密度脂蛋白膽固醇、谷丙轉氨酶、谷草轉氨酶、腎小球濾過率、C 反應蛋白比較差異均無統計學意義(P>0.05),見表1。

表1 兩組患者的一般資料比較
2.2 兩組患者的循環膽紅素指標比較
視網膜病變組患者的TBIL、DBIL、IBIL 水平均顯著低于非視網膜病變組(P<0.05),見表2。
表2 兩組患者的循環膽紅素指標比較(,μmol/L)

表2 兩組患者的循環膽紅素指標比較(,μmol/L)
2.3 循環膽紅素指標與HbA1c 的關系
Spearman 相關性分析結果顯示,TBIL、DBIL、IBIL 均與HbA1c 呈負相關(r=-0.457、-0.420、-0.484,P<0.05)。
2.4 影響2 型糖尿病患者發生NPDR 的Logistic 回歸分析
以是否發生NPDR 為因變量,糖尿病病程、HbA1c、尿蛋白/肌酐比值、TBIL、DBIL、IBIL 等為自變量進行Logistic 回歸分析,結果發現,HbA1c是發生NPDR 的獨立危險因素(P<0.05);TBIL、DBIL、IBIL 均是發生 NPDR 的獨立保護因素(P<0.05),見表3。
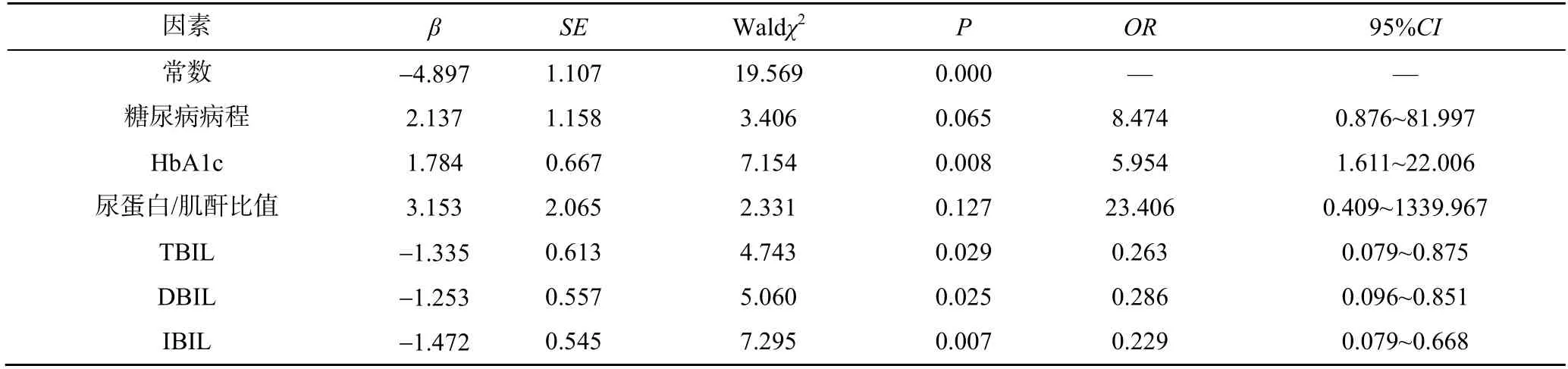
表3 影響2 型糖尿病患者發生NPDR 的Logistic 回歸分析
2.5 循環膽紅素指標對NPDR 的預測效能
ROC 曲線顯示,TBIL、DBIL、IBIL 預測NPDR 發生的曲線下面積(area under the curve,AUC)分別為0.722、0.661、0.825,三者聯合預測NPDR 發生的AUC 為0.913(0.844~0.992),見表4。

表4 循環膽紅素指標對NPDR 的預測效能
3 討論
隨著社會的進步和人們生活習慣的改變,糖尿病患者逐年增多,已成為全球公共衛生亟需解決的問題,糖尿病的多種并發癥嚴重影響患者的生存質量,增加醫療資源及社會經濟負擔[9,10]。糖尿病視網膜病變是糖尿病患者常見眼部并發癥,是糖尿病患者致盲的主要原因之一,其致病機制與氧化應激和炎癥因子釋放密切相關[11]。膽紅素是一種抗氧化劑,在糖尿病早期腎損傷、糖尿病周圍神經病變等多種并發癥中均有研究。Najam 等[12]研究發現,糖尿病視網膜病變發生率為9.6%,血清TBIL<10.26μmol/L的患者發生糖尿病視網膜病變的可能性高于血清TBIL>16.93μmol/L 者。Sekioka 等[13]研究發現,視網膜病變患者的血清TBIL 水平降低與病變嚴重程度密切相關。本研究結果與上述研究類似,發現NPDR患者的血清TBIL 水平下降,同時DBIL、IBIL 水平均降低,提示循環膽紅素可能參與糖尿病視網膜病變前期的發展,在高血糖狀態下,細胞氧化應激反應增加,活性氧水平升高,而循環膽紅素參與抗氧化作用,從而降低氧化應激反應的病理損害,清除過氧化物,減少細胞損傷,最終延緩糖尿病視網膜病變的發生[14]。
HbA1c 是臨床用于分析糖尿病患者血糖水平的常用指標[15],但其在糖尿病視網膜病變中與循環膽紅素的關系闡述較少。林紅梅等[16]研究發現HbA1c與TBIL 呈負相關,其可能成為糖尿病腎病早期診斷和預后指導的敏感指標。Oda 等[17]研究也發現TBIL與HbA1c 呈負相關。本研究發現TBIL、DBIL、IBIL均與HbA1c 呈負相關,提示血糖水平越高,循環膽紅素水平越低,可能與膽紅素抗氧化作用有關。NPDR 患者早期血清循環膽紅素參與視網膜抗氧化進而大量消耗,血糖水平越高,炎性反應和氧化反應越高,導致血清循環膽紅素消耗增加,進而血清水平下降。
本研究發現,TBIL、DBIL、IBIL 均是NPDR 發生的獨立保護因素,循環膽紅素抗氧化作用可減緩糖尿病視網膜病變的發展,且具有一定的抗炎作用,可降低補體活性,減少炎癥因子釋放,進而延緩糖尿病視網膜病變的發生。本研究分析循環膽紅素對NPDR 早期預測的價值,發現TBIL、DBIL、IBIL均可預測NPDR 的發生,且三者聯合檢測的效能最高;臨床醫生可根據糖尿病患者的循環膽紅素水平變化,及時判斷糖尿病視網膜病變的發生可能,采取綜合治療措施,降低患者的炎性反應和氧化應激反應,提高患者的治療效果。
綜上所述,NPDR 患者的血清TBIL、DBIL、IBIL水平均下降,均與HbA1c 呈負相關,三者聯合檢測對NPDR 早期預測具有一定價值。

