Xpert MTB/RIF檢測利福平耐藥結核分枝桿菌的表型藥敏結果分析
繆星國,葉慧,陳賢豪,黃默荷,蘇菲菲
1.溫州醫科大學定理臨床學院 溫州市中心醫院 感染科,浙江 溫州 325000;2.溫州市第六人民醫院感染和免疫科,浙江 溫州 325000
利福平耐藥結核病(rifampicin-resistant tuberculosis,RR-TB),尤其是耐多藥結核病(multidrug-resistant tuberculosis,MDR-TB)或泛耐藥結核病(extensively drug-resistant tuberculosis,XDR-TB),相較于非耐藥結核病,往往需要更多的抗結核藥物、更長的抗結核療程,導致耐藥結核的治療成功率只有50%~60%[1],因此耐藥結核病的診治已成為結束結核病流行的主要障礙。由于結核分枝桿菌全基因藥敏檢測未廣泛普及,因此早期往往無法獲得其他抗結核藥物藥敏試驗結果,存在抗結核治療失敗的可能,因此了解本地區Xpert利福平耐藥結核患者的耐藥譜,對合理制定抗結核方案有著積極作用。我們回顧分析了570例Xpert檢測提示RR-TB患者的結核分枝桿菌表型藥敏結果,總結一二線抗結核藥物藥敏結果特點,為溫州地區RR-TB治療方案的制定提供依據。
1 對象和方法
1.1 對象 2015年1月至2020年12月就診于溫州市中心醫院感染科的肺結核患者。入選標準:①痰液或肺泡灌洗液Xpert檢測顯示利福平耐藥;②痰液或肺泡灌洗液送檢結核分枝桿菌一線和(或)二線抗結核藥物表型藥敏試驗。本研究通過我院倫理委員會批準(編號:L-2022-02-064)。
1.2 Xpert檢測[2]根據Xpert檢測說明書,將待檢測標本用標本處理液處理后,吸取標本至Xpert反應盒中,再置于檢測儀中檢測,檢測結束后讀取結果。探針的循環閾值≤38 表明檢出結核分枝桿菌。如A-E片段中存在突變,則為利福平耐藥。
1.3 表型藥敏試驗[3]將結核分枝桿菌菌株同目標藥物在MGIT960系統中共同孵育,系統將自動報告結果。藥物及標準濃度如下:異煙肼0.1 μg/mL,利福平1.0 μg/mL,乙胺丁醇5.0 μg/mL,鏈霉素1.0 μg/mL,氧氟沙星2.0 μg/mL,卡那霉素2.5 μg/mL,阿米卡星2.5 μg/mL,卷曲霉素2.5 μg/mL。采用H37Rv標準結核分枝桿菌菌株做質控監測。
1.4 定義[4-5]RR-TB:結核分枝桿菌經體外藥敏試驗證實對利福平耐藥;MDR-TB:結核分枝桿菌經體外藥敏試驗證實至少同時對異煙肼、利福平耐藥;XDR-TB:MDR-TB+任何喹諾酮類及至少一種二線注射類抗結核藥物耐藥。初治:未經治療或治療不超過1個月的新發病例。復治:不規律抗結核治療超過1個月的新發病例、復發及初治治療失敗病例。
1.5 統計學處理方法 采用SPSS22.0統計軟件。定性資料以率或構成比表示,組間比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 一般特征 痰液或肺泡灌洗液Xpert檢測報告利福平耐藥患者647例,其中77例患者因結核分枝桿菌培養陰性或結核菌活性低而未獲得藥敏結果,最終570例患者納入本研究。570例中男416例,女154例,年齡13~87歲,初治352例,復治218例;302例獲得二線抗結核藥物藥敏試驗結果。
2.2 抗結核藥物藥敏結果 一線抗結核藥物總耐藥順位依次為利福平、異煙肼、鏈霉素、乙胺丁醇,復治患者異煙肼、利福平、乙胺丁醇耐藥率均高于初治患者,差異有統計學意義(P<0.05)。二線抗結核藥物總耐藥順位依次為氧氟沙星、阿米卡星、卡那霉素、卷曲霉素,復治患者氧氟沙星耐藥率高于初治患者,差異有統計學意義(P<0.001)。見表1。
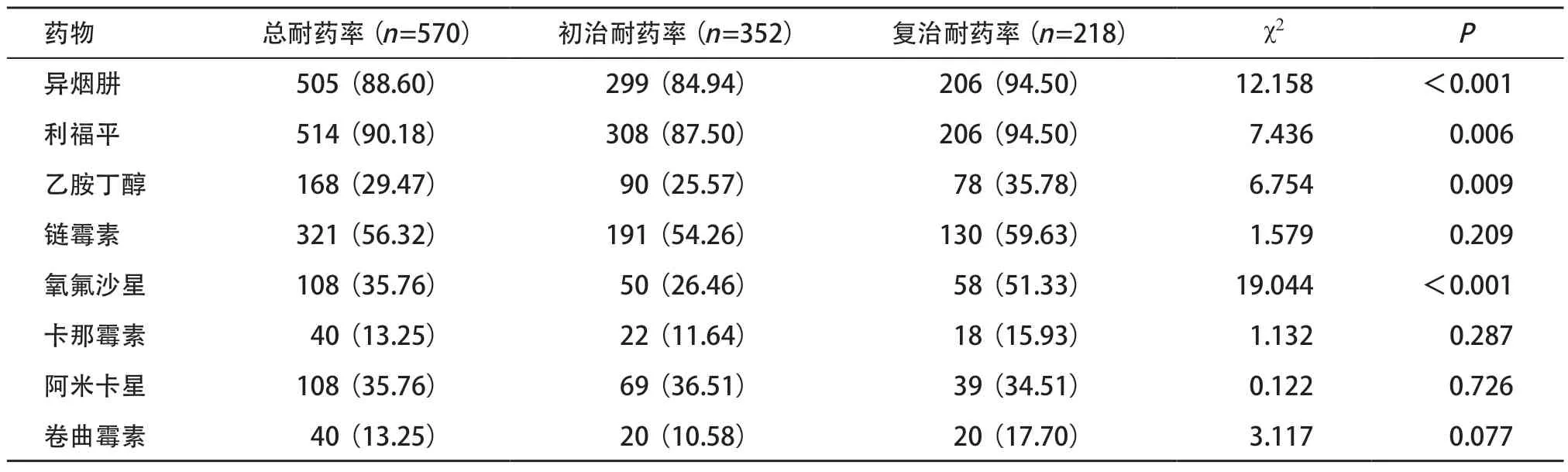
表1 Xpert利福平耐藥肺結核患者藥敏結果[例(%)]
2.3 一線抗結核藥物藥敏結果 570株結核分枝桿菌行一線藥敏試驗:全敏感菌株24株(4.21%),耐1種藥物46株(8.07%),耐2種藥物156株(27.37%),耐3 種藥物226 株(39.65%),耐4 種藥物118 株(20.70%)。鑒定為MDR-TB 476株(83.51%),初治278株(78.98%),復治198株(90.83%),復治患者MDR-TB比例高于初治患者,差異有統計學意義(χ2=13.723,P<0.001)。見表2。
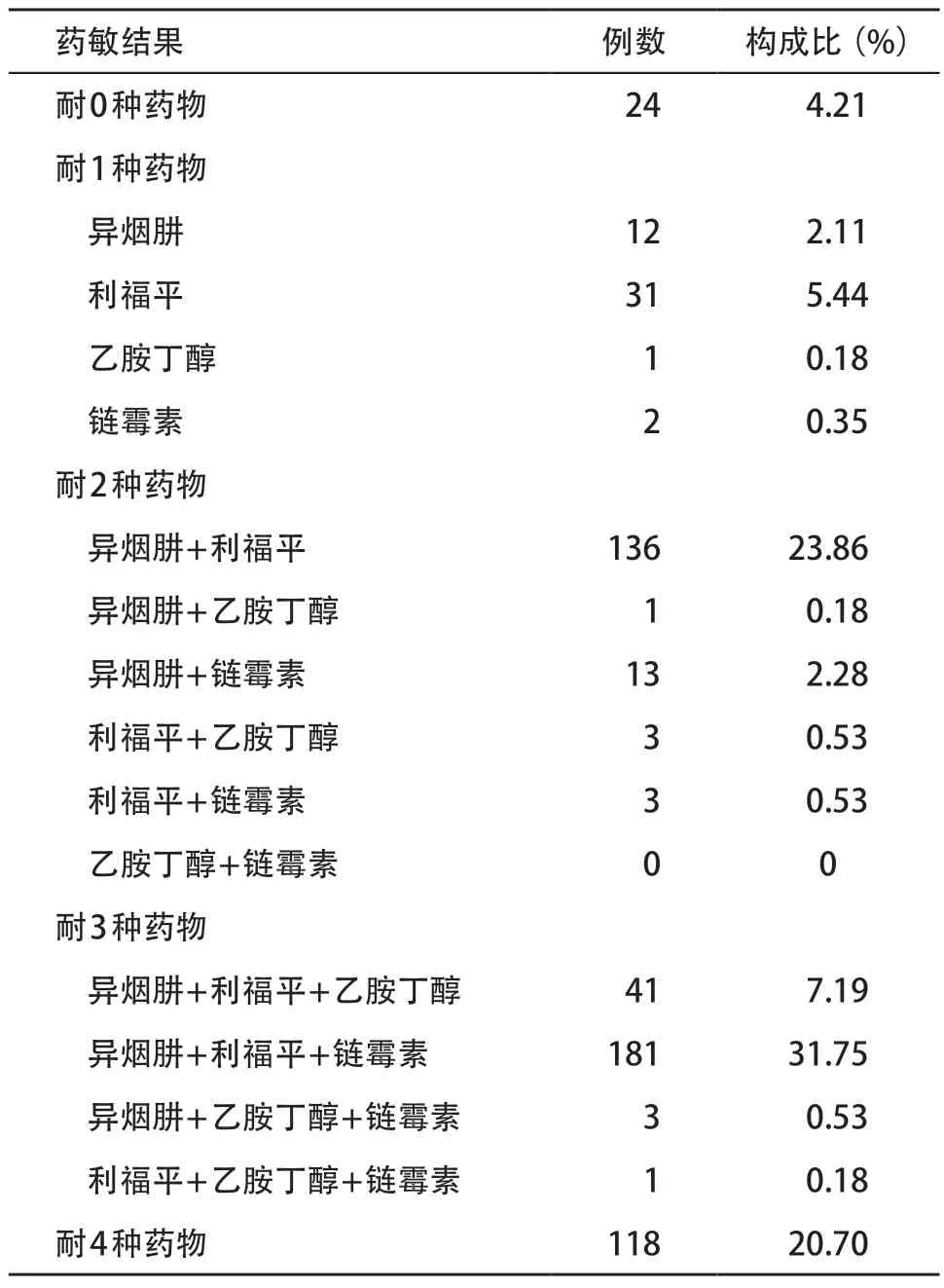
表2 Xpert利福平耐藥肺結核患者一線藥敏結果(n=570)
2.4 二線抗結核藥物藥敏結果 302 株結核分枝桿菌行二線藥敏試驗,結果顯示:全敏感菌株128株(42.38%),耐1種藥物111株(36.75%),耐2種藥物23株(7.62%),耐3種藥物21株(6.95%),耐4種藥物19株(6.29%)。鑒定為XDR-TB 50株(16.56%),初治、復治各25株(分別占13.23%和22.12%),復治患者XDR-TB比例高于初治患者,差異有統計學意義(χ2=4.051,P=0.044)。見表3。
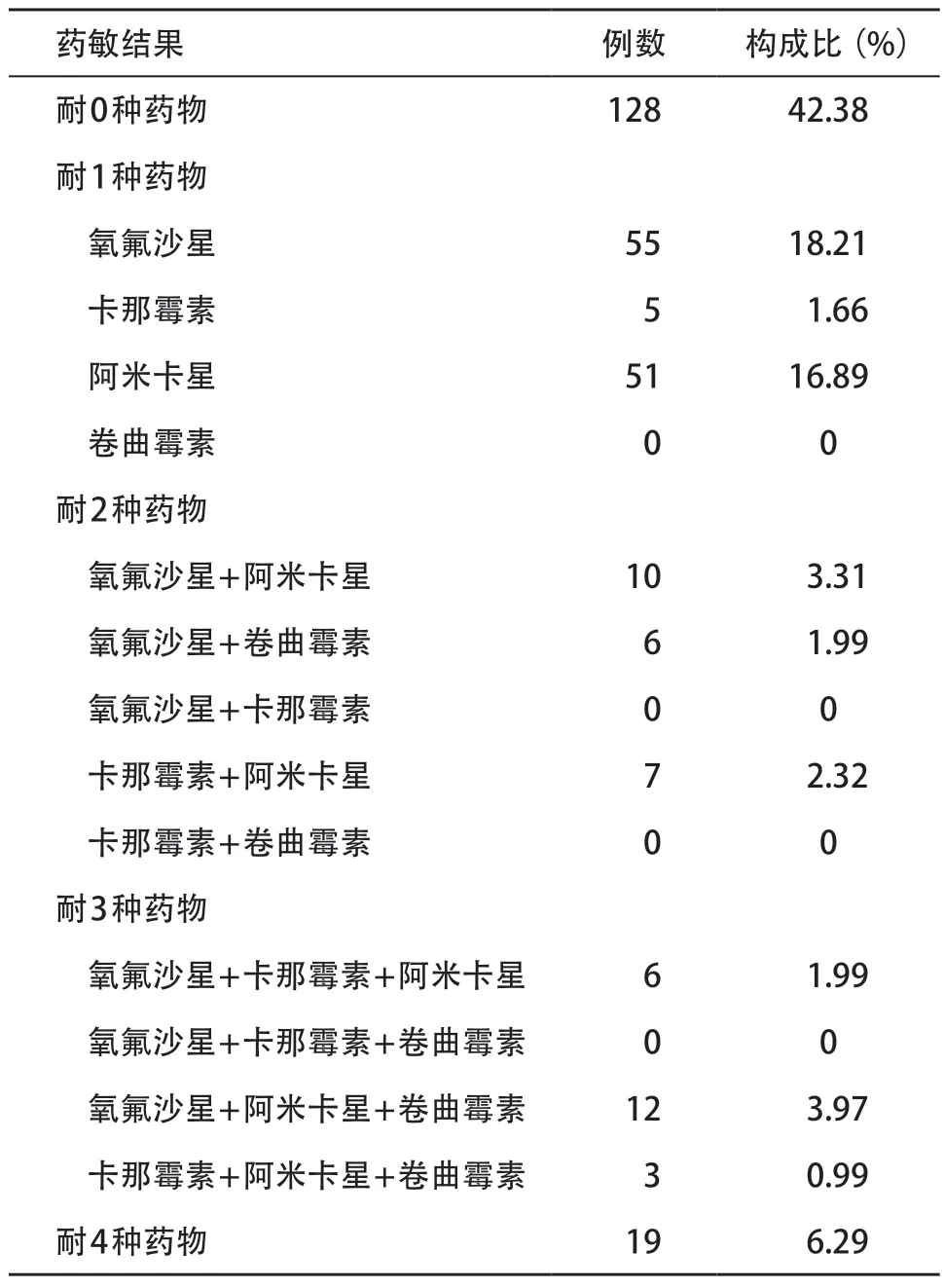
表3 Xpert利福平耐藥肺結核患者二線藥敏結果(n=302)
3 討論
據WHO發布的報告,我國長期是結核高負擔國家,結核病的防治是傳染病防治的重點,耐藥結核病更是結核病的防治重點、難點。基于需要更多的抗結核藥物,更長的抗結核療程,更高的經濟負擔,MDR/RR-TB的治療難度比非耐藥結核病更大,患者依從性更差,而依從性不佳是導致耐藥結核病治愈率低的重要原因[6]。Xpert檢測提示利福平耐藥是早期識別RR-TB并快速啟動耐藥結核病治療的主要依據[7],然而部分患者表型與基因型藥敏結果不一致,并且MDR-TB方案的中喹諾酮類(左氧氟沙星、莫西沙星)、二線針劑抗結核藥(阿米卡星)常常用于非結核病的治療,增加了耐藥發生的可能,了解Xpert利福平耐藥患者表型藥敏結果,能夠早期指導MDR/RR-TB治療方案的制定。
本研究結果顯示,一線藥物耐藥率由高到低依次為利福平、異煙肼、鏈霉素、乙胺丁醇,前兩者耐藥率顯著高于后兩者,與方木通等[2]的研究結果一致。Xpert利福平耐藥結果與表型耐藥結果有著較高的一致性[7],利福平耐藥常伴隨著異煙肼耐藥[8],因此Xpert利福平耐藥患者被診斷為MDR-TB可能性極大,目前推薦此類患者早期治療方案參考MDR-TB方案。二線藥物耐藥率以氧氟沙星、阿米卡星最高,gryA基因突變是喹諾酮類藥物耐藥主要機制[9]。用于抗結核治療的莫西沙星、左氧氟沙星也是治療社區獲得性肺炎首選藥物之一[10],此外亦常被用于上呼吸道感染或腸道感染的治療,喹諾酮類藥物的廣泛使用或濫用是引起gryA突變的主要原因。根據對MDR/RR-TB治療藥物的分組,喹諾酮類為A組藥物,是組成MDR/RR-TB治療方案的首選藥物之一[4],因此高喹諾酮類耐藥率增加治療失敗的風險,建議采用全基因測序等方法以早期獲得喹諾酮類藥物藥敏結果[11],提高抗結核治療的成功率。此外阿米卡星在非結核病的治療中亦不少見[12],阿米卡星在人群中暴露的增加,可導致其在結核人群中耐藥率的升高。MDR/RR-TB的治療越來越推薦全程口服藥物方案,但口服方案價格昂貴,很大一部分患者難以承受,因此該部分患者在藥敏結果報告前仍使用包含阿米卡星的針劑方案,盡管阿米卡星存在耳腎毒性等不良反應。喹諾酮類藥物及阿米卡星的高耐藥率,意味著XDR-TB高發風險,給耐藥結核病的防治帶來巨大的挑戰。
根據對復治結核的定義,復治患者本次就診前有至少1個月抗結核治療史,往往存在不規律抗結核治療情況,更容易導致耐藥的發生[13]。本研究顯示復治患者異煙肼、利福平、乙胺丁醇及氧氟沙星的耐藥率均高于初治患者,并且復治患者MDR/XDRTB的比例亦高于初治患者。不規范治療或中斷治療是復治患者出現耐藥的主要原因,因此應規范抗結核治療,減少耐藥結核菌的產生。本研究發現,一線抗結核藥物以耐多種藥物常見,而二線抗結核藥物以耐0或1種藥物更為多見。推測其原因,可能為一線抗結核藥物耐藥相關的基因,如katG、inhA等基因的突變增加其他一線抗結核藥物的耐藥性[14],需進一步基因檢測證實。
盡管Xpert對利福平耐藥的檢測有非常高的準確率,但仍有部分患者存在表型與基因型耐藥結果不一致。本研究中,有9.82%患者Xpert利福平耐藥結果與表型結果不相符,原因可能與結核菌株rpoB低水平突變、更低的最小抑菌濃度等相關[15-16],對于該種情況,建議按利福平耐藥結核病方案治療[17]。有文獻[15]報道,給予利福平Xpert耐藥但表型藥敏敏感,并且異煙肼敏感患者一線抗結核藥物治療,亦能夠達到治愈,雖然該文獻報道病例數少,仍有一定的指導意義,因此若患者不耐受RR-TB治療方案,可先按藥物敏感結核方案治療,但治療期間需定期評估治療效果。
綜上所述,溫州地區Xpert利福平耐藥患者的耐藥情況仍嚴峻,MDR/XDR-TB并不少見。Xpert利福平耐藥患者應盡早進行一二線抗結核藥物表型藥敏試驗,如條件許可,建議行全基因測序等基因型藥敏檢測,盡快獲得藥敏結果,從而早期進行合理的抗結核治療,提高耐藥結核病治療的成功率,減少耐藥結核的傳播。

