糖尿病治療,人類一直在努力
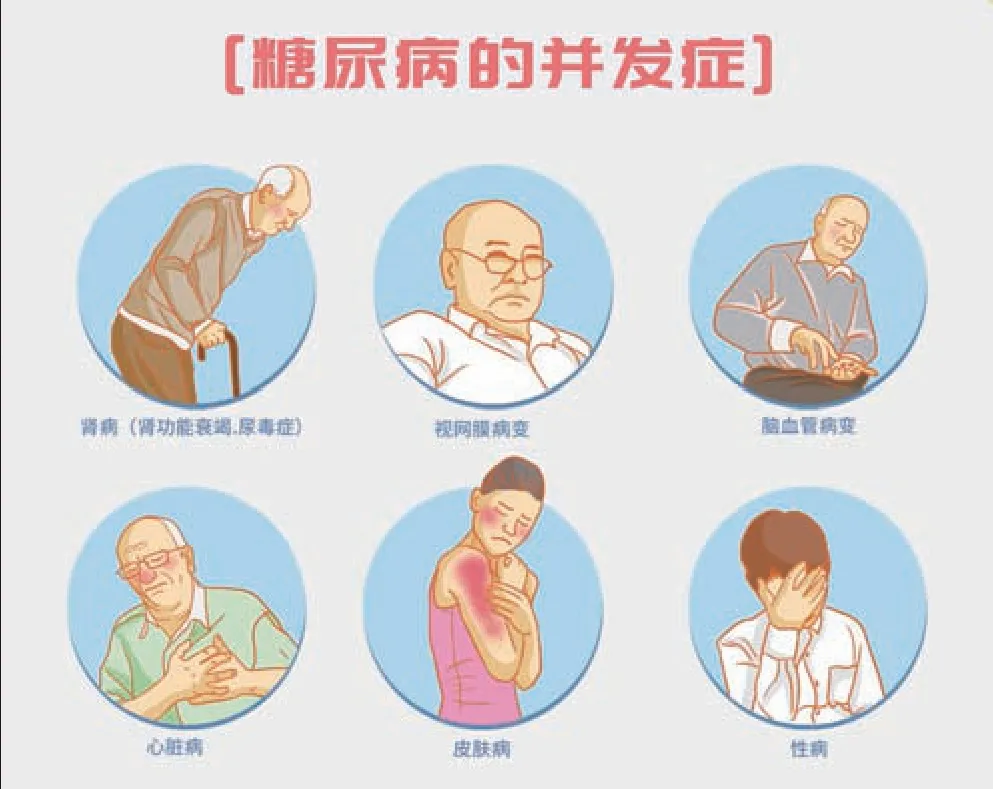
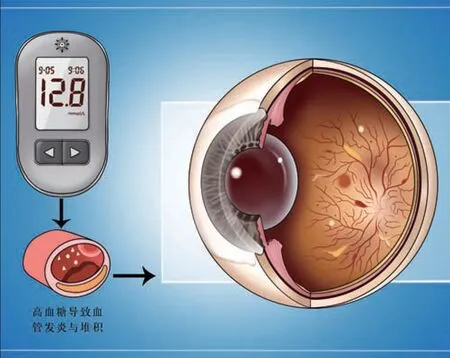
臨床數據顯示,糖尿病發病后10年左右,將有30%~40%的患者至少會發生一種并發癥,且并發癥一旦產生,藥物治療很難逆轉,因此需要盡早預防糖尿病并發癥。
糖尿病的并發癥主要是血管并發癥,而血管并發癥又可分成微血管和大血管兩大類。微血管并發癥主要影響眼睛、腎臟以及因為微血管病變導致的神經病變;大血管并發癥則主要體現在心腦血管疾病,包括腦卒中、心梗、下肢動脈栓塞等。
從近期看,治療糖尿病目標就是控制血糖,不讓血糖過高帶來各種急性并發癥;長期目標則是減少慢性并發癥。
糖尿病分2種型,1型糖尿病又叫青年發病型糖尿病,常常在35歲以前發病,占糖尿病患者的10%以下。1型糖尿病患者是需要終身使用胰島素治療的。2型糖尿病多在35~40歲之后發病,占糖尿病患者90%以上。2型糖尿病患者體內產生胰島素的能力并非完全喪失,有的患者體內胰島素甚至產生過多,但胰島素的作用效果卻大打折扣,即我們常說的“胰島素抵抗”。因此患者體內的胰島素只是一種相對缺乏,還可以通過某些口服藥物刺激體內胰島素的分泌來達到治療作用。
有研究證實,把血糖控制下來能有效減少許多慢性并發癥。例如將糖化血紅蛋白降到7%以下,可以大幅減少患者眼底病變的概率,尤其是1型糖尿患者的眼底視網膜病變和腎臟病變的風險,甚至可以下降50%-70%。但目前臨床對2型糖尿病的研究與控制情況達標率相較1型糖尿病并不理想。
胰島素的發展與應用
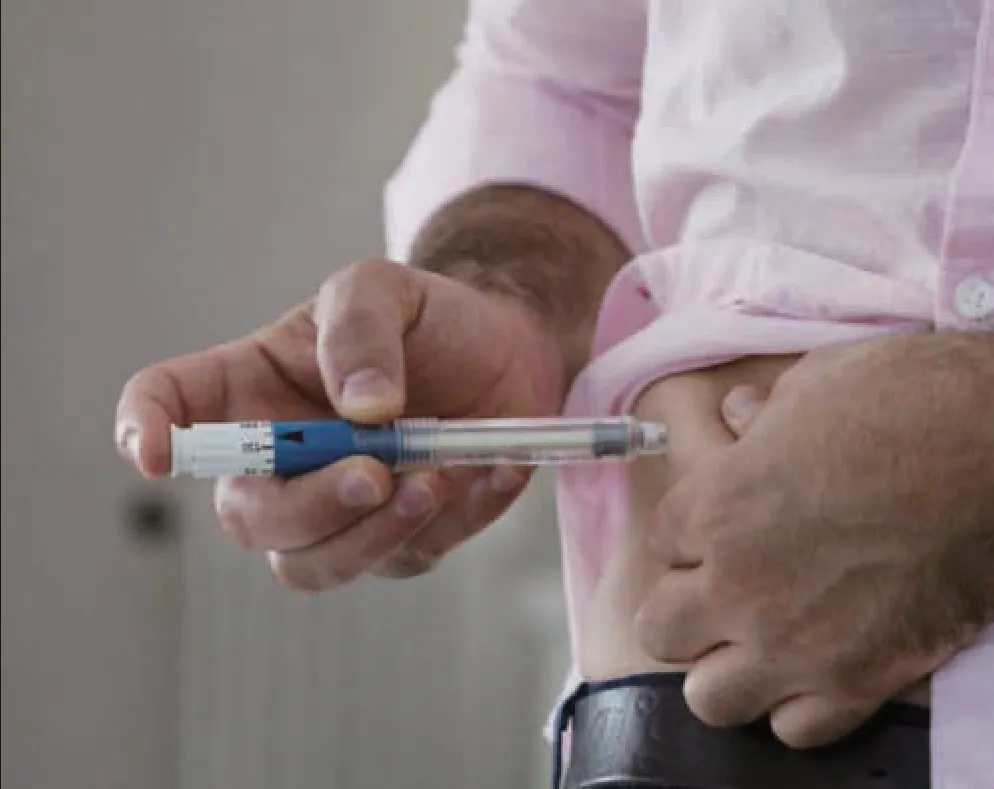
自1921年加拿大人F.G.班廷和C.H.貝斯特首先發現胰島素后一直在努力探索,從最初不敢控制血糖,到后來發現需要嚴格控制血糖,胰島素已成為糖尿病患者控制血糖的利器,如甘精胰島素這類基礎胰島素,擁有容易使用的優點,能夠有效地控制糖尿病患者的空腹血糖,使過去不治的糖尿病得到挽救。
雖然胰島素可以起到控制血糖的作用,但如果患者餐后血糖指標高,距離糖化血紅蛋白小于7%還是有距離,這時再增加基礎胰島素,可能就會讓患者產生“不吃飯的時候血糖太低,稍微吃點東西血糖就升上去”的情況。因此,在基礎胰島素控糖的同時加入作用在餐后胰高血糖素樣肽受體激動劑,做到智慧降糖,還能抑制胰高糖素的分泌。并且,使用此類治療方法,除了不易出現低血糖外,還能夠有效降低餐后血糖,為患者造成胃的飽腹感,延緩胃排空,既解決了患者的低血糖問題又能兼顧體重問題,可滿足各個方面的治療需求。
臨床試驗證明下的創新藥
人們對于新型藥物和治療手段的研究一直沒有停歇。2021年,北京大學藥學院利用合成生物學技術開發出了一種新細胞,植入這種工程細胞的糖尿病小鼠,只要吃下特定的氨基酸餅干,就能提高胰島素水平,進而降低血糖。這一團隊利用合成生物學讓“吃餅干治糖尿病”成為可能,成果很受期待。
今年,瑞士弗里堡大學與中國一支科研團隊聯合公布了一項利用胰島微囊化技術治療1型糖尿病的策略,該技術或讓打針治療糖尿病成為歷史。

