子宮內膜息肉切除術前預處理聯合術后藥物治療的療效及對預防復發的影響
劉幸,徐晶,陳楓,楊春蓮,柳林康,周婧君
(萍鄉市婦幼保健院婦產科,江西 萍鄉 337000)
子宮內膜息肉是婦科常見的宮腔病變之一,可引起不規則陰道出血、經量增多等癥狀,導致患者不孕,影響患者生命質量[1]。流行病學研究發現,我國子宮內膜息肉發病率高達5.7%~25%,其中宮腔鏡下子宮內膜息肉切除術是子宮內膜息肉最常見的治療方式,但術后復發率可達1.6%~40%。因此,如何降低術后復發率,增強子宮內膜息肉的治療效果是臨床研究的熱點[2-3]。目前,臨床為防止子宮內膜息肉術后復發,常采用藥物干預抑制子宮內膜增生,但藥物使用方案較多,目前尚無規范性用藥指導。基于此,本研究通過對120 例子宮內膜息肉切除術患者給予不同藥物治療干預,旨在探討子宮內膜息肉切除術前預處理聯合術后藥物治療的療效及對復發的影響,現報道如下。
1 資料與方法
1.1 臨床資料 選取2018年1月至2019年12月本院經宮腔鏡檢查、B 超檢查發現的120 例子宮內膜息肉患者作為研究對象,按照隨機數字表法分為A組、B組、C組、D組,每組30例。年齡21~55歲,平均(40.21±2.36)歲。本研究經本院醫學倫理委員會審核批準。
納入標準:經宮腔鏡、B 超、病理學檢查確診為子宮內膜息肉者;對本研究知情同意,均自愿簽署知情同意書。排除標準:合并子宮內膜復雜性增生及內膜惡性病變;絕經后內膜息肉;6 個月內接受過宮腔手術;合并惡性疾病;存在宮腔鏡檢查禁忌及嚴重并發癥;合并精神類疾病及認知功能障礙;依從性較差,無法配合完成本研究;中途退出本研究者。
1.2 方法 A 組:術前無預處理,自然月經周期干凈3 d 后行宮腔鏡下子宮內膜息肉切除術,術后不采用任何方式預防復發。
B 組:術前給予地屈孕酮片(Abbott Biologicals B.V.,國藥準字H20170221,規格:10 mg×20 片)口服,每次10 mg,每天2次,連續治療10 d使子宮內膜薄化,撤退出血干凈3 d 后行宮腔鏡下子宮內膜息肉切除術,術后第1次月經來潮第2~5天宮內放置左炔諾孕酮宮內緩釋系統(Schering Oy,批準文號:注冊證號BH20040139)。
C 組:術前操作同 B 組,術后第 15 天開始口服地屈孕酮片,每次10 mg,每天2次,連續治療10 d。
D組:術前操作同B組,術后第1次月經來潮第5天口服屈螺酮炔雌醇片(Bayer Vital GmbH,國藥準字H20130393,規格:3 mg∶0.02 mg),每天1片,連續治療21 d后停藥7 d為1個療程,共治療3個療程。
1.3 觀察指標 比較4 組術前與術后6、12 個月的月經量、子宮內膜厚度及月經改善、息肉復發情況、臨床療效。
術后12 個月評估4 組臨床療效:顯效,術后患者臨床癥狀改善顯著,且無復發;有效,術后臨床癥狀得到好轉,短期內無復發情況;無效,治療后癥狀未改善或加重,且子宮內膜息肉復發,總有效率=(顯效+有效)例數/總例數×100%。
1.4 統計學方法 采用SPSS 19.0統計學軟件進行數據分析,計量資料以“”表示,采用t檢驗,多組間比較采用多因素F分析,計數資料以[n(%)]表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 4組不同時間點月經量比較 術前,4 組月經量比較差異無統計學意義;術后6、12 個月,B 組、C 組、D 組月經量均明顯少于 A 組(P<0.05);B 組月經量明顯少于 C 組、D 組(P<0.05),但 C 組、D組月經量比較差異無統計學意義。見表1。
表1 4組不同時間點月經量比較(,ml)Table 1 Comparison of menstrual flow at different time points in four groups(,ml)
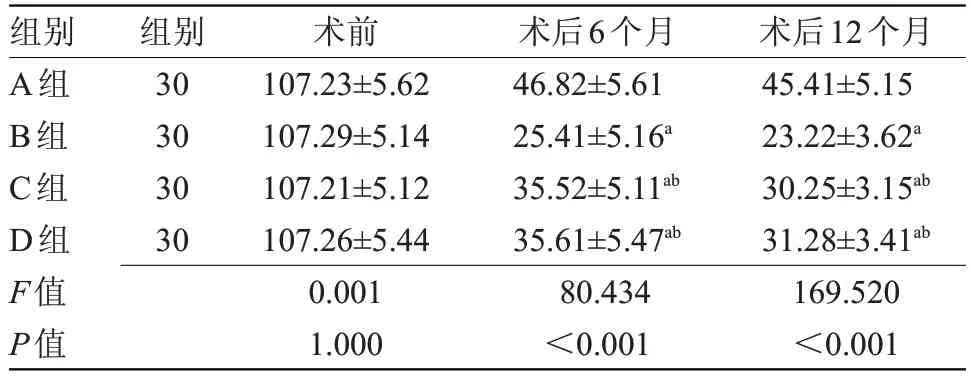
表1 4組不同時間點月經量比較(,ml)Table 1 Comparison of menstrual flow at different time points in four groups(,ml)
注:與A 組術后同時點比較,aP<0.05;與B 組術后同時點比較,bP<0.05
術后12個月45.41±5.15 23.22±3.62a 30.25±3.15ab 31.28±3.41ab 169.520<0.001組別A組B組C組D組F值P值組別30 30 30 30術前107.23±5.62 107.29±5.14 107.21±5.12 107.26±5.44 0.001 1.000術后6個月46.82±5.61 25.41±5.16a 35.52±5.11ab 35.61±5.47ab 80.434<0.001
2.2 4 組不同時間點子宮內膜厚度比較 術前,B組、C 組、D 組子宮內膜厚度均明顯低于A 組,差異有統計學意義(P<0.05);術后 6、12 個月,B 組、C組、D 組子宮內膜厚度均低于A 組(P<0.05),且B組子宮內膜厚度低于 C 組、D 組(P<0.05),但C組、D 組子宮內膜厚度比較差異無統計學意義。見表2。
表2 4組不同時間點子宮內膜厚度比較(,mm)Table 2 Comparison of endometrial thickness in four groups at different time points(,mm)

表2 4組不同時間點子宮內膜厚度比較(,mm)Table 2 Comparison of endometrial thickness in four groups at different time points(,mm)
注:與A 組術后同時點比較,aP<0.05;與B 組術后同時點比較,bP<0.05
術后12個月9.51±1.25 5.33±1.05a 6.58±1.61ab 6.57±1.07ab 59.046<0.001組別A組B組C組D組F值P值組別30 30 30 30術前18.22±2.61 15.23±2.12a 15.39±1.52a 15.33±1.97a 14.482<0.001術后6個月10.12±1.08 6.82±1.25a 7.52±1.32ab 7.49±1.69ab 34.810<0.001
2.3 4 組月經改善及息肉復發情況比較 B 組、C組、D 組月經改善率均高于A 組(P<0.05);且B 組月經改善率高于C 組、D 組(P<0.05),但 C 組、D 組月經改善率比較差異無統計學意義;B 組息肉復發率顯著低于A組、C組、D組(P<0.05),A組、C組、D組組間比較差異無統計學意義。見表3。
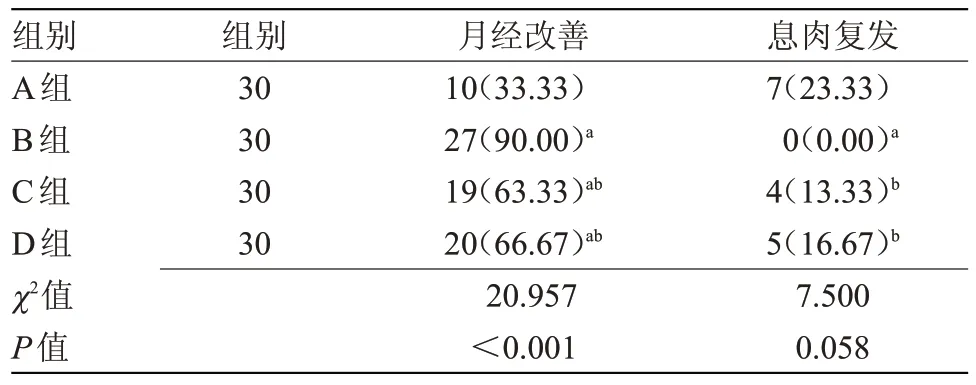
表3 4組月經改善及息肉復發情況比較[n(%)]Table 3 Comparison of menstrual improvement and polyp recurrence in four groups[n(%)]
2.4 4 組臨床療效比較 B 組、C 組、D 組治療總有效率均高于A 組(P<0.05),但B 組、C 組、D 組組間治療總有效率比較差異無統計學意義,見表4。
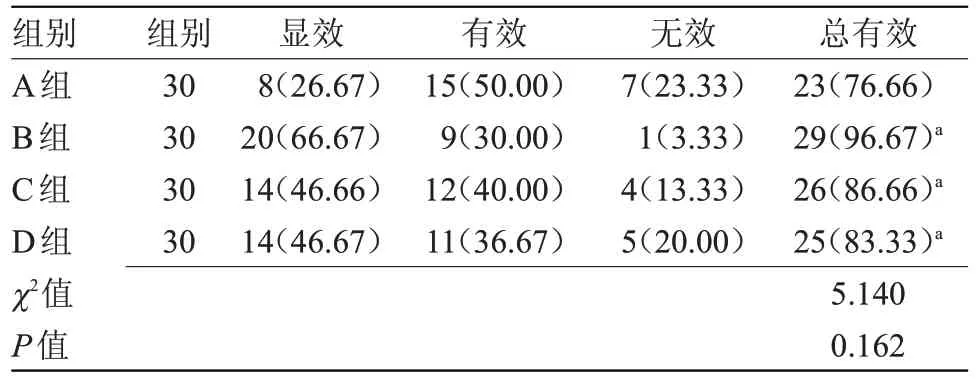
表4 4組臨床療效比較[n(%)]Table 4 Comparison of clinical efficacy in four groups[n(%)]
3 討論
子宮內膜息肉是導致子宮異常出血的最常見原因之一,隨著宮腔鏡的廣泛使用,子宮內膜息肉的診治水平有較大提升,但仍存在術后復發情況[4-5]。子宮內膜息肉誘發因素及復發原因尚未明確,可能與炎癥疾病、內分泌紊亂有關,其中雌激素水平過高,與疾病的發生及發展密切相關。相關報道顯示,子宮內膜息肉中的雌激素受體水平高于周邊正常內膜組織,同時,孕激素受體水平較低[6-7]。地屈孕酮片是一種口服孕激素,可使子宮內膜進入完全分泌相,防止雌激素引起的子宮內膜增生及癌變風險。左炔諾孕酮宮內緩釋系統在宮腔內主要發揮局部孕激素作用,促使激素直接釋放進入靶器官,發揮較好的治療效果,具有較強的內膜增生拮抗作用,但對于有妊娠計劃者,該治療方法并不適用[8-9]。屈螺酮炔雌醇片可抑制排卵,改變宮頸分泌物,促使月經周期規律,減輕痛經[10]。本研究結果顯示,治療后,B組月經量及子宮內膜厚度改善更為顯著,且復發率更低,證實左炔諾孕酮宮內緩釋系統在術后具有更好的治療效果,但對部分有妊娠計劃者,該方法不適用。同時,本研究結果還發現,術前,B組、C組、D組子宮內膜厚度均低于A組,提示術前采用地屈孕酮片預處理,可降低子宮膜厚度,為手術的順利進行提供保障,縮短手術時間,減少出血量[11-12]。
綜上所述,子宮內膜息肉切除術前預處理聯合術后左炔諾孕酮宮內緩釋系統的治療效果更為顯著,左炔諾孕酮宮內節育系統和屈螺酮炔雌醇片適用于無生育需求的患者,對于有生育需求的患者,適宜選用地屈孕酮片,臨床應根據患者需求,給予合理的個體化治療。

