刺絡拔罐聯合局部振動法治療腦卒中后上肢痙攣的臨床療效觀察
程志清 陳 妙 夏小云 陳文煜 潘蓉蓉 支英豪
浙江中醫藥大學附屬溫州中醫院康復科,浙江溫州 325000
目前全球范圍內,每10 萬人中有76~119 人發生腦卒中,其中約80%的腦卒中患者需要接受上肢功能治療,而肌痙攣是影響上肢功能最常見的并發癥。研究發現,腦卒中患者的肢體痙攣發生率為19%~38%。如果患者肌張力增高長期得不到改善,最終會導致不可逆的終身殘疾。近年來,臨床治療發現,刺絡拔罐和局部振動治療作為安全、經濟的治療手段對卒中后上肢痙攣均有不錯的療效,但刺絡拔罐治療腦卒中后上肢痙攣的研究目前鮮少報道,刺絡拔罐聯合局部振動法治療卒中后肌痙攣暫無系統研究報道。因此,本研究基于以上背景對刺絡拔罐法聯合局部振動法治療腦卒中后上肢痙攣的療效進行觀察,以期為臨床康復提供安全、有效、經濟的可行方法。
1 資料與方法
1.1 一般資料
選取2020 年6 月至2021 年12 月浙江中醫藥大學附屬溫州市中醫院康復科收治的單側腦卒中后上肢痙攣患者60 例,按數表法隨機分為對照組(局部振動治療組)與試驗組(刺絡拔罐聯合局部振動治療組),每組各30 例。納入標準:①經頭顱CT 或MRI 檢查,確診為單側腦卒中;②年齡18~75 歲;③病程1~6 個月;④無重要臟器衰竭;⑤無意識障礙,可配合查體、康復治療訓練者;⑥改良Ashworth量表評定(modified Ashworth scale,MAS)分級,患側上肢肌張力為1~3 級者。⑦簽署知情同意書。排除標準:①腦卒中后神志不清及腦卒中后器質性精神障礙者;②伴有嚴重高血壓或重癥糖尿病、重癥肺部感染、冠心病等其他器質性病變患者;③失語癥、失用癥、偏盲者;④既往有上肢明顯殘損或殘疾者;⑤ 6 個月內使用過抗痙攣藥物,或注射過肉毒毒素及手術等抗痙攣治療者。兩組患者在性別、年齡、病程及卒中性質等一般資料方面,差異無統計學意義(>0.05),具有可比性,見表1。本研究經浙江中醫藥大學附屬溫州市中醫院倫理委員會批準(倫理審批號:WTCM-KT-2020054)。
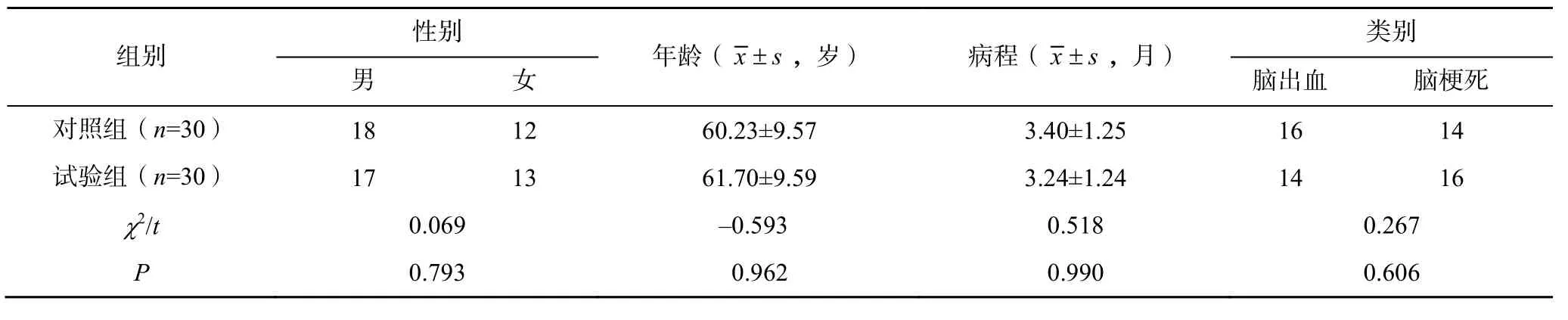
表1 兩組腦卒中后上肢痙攣患者一般資料比較
1.2 診斷標準
腦卒中診斷標準參考《中國腦血管病防治指南》。確定單側腦卒中恢復期(腦卒中后1~6 個月內)的上肢痙攣患者為研究對象。
1.3 方法
1.3.1 標準治療方案 所有入組患者均接受常規內科治療,同時接受包括肢體主動及被動訓練、上下肢功能訓練,步態訓練等綜合康復訓練。
1.3.2 刺絡拔罐治療 ①取穴:選取患者患側上肢肱二頭肌肌腹中心,以及患側前臂屈肌群中觸診最硬處(病理點)。②操作:以上述針刺點為中心進行常規消毒,待表面干燥后,予一次性采血針均勻刺3~5 下(2~4mm 深度),帶無菌手套輕擠針孔周圍,助瘀血排出,然后使用消毒過的中等抽氣罐拔吸,出血量達2ml 后立即取下氣罐(注意隨時觀察皮膚情況)。每周治療3 次,連續治療4 周。
1.3.3 局部振動療法 患者取坐位或仰臥位,保持患側上肢呈伸展狀態,局部振動器選用深層肌肉振動儀(beoka-DMS mini-QL/DMS.K6-A)按摩頭放置于患側胸小肌、肱二頭肌肌腹、橈側腕屈肌等屈肌肌肉緊張處,在半徑3cm 內移動,振動頻率55Hz,振幅10mm,治療20min,每周5 次,連續治療4 周。
1.4 觀察指標
分別于治療前、治療結束后1 天內,由同一名醫生評價相關指標。①MAS 評定:分0 級、1 級、1+級、2 級、3 級和4 級,等級越高,代表肢體痙攣程度越嚴重。②療效標準:結合MAS 分級評定患者療效。治療前后無任何肌張力變化,提示無效;肌張力下降1 級,提示有效;肌張力下降≥2 級,但未達到0 級,提示顯效;肌張力降為0 級,提示痊愈。總有效率=(痊愈+有效+顯效)例數/總例數×100%。③上肢功能Fugl-Meyer(Fugl-Meyer assessment,FMA)評分:總分100 分,其中上肢運動功能66 分(包含反射,屈肌、屈肌協調運動等9 部分),其評分與肢體運動功能成正比。④表面肌電圖:表面肌電分析反饋儀購自紹興市聯合醫療器械有限公司。檢測方法:患者仰臥位,電極片分別放置于患側肱二頭肌肌腹(兩電極間距為2cm,沿肌纖維走行)及肱三頭肌(肩峰與肘關節中心,上臂中心旁開2cm,兩電極間距2cm,沿肌纖維走行),參考電極貼于無肌肉附著的骨性標志處,做勻速被動牽伸運動,分別記錄3 次肱二頭肌和肱三頭肌的積分肌電值(integrated electromyogram,iEMG)取平均值;每次測量之間休息10s。
1.5 統計學方法
2 結果
2.1 MAS 分級比較
治療前,兩組患者的MAS 分級比較,差異無統計學意義(>0.05)。治療后,兩組患者的MAS 分級均較治療前顯著下降,差異有統計學意義(<0.05);試驗組MAS 分級較對照組下降更明顯,但兩治療組之間差異無統計學意義(>0.05)。研究提示,兩治療組均能顯著下降MAS 分級,試驗組較對照組下降趨勢更優,差異無統計學意義(>0.05),見表2。
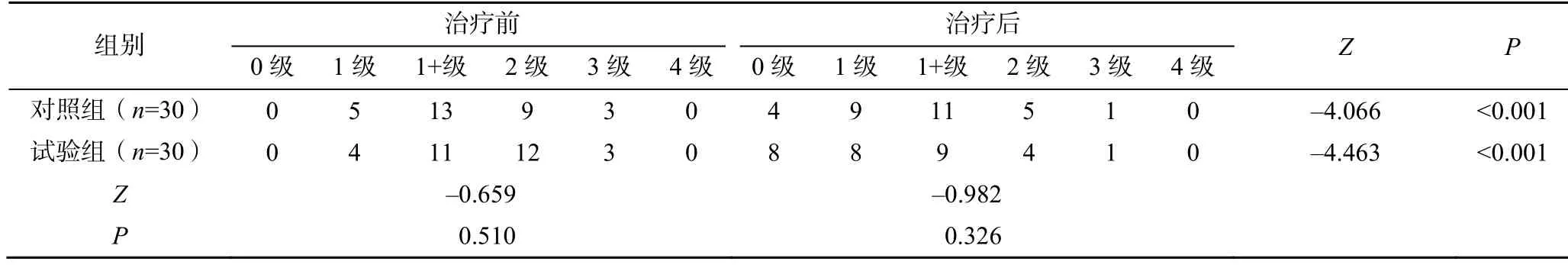
表2 兩組患者治療前后MAS 分級比較
2.2 臨床療效比較
治療后,對照組的治療的總有效率為60%,試驗組的總有效率為80%,試驗組的療效顯著高于對照組,差異有統計學意義(=-2.092,=0.036),見表3。

表3 兩組治療前后臨床療效評價
2.3 上肢功能FMA 比較
治療前,兩組患者的FMA 評分比較,差異無統計學意義(>0.05),具有可比性;治療4 周后,兩治療組上肢功能FMA 評分較治療前均有顯著提高,差異有統計學意義(<0.05),同時試驗組上肢功能FMA 評分較對照組提高更顯著,差異有統計學意義(<0.05)。治療后兩組均能有效改善上肢運動功能,以試驗組改善更佳,見表4。

表4 兩組患者治療前后上肢功能FMA 比較
2.4 表面肌電信號比較
治療前,兩組患者的肱二頭肌、肱三頭肌iEMG值比較,差異均無統計學意義(>0.05)。治療后,兩組的肱二頭肌、肱三頭肌iEMG 均較治療前下降,差異有統計學意義(<0.05);試驗組患者的肱二頭肌iEMG 較對照組顯著下降,差異有統計學意義(<0.05);試驗組肱三頭肌iEMG 較對照組僅有下降趨勢,差異無統計學意義(>0.05),見表5。
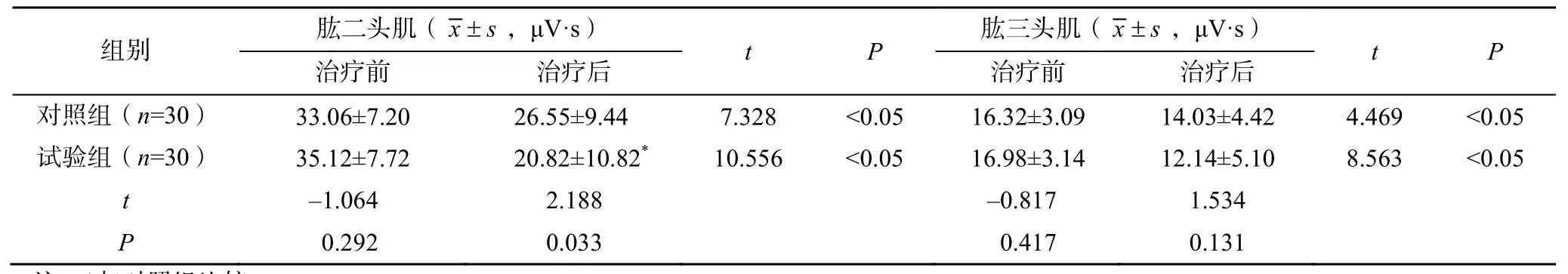
表5 兩組治療前后肱二頭肌、肱三頭肌iEMG 值比較
3 討論
痙攣目前最常用的定義是1980 年提出的,痙攣作為上運動神經元綜合征的組成部分,是以速度依賴的緊張性牽張反射(肌肉張力),伴隨拉伸反射過度興奮導致的腱反射亢進為表現的一種運動障礙。上肢痙攣作為中風后的常見并發癥,對患者的生活質量產生極大影響。
明·王綸《明醫雜著·問答》:“左手臂攣縮,不能伸舉,手指拳縮,肩背重墜,有似筋牽引作痛……呵欠便牽動手足之病”。可見很早之前,中醫學就對肢體痙攣狀態有詳細描述。同時早在《內經》時期,就有肢體痙攣的病機、治則等有相關研究,《靈樞·邪客》曾道:“邪氣惡血,固不得住留,住留則傷筋絡骨節,機關不得屈伸,故拘攣也”。說明肢體痙攣可能與瘀血阻滯有關。《素問·調經論》岐伯曾曰:“病在血,調之絡”,《素問·血氣形志》云:“凡治病必先去其血”,《素問·三部九候論》王冰注:“結,謂血結于絡中也,血去則經遂通矣”。提示通過絡脈入手,排除瘀血對治病有效。因此,祛除瘀血、活血通絡可以作為治療腦卒中后肢體痙攣的主要治療原則。刺絡拔罐放血法就是通過病理點刺絡拔罐的手段,排出絡脈中的瘀血,使瘀阻的血脈得以通暢,從而達到活血疏絡、濡養筋脈,使痙攣得到改善的效果。
從1960 年開始,振動療法在治療肌痙攣方面的作用開始被廣泛研究,目前的振動療法主要分為兩大類,包括整體(全身)振動療法及局部振動療法。振動療法改善肌痙攣的作用,可能包含以下機制:包括在皮質和脊髓水平提高皮質脊髓興奮性,調節牽張反射,激活本體感覺系統及直接作用于患者肌肉改變肌肉生物力學等。近年多項研究證明,局部振動療法可有效降低卒中患者的肌痙攣。同時局部振動因作用位置局部,不良反應小,安全性高,對患者姿勢控制要求低,具有操作簡易及便攜等性能,因此臨床上具有較高依從性。
本研究發現,兩組患者的MAS 分級、肱二頭肌iEMG 及肱三頭肌iEMG 較治療前均有下降,差異有統計學意義(<0.05),上肢功能FMA 評分較治療前顯著提高,提示兩治療組對肌張力下降及上肢功能的提高都有不錯療效。同時,試驗組在臨床療效、上肢功能FMA 評分及肱二頭肌iEMG 改善較對照組更顯著,提示在局部振動治療基礎上聯合刺絡拔罐治療對降肌張力及改善上肢功能更有優勢。MAS 作為目前較常用的檢測痙攣程度的量表,具有容易掌握、操作簡單快速等優點,亦存在一定主觀性和“天花板效應”,因此本研究在此基礎上聯合了表面肌電圖對患者的痙攣程度進行定量分析。iEMG 為單位時間內參與活動的運動單位的放電總量,研究發現iEMG 與肌肉痙攣程度具有相關性,可有效評價肌肉痙攣程度。本研究提示兩組的肱二頭肌iEMG 較治療前顯著下降,肱三頭肌iEMG 較治療前稍下降,但差異有統計學意義,同時試驗組肱二頭肌iEMG 下降較對照組下降更顯著,兩治療組治療后的肱三頭肌iEMG 差異無統計學意義,提示局部振動法及刺絡拔罐聯合局部振動療法主要作用于屈肌肱二頭肌,同時因為屈肌肱二頭肌、伸肌肱三頭肌iEMG 趨向平衡,使肌痙攣得到緩解。
本研究結果提示,刺絡拔罐作為簡便、安全、經濟的治療方法與局部振動法相結合,對腦卒中后上肢痙攣患者有不錯療效,能有效降低患側上肢肌張力,同時改善上肢運動功能。本研究尚存在不足之處,目前僅為單中心、小樣本的臨床療效觀察,結果可能存在偏倚,同時缺乏出院隨訪和遠期療效評價,有待于進一步開展多中心、大樣本臨床療效觀察,配合出院隨訪,進一步驗證刺絡拔罐聯合局部振動法對腦卒中后上肢痙攣治療中的價值。

