膿毒癥休克患者外周血HMGB1及PCT水平與疾病嚴重程度及預(yù)后的關(guān)系*
鄭曉晶 胡周全 虎瓊?cè)A 崔巍 張鳴
(成都市第二人民醫(yī)院 1. ICU;2. 急診科,四川 成都 610000)
膿毒癥是由感染引起宿主反應(yīng)失調(diào)所致的多器官功能障礙綜合征[1]。嚴重膿毒癥患者可發(fā)生膿毒癥休克,嚴重危害患者生命健康[2]。近年隨著多器官功能支持技術(shù)的進步,膿毒癥休克死亡率較早期有所下降,但部分地區(qū)仍高達50%。有效的病情評估和預(yù)后恢復(fù)預(yù)測對于患者治療方案的確立及預(yù)后的改善具有重要作用[3]。急性生理與慢性健康狀況(Acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)評分是目前針對膿毒癥休克患者應(yīng)用最為廣泛的評分系統(tǒng),但其獲得完整參數(shù)時限較長,評分類目計算復(fù)雜,部分特異性指標如尿酸值增加、血小板降低等無法在評分表中體現(xiàn),嚴重制約其使用效果[4]。因此尋找有效反映膿毒癥休克患者病情及預(yù)后的生物學(xué)指標成為近年來研究的熱點。過度的炎癥反應(yīng)是膿毒癥所致宿主反應(yīng)失調(diào)的表現(xiàn)之一。通過查閱文獻[5-6]發(fā)現(xiàn),遷移率蛋白-1(High mobility group box-l,HMGB1)、降鈣素原(Procalcitonin,PCT)與過度炎癥反應(yīng)存在關(guān)聯(lián)。HMGB1在多種炎性疾病和損傷性疾病晚期發(fā)揮促炎作用[7]。臨床研究[8]發(fā)現(xiàn),外周血HMGB1在膿毒癥可作為炎癥級聯(lián)反應(yīng)的啟動者,在膿毒癥后期的疾病進展中扮演重要角色。PCT是血漿中約13 kD的蛋白質(zhì),發(fā)生細菌、真菌及膿毒癥所致的全身炎癥時,其外周血濃度顯著升高[9]。近年來有研究[10]指出PCT與危重癥患者疾病進展及器官衰竭程度存在密切聯(lián)系。但是外周血HMGB1、PCT水平膿毒癥患者預(yù)后的預(yù)測作用存在一定的爭議。本研究探討HMGB1及PCT對膿毒癥休克患者疾病嚴重程度及預(yù)后的指導(dǎo)意義,現(xiàn)將結(jié)果報告如下。
1 資料與方法
1.1 一般資料 選取2017年3月~2021年3月本院重癥監(jiān)護室收治的膿毒癥休克患者72例作為研究對象,其中男40例,女32例;年齡18~75歲,平均(63.40±8.00)歲,入院APACHEⅡ評分20~38分,平均(29.98±4.36)分;住院時間1~36 d,平均(19.24±7.15) d。本研究經(jīng)醫(yī)院倫理委員會批準,且患者均簽署知情同意書。
1.2 儀器與設(shè)備 選用德國BMG生產(chǎn)的SPECTROstar Omega全自動酶標儀;美國Thermo公司生產(chǎn)的低溫高速離心機;酶聯(lián)免疫吸附試驗檢測試劑盒購自賽默飛公司。免疫熒光分析儀型號為巴迪泰艾美益A5000。
1.3 膿毒癥休克診斷標準 ①符合中國膿毒癥/膿毒性休克急診治療指南診斷標準[11]。②經(jīng)充分液體復(fù)蘇后仍需使用藥物維持平均動脈壓達到65 mmHg及以上。③Lac>2 mmol/L。
1.4 納入及排除標準 納入標準:①確診為膿毒癥休克且存活時間>24 h。②APACHEⅡ評分>20分。③18歲<年齡<75歲。④患者家屬知情且自愿參與本研究。⑤獲得醫(yī)院倫理委員會審批同意。排除標準:①其他原因?qū)е碌男菘嘶颊摺"谌焉锛安溉槠谂浴"刍加袗盒阅[瘤、血液或免疫系統(tǒng)疾病。④液體復(fù)蘇后血壓改善的膿毒性休克患者或病毒性膿毒癥患者。⑤新冠肺炎患者及嚴重的肝腎功能損傷患者。
1.5 方法
1.5.1 標本采集 收集患者確診休克后24 h內(nèi)常規(guī)檢查資料,包括體溫(T)、脈搏(P)、呼吸(R)、平均動脈壓(MAP)、Alb、WBC、PLT、高敏C-反應(yīng)蛋白(High-sensitivity C-reactive protein,h-CRP)、BUN、血肌酐Scr。診斷后24 h內(nèi)采集外周血4 mL,置于含有EDTA的抗凝管中,室溫下靜置1 h后3000 r/min離心20 min,血清及血漿轉(zhuǎn)移到干凈的EP管中,標記并放置于-20℃冰箱備用。使用酶聯(lián)免疫吸附試驗檢測樣本HMGB1、PCT含量。
1.5.2 分組情況 依據(jù)膿毒癥休克患者28 d存活情況,分為死亡組(32例)與生存組(40例),分析影響預(yù)后的相關(guān)因素。
1.6 統(tǒng)計學(xué)分析 采用SPSS23.0統(tǒng)計學(xué)軟件進行數(shù)據(jù)分析,計數(shù)資料用率表示,采用2檢驗,計量資料采用均數(shù)±標準差表示,采用獨立樣本t檢驗,相關(guān)性分析采用Pearson相關(guān)系數(shù),預(yù)后危險因素分析采用Logistic回歸分析。以P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 膿毒癥休克患者外周血HMGB1、PCT水平與疾病嚴重程度的相關(guān)性分析 膿毒癥休克患者外周血HMGB1為(135.76±19.31)μg·L-1,與APACHEⅡ評分呈線性正相關(guān)(r=0.275,P=0.019)(見圖1); 膿毒癥休克患者外周血PCT為(47.51±19.44)ng·L-1,與APACHEⅡ評分呈線性正相關(guān)(r=0.469,P<0.05),見圖2。
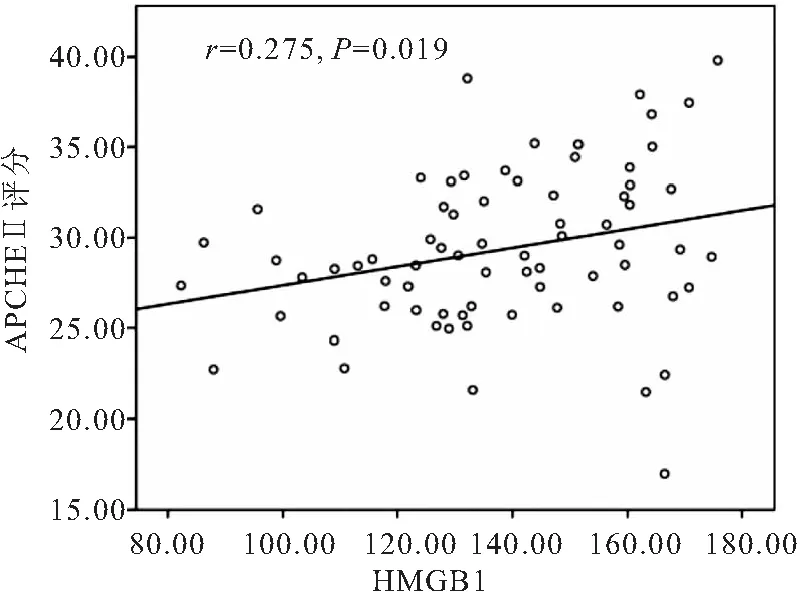
圖1 HMGB1與APACHEⅡ評分的相關(guān)性分析
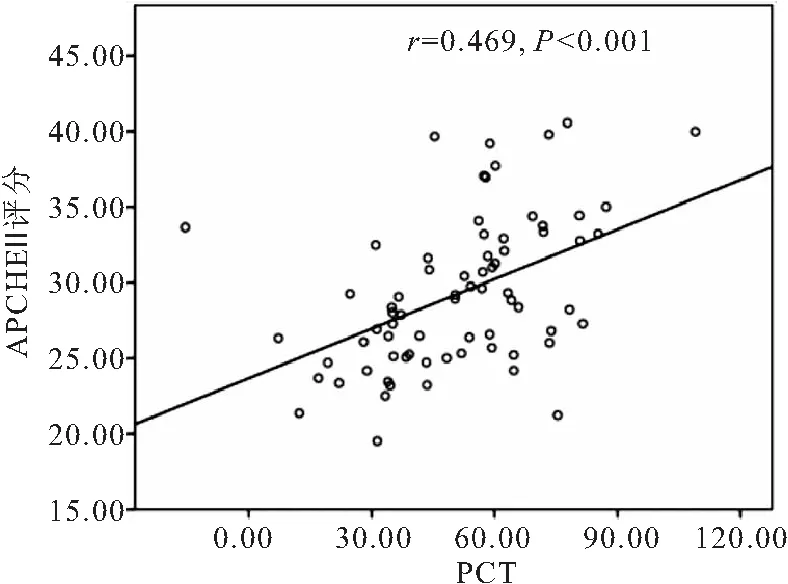
圖2 PCT與APACHEⅡ評分的相關(guān)性分析
2.2 影響膿毒癥休克患者預(yù)后的單因素分析 生存組和死亡組性別、住院時間、肺部感染比例、機械通氣情況、入院體溫、脈搏、呼吸頻率及PLT比較差異無統(tǒng)計學(xué)意義(P>0.05);死亡組患者年齡、APACHEⅡ評分、臟器功能衰竭>2個比例、MAP、WBC、h-CRP、BUN、Scr、HMGB1、PCT高于生存組(P<0.05)。見表1。
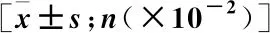
表1 影響膿毒癥休克患者預(yù)后的單因素分析
2.3 影響膿毒癥休克患者預(yù)后的多因素回歸分析 以患者入組后28 d內(nèi)是否病死賦值(死亡=1,生存=0),納入年齡、APACHEⅡ評分、臟器功能衰竭>2個比例、MAP、Alb、WBC、h-CRP、BUN、Scr、HMGB1、PCT指標進行Logistic回歸分析,結(jié)果顯示,年齡、APACHEⅡ評分、Alb、HMGB1、PCT是膿毒癥休克患者預(yù)后不良的危險因素(P<0.05),見表2。
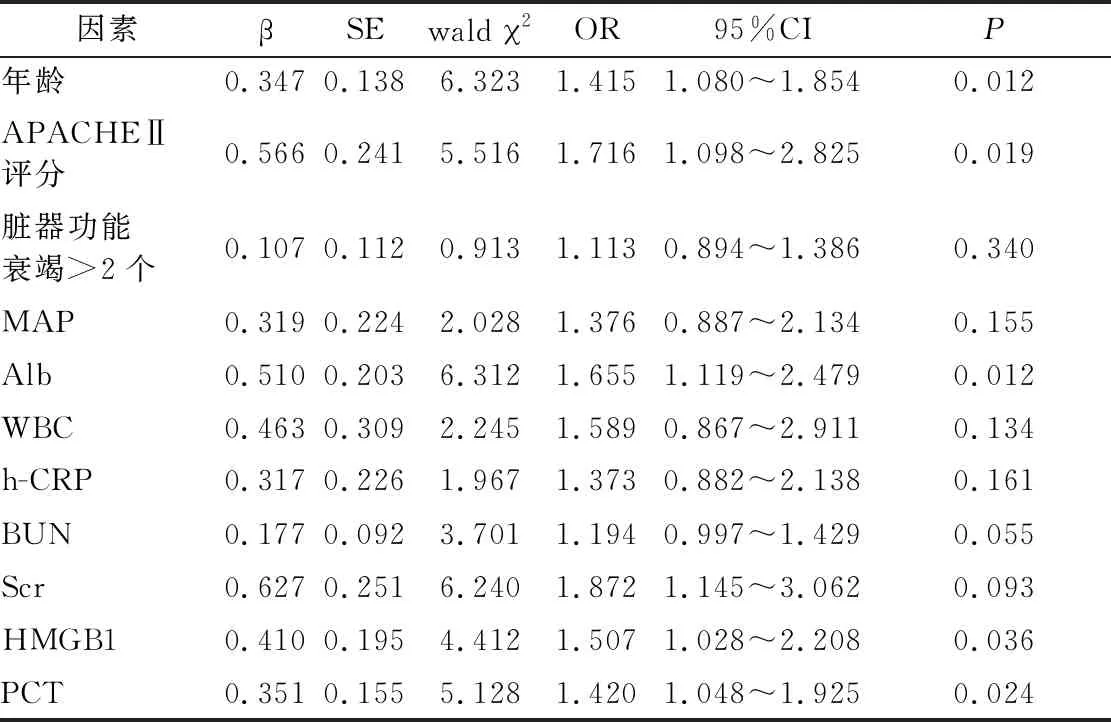
表2 影響膿毒癥休克患者預(yù)后相關(guān)因素的Logistic回歸分析
2.4 膿毒癥休克患者外周血HMGB1、PCT水平與年齡、Alb的相關(guān)性分析 膿毒癥休克患者外周血HMGB與年齡無明顯相關(guān)(r=0.045,P>0.05),與Alb呈負相關(guān)(r=-0.398,P<0.05)。PCT水平與年齡無明顯相關(guān)(r=0.116,P>0.05),與Alb呈負相關(guān)(r=-0.274,P<0.05)。見圖3。
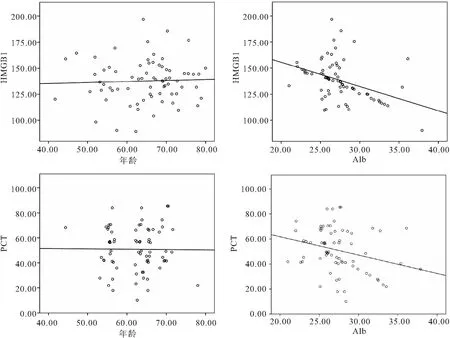
圖3 外周血HMGB1、PCT水平與年齡、Alb的相關(guān)性分析
3 討論
流行病學(xué)調(diào)查研究顯示,2017年全球約有4890萬人罹患膿毒癥,其中1100萬例死亡,全球膿毒癥發(fā)病率仍保持每年1.5%的增長速度,對人類的健康造成嚴重威脅[12]。膿毒癥患者經(jīng)足量液體復(fù)蘇仍處于低血壓狀態(tài)時則可發(fā)生休克,預(yù)后不良率較高。有研究[13]指出,膿毒癥休克患者感染微生物可在體內(nèi)大量增殖并釋放毒素類物質(zhì),引發(fā)“瀑布式樣”炎癥級聯(lián)反應(yīng),轉(zhuǎn)錄、釋放大量的細胞因子及炎性介質(zhì)。過量抗炎介質(zhì)的生成導(dǎo)致機體處于“炎癥麻痹狀態(tài)”,形成代償性的抗炎癥反應(yīng)綜合征,推動病情進展。尋找可反映膿毒癥患者病情嚴重程度及預(yù)后的生物學(xué)指標對用藥及治療方案的確立有重要意義。
HMGB1廣泛存在于哺乳動物的淋巴、腦、腎臟等組織中,分泌到胞外后可誘導(dǎo)炎癥反應(yīng)[14]。內(nèi)毒素、 TNF-α、IL-1等多種炎性因子均可上調(diào)HMGB1的表達水平,同時HMGB1也可刺激單核巨噬細胞分泌TNF-α、IL-1、IL-8等因子,惡性循環(huán),加劇病情發(fā)展[15]。
本研究結(jié)果,說明HMGB1與膿毒癥休克患者病情惡化密切相關(guān)。PCT是由甲狀腺細胞產(chǎn)生的糖蛋白。生理狀態(tài)下,外周血PCT濃度低于0.1 μg·L-1,當機體遭受病菌侵襲時,血漿PCT含量顯著增加[16]。有研究[17]指出,膿毒癥發(fā)生初期即可檢測到血漿PCT水平上升,其含量在一定時間內(nèi)不受激素水平的影響,保持相對穩(wěn)定,具有良好的敏感性和特異性。本研究發(fā)現(xiàn),隨著APACHEⅡ評分的增加,膿毒癥休克患者外周血PCT水平呈增加趨勢,二者呈顯著正相關(guān),推測隨著膿毒癥休克患者疾病進一步惡化,PCT保持一定的合成速度,但機體清除速率降低,外周血PCT水平增加,PCT水平增加與膿毒癥休克患者病情進展具有相關(guān)性。考慮外周血HMGB1、PCT與APACHEⅡ評分的相關(guān)性,二者可作為膿毒癥患者危險分層的潛在指標,同時可在臨床診療中與APACHEⅡ評分聯(lián)合使用,作為膿毒癥患者疾病嚴重程度預(yù)估的工具。
本研究結(jié)果顯示,年齡、APACHEⅡ評分是膿毒癥休克的獨立危險因素。老年人常常伴隨心腦血管疾病、糖尿病等基礎(chǔ)疾病,其免疫系統(tǒng)對于膿毒癥所致的全身炎癥應(yīng)急能力低下,這也是膿毒癥病情惡化的重要原因。APACHEⅡ評分是膿毒癥、急性腎衰等危重癥疾病使用的評價系統(tǒng),其評分系統(tǒng)中包含的年齡、血壓、血氧飽和度、白細胞、電解質(zhì)及慢性疾病等因素均可對膿毒癥預(yù)后產(chǎn)生影響。本研究顯示膿毒癥休克患者入住時APACHEⅡ評分與病死率具有相關(guān)性。Alb對循環(huán)血容量、滲透壓的維持具有重要作用。膿毒癥休克患者因病情惡化,毛細血管滲透性增加,Alb可穿過血管壁進入組織間隙,肝臟合成能力的降低和胃腸道吸收功能的減弱進一步加重血漿Alb缺乏[18]。對于膿毒癥休克患者,臨床出現(xiàn)難以糾正的低蛋白血癥,預(yù)后往往較差。
多項研究表明,HMGB1水平與膿毒癥患者肺損傷、心肌損傷、腎臟損傷存在相關(guān)性[19-21]。楊靜[22]的研究指出,外周血HMGB1水平與膿毒癥患者腸道屏障相關(guān)指標密切相關(guān)。因此,推測可能在膿毒癥后期患者并發(fā)休克時多個臟器功能存在不同程度的損傷,組織損傷造成HMGB1釋放增加,外周血HMGB1水平上升,患者預(yù)后不良風(fēng)險較大。Pearson相關(guān)系數(shù)分析結(jié)果顯示,外周血HMGB1水平與APACHEⅡ評分呈正相關(guān),與Alb呈負相關(guān),提示外周血HMGB1水平對膿毒癥休克的預(yù)后的預(yù)測作用可能與APACHEⅡ評分、Alb的變化有關(guān)。分析原因可能如下:膿毒癥休克患者隨著疾病進展,APACHEⅡ評分隨之升高,機體免疫系統(tǒng)對抗感染和組織修復(fù)過程中消耗大量Alb,血清Alb水平降低;Alb水平的降低和病情的惡化進一步加重炎癥反應(yīng)和組織損傷,外周血HMGB1水平增加。劉曉[23]通過108例嚴重膿毒癥及膿毒癥休克患者的對比分析研究發(fā)現(xiàn),PCT是影響膿毒癥休克患者死亡率的獨立危險因素。尹燕燕[24]采用受試者工作特征曲線分析膿毒癥休克患者外周血PCT水平對預(yù)后的預(yù)測效能,結(jié)果顯示,曲線下面積為0.961,靈敏度為90.40%,特異度為91.62%,48 h PCT變化水平是預(yù)測膿毒癥休克患者死亡的有效監(jiān)測指標。本研究結(jié)果顯示,PCT是是膿毒癥休克患者預(yù)后不良的獨立危險因素,與既往研究結(jié)果一致。進一步分析發(fā)現(xiàn)膿毒癥休克患者外周血PCT與APACHEⅡ評分、Alb存在明顯相關(guān),推測PCT對膿毒癥休克預(yù)后的預(yù)測作用可能與APACHEⅡ評分、Alb水平有關(guān)。本研究也存在一定的局限性,如研究結(jié)果僅適用于細菌性膿毒癥患者。既往的研究指出,膿毒癥患者確診后24 h內(nèi)外周血HMGB1呈波動狀態(tài),樣本采集時間點的不同可導(dǎo)致HMGB1水平差異。本研究中72例膿毒癥患者外周血采集時間隨機,因此可能對結(jié)果造成一定影響。
4 結(jié)論
膿毒癥休克患者隨著疾病進展外周血HMGB1、PCT水平增加,HMGB1、PCT水平與疾病嚴重程度密切相關(guān)。高齡、低APACHEⅡ評分、低蛋白血癥、高水平HMGB1及PCT是膿毒癥休克患者病死的獨立危險因素。

