國際標準化比值不同分層的慢加急性肝衰竭患者行人工肝治療的預后及不良反應觀察
曾雨雨, 甘達凱, 謝能文, 萬 嬌, 熊墨龍
南昌市第九醫院 重癥肝病科, 南昌 330002
慢加急性肝衰竭(ACLF)是在慢性肝病基礎上,由各種誘因引起急性黃疸加深、凝血功能障礙為主要表現的綜合征。據統計,我國慢性HBV攜帶者約7000萬例,其中活動性乙型肝炎患者2000萬~3000萬例[1],HBV感染在ACLF發病中占主導地位;而在西方發達國家,酒精中毒是ACLF最常見的病因[2]。ACLF的治療主要包括內科綜合治療、人工肝支持治療以及肝移植[3]。通過人工肝支持治療,ACLF的病死率可降低16%[4]。
本研究基于國際標準化比值(INR)不同分層對人工肝治療的ACLF患者的臨床資料和血液生化指標進行回顧性分析,以期幫助早期及時評估患者的預后、優化治療方案,把握人工肝治療時機和頻率,識別出真正需要行肝移植的患者,提高患者的生存率,降低不必要的醫療費用。
1 資料與方法
1.1 研究對象 選取2010年1月—2020年5月本院收治的行人工肝治療的ACLF患者,根據INR水平將其分為6組:A組,INR<1.5;B組,1.5≤INR<1.9;C組,1.9≤INR<2.6;D組,2.6≤INR<3.2;E組,3.2≤INR<4.2;F組,INR≥4.2。納入標準:符合我國《肝衰竭診治指南(2018年版)》[5]中ACLF診斷的患者。排除標準:(1)合并嚴重心腦血管系統疾病;(2)PLT計數<5×109/mL;(3)患有腎臟疾病或需要腎臟替代治療;(4)活動性出血。
1.2 研究方法
1.2.1 資料收集 通過查找患者的病歷資料,收集臨床指標如病因、年齡、性別,實驗室指標如ALT、TBil、SCr、INR、PTA,根據MELD評分公式計算:MELD分值=3.8×ln[膽紅素(mg/dL)]+11.2×ln(INR)+9.6×ln[血清肌酐(SCr)(mg/dL)]+6.4×(病因:膽汁性或酒精性0,其他1)[6]。上述指標均為患者行第1次人工肝治療術前的臨床狀況和實驗室指標。
1.2.2 治療 所有患者均絕對臥床休息,使用護肝、退黃、降酶藥物,維持電解質或酸堿平衡,預防和治療并發癥等支持治療。對于HBV復制的患者,口服抗病毒藥物包括拉米夫定、恩替卡韋或替諾福韋等核苷類似物。在內科標準治療的基礎上,納入患者均進行了人工肝治療,人工肝治療模式為血漿置換聯合血漿吸附。

2 結果
2.1 一般資料 共納入行人工肝治療的ACLF患者515例,其中男457例(88.74%),女58例(11.26%),年齡18~83歲,平均45(36~53)歲。6組患者一般資料比較,年齡、性別、SCr、TBil差異均無統計學意義(P值均>0.05)(表1)。
2.2 6組ACLF患者90 d預后的比較 INR不同分層ACLF患者90 d病死率比較差異有統計學意義(P<0.001),其中A、B、C 3組間病死率差異無統計學意義(P>0.05);D、E、F組與A、B、C組病死率比較,差異均有統計學意義(P值均<0.05);D組與E組患者病死率差異無統計學意義(P>0.05);D組與F組病死率差異有統計學意義(P<0.05);E組與F組病死率差異無統計學意義(P>0.05)(表2)。

表1 INR不同分層ACLF患者的一般資料比較

表2 INR不同分層ACLF患者90 d預后情況比較
2.3 6組ACLF患者人工肝術中不良反應的比較 ACLF患者人工肝術中最常見的不良反應為血漿過敏,發生率19.81%(102/515),較少見的不良反應為凝血,發生率0.39%(2/515),其余不良反應為低血壓(10.49%,54/515)、低鈣血癥(8.54%,44/515)、畏寒/寒戰(1.36%,7/515)以及出血(0.97%,5/515)。6組ACLF患者人工肝術中不良反應的發生率比較,差異無統計學意義(χ2=8.956,P=0.111)(表3)。
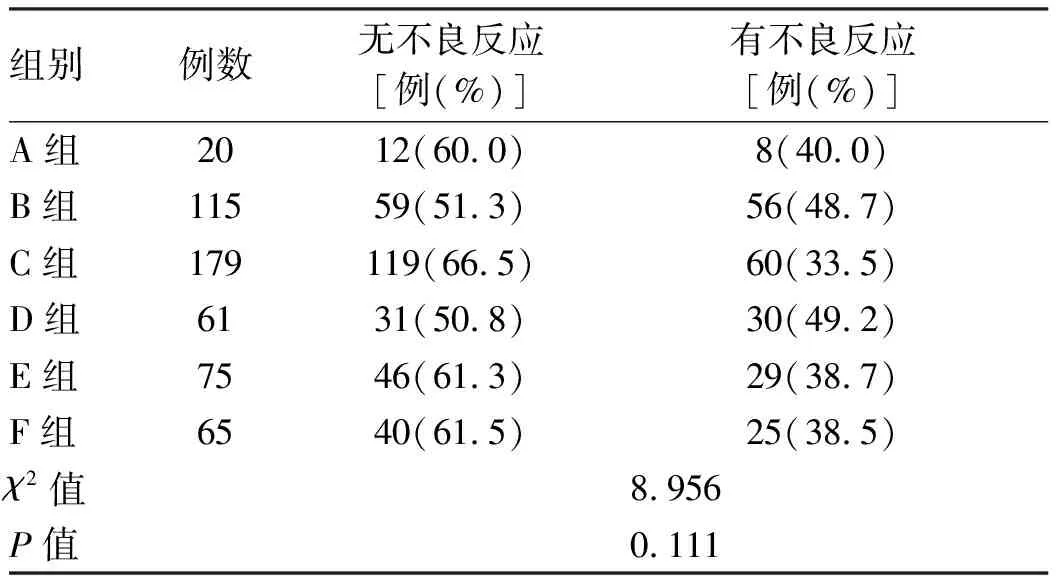
表3 INR不同分層ACLF患者人工肝術中不良反應比較
2.4 INR及MELD評分對ACLF患者人工肝治療預后的評估價值 INR預測人工肝治療ACLF患者預后的最佳截斷值為2.475,AUC為0.786(95%CI:0.746~0.825,P<0.001),敏感度、特異度分別為66.7%、79.8%;MELD評分預測人工肝治療ACLF患者預后的最佳截斷值為25.110,AUC為0.804(95%CI:0.767~0.842,P<0.001),敏感度、特異度分別為77.2%、71.4%(圖1)。
3 討論
PT的長短反映了血漿中凝血酶原及凝血因子Ⅰ、Ⅱ、Ⅴ、Ⅶ、Ⅹ水平,是外源性凝血系統較為敏感和常用的指標。由于許多不同的試劑和儀器均可用以測量PT,故建立了INR,計算公式為INR=[患者PT/對照PT]ISI,其中對照PT是由20例或以上健康受試者的PT幾何平均值衍生而來,ISI是國際敏感性指數,其考慮了PT檢測試劑和使用的特定儀器[7]。肝臟具有合成、代謝、解毒和生物轉化功能,在維持人體正常凝血功能中具有重要作用。肝臟受損時,會導致凝血因子合成減少或其活性降低,進而伴隨凝血機制和纖溶功能異常,表現為多種凝血功能障礙,INR也會相應地延長。

圖1 INR和MELD評分預測人工肝治療ACLF患者預后的ROC曲線
ACLF的發病機制尚不明確,近年來大量研究證據表明全身炎癥反應是驅動肝病進展的重要因素。Moreau等[8]研究顯示,ACLF患者體內白細胞和急性反應時相蛋白水平更高;Clària等[9]研究表明,ACLF患者比非ACLF患者有著更高的炎癥相關細胞因子和全身氧化應激標志物;Rueschenbaum等[10]研究顯示,肝硬化患者其CD4+T淋巴細胞和CD8+T淋巴細胞較正常人表達出更高水平的促炎細胞因子,在肝硬化進展為失代償性肝硬化或ACLF期間,全身炎癥逐漸增加至足以引起器官衰竭和最終死亡的程度。ACLF病情進展迅速,病死率極高,全球ACLF患者28 d總體病死率為45%(95%CI:41%~48%),90 d總體病死率為58%(95%CI:55%~61%)[11]。ACLF的預后與疾病分期密切相關。Yadav等[12]在一項納入218例ACLF患者的回顧性研究中發現,未接受肝移植的早、中、晚期ACLF患者90 d病死率分別為28.5%、77.7%、94.1%。人工肝支持系統,簡稱人工肝,是暫時替代肝臟部分功能的體外支持系統,其治療機制是基于肝細胞的強大再生能力,通過體外的機械、理化和生物裝置,清除各種有害物質,補充必需物質,改善內環境[13],為肝細胞再生或肝功能恢復創造條件,或作為肝移植前的橋接。研究[14-15]表明,人工肝治療能清除過高的細胞因子和黏附分子,調節細胞因子和黏附分子水平,使其盡可能達到平衡,但在病程晚期階段,人工肝支持系統的效用可能會呈指數下降。
關于ACLF的預后已有多種預測模型,如Wiesner等[16]納入6651例慢性肝病患者,建立了MELD評分,該評分系統能較好地評估終末期慢性肝病患者90 d病死率,并為能否行肝移植提供參考,但未考慮并發癥對預后的影響。本研究中MELD評分預測ACLF患者90 d預后的AUC為0.804,與Hernaez等[17]的研究結果相似。Jalan等[18]納入歐洲1349例肝硬化患者建立了CLIF C-ACLF評分系統,該評分系統可用于分層評估ACLF患者的病死率,預測準確性高,但該評分系統僅針對西方人群,病因主要為酒精性肝炎或丙型肝炎。Du等[19]回顧性納入601例乙型肝炎相關ACLF患者,建立了一種用于預測行人工肝治療的ACLF患者90 d病死率的新型預后評分系統,其預測乙型肝炎相關ACLF患者90 d預后的AUC為0.818,但該預后評分系統是否適用于伴有其他誘發因素的ACLF患者尚不清楚。目前尚無較成熟的預后指標可較準確地用于預測ACLF的進展。上述預后模型包含多項指標,存在計算繁瑣、耗時費力等缺點,不便于臨床應用,且當前針對ACLF患者行人工肝的預后分析相關研究較少。
本研究通過ROC曲線評估INR及MELD評分對ACLF患者行人工肝術后90 d預后的預測價值,發現INR及MELD評分均有較好的預測價值,可以篩選出行人工肝治療的優勢患者。基于INR不同分層,比較不同INR水平ACLF患者行人工肝術后90 d病死率的差異性,發現INR<2.6的ACLF患者行人工肝獲益較大,其90 d總體病死率為33.4%;而INR≥3.2的患者90 d病死率極高,超過82.7%,故不推薦INR≥3.2的ACLF患者行人工肝。臨床醫生應充分意識到病情的嚴重性,盡早建議有條件的患者行肝移植,以免延誤病情。
Ma等[20]研究描述了一種人工肝相關的血管迷走神經性反應,其常見癥狀包括面色蒼白、虛弱、頭暈、出汗、惡心、顫抖、嘔吐等,發生率為2.82%。本研究結果顯示,人工肝術中不良反應主要包括血漿過敏、低血壓、低鈣血癥、畏寒/寒戰、出血、凝血等;不良反應的總體發生率為41.55%(214/515),其中最常見的不良反應為血漿過敏(19.81%);不同INR分層的ACLF患者其不良反應發生率差異無統計學意義,提示人工肝術中不良反應的發生與INR水平無顯著相關性,進一步表明人工肝治療是比較安全的,且術中不良反應的發生主要與個人體質有關,而與疾病的嚴重程度無顯著相關性。
倫理學聲明:本研究方案于2021年5月25日經由南昌市第九醫院倫理委員會審批,批號:[2021]倫簡審字(28)號。
利益沖突聲明:本研究不存在研究者、倫理委員會成員、受試者監護人以及與公開研究成果有關的利益沖突。
作者貢獻聲明:曾雨雨、謝能文、萬嬌參與研究數據的獲取、分析、解釋過程和起草文章;熊墨龍、甘達凱對研究的思路或設計有關鍵貢獻,參與修改文章關鍵內容。

