關節鏡下骨折內固定術治療脛骨上端骨折的療效影響因素研究
顏華儒 費國策 王延軍 姚永鋒 馬民亮 劉剛 張永寧
(1.西安大興醫院骨科,陜西 西安 710016;2.陜西省核工二一五醫院骨外科,陜西 咸陽 712000)
關于脛骨上端骨折的治療,臨床主張采取手術干預[1],以更好地恢復骨結構,解決其他受損病灶問題,避免患者遠期預后出現關節不穩、畸形等問題,影響患者未來生活質量。關節鏡下骨折內固定術技術成熟,成為脛骨上端骨折的有效治療術式[2],但關于該術療效的影響因素研究,臨床開展較少,這可能會影響術后隨訪、康復訓練、針對性護理等工作的開展。本次研究旨在識別影響脛骨上端骨折關節鏡下骨折內固定術療效的因素,為臨床掌握患者預后的評估指標提供參考。報告如下。
1 資料與方法
1.1一般資料 本次為回顧性研究,將于本單位確診脛骨上端骨折、接受關節鏡下骨折內固定術治療的80例患者病案資料提取,研究時間2015年01月至2021年12月(其中患者治療時間2015年01月至2017年12月,2018年01月至2021年12月為隨訪)。患者年齡22~79歲,平均(62.62±10.08)歲;致病原因:交通意外27例,平地或坡地跌倒21例,高處墜落14例、外力撞擊10例,其他8例;Meyers-McKeever-Zaricnyl分型:Ⅱ、Ⅲ、Ⅳ型依次為30、37、13例。(1)納入標準:1.經系統檢查確診脛骨上端骨折;2.符合手術指征并同意接受關節鏡內固定治療;3.接受4年隨訪,病案資料保存完整。(2)排除標準:1.下肢骨折;2.合并嚴重臟器疾病;3.認知障礙或精神類疾病;4.嚴重全身性感染;5.妊娠、哺乳期女性;6.開放性骨折;7.陳舊性骨折;8.隨訪期間再發脛骨骨折;9.參與手術前,已加入其他臨床研究,或退出上個研究時間不足30 d。
1.2方法 本次研究回顧80例符合研究條件的樣本預后情況。先通過不同條件(年齡、骨折分型、關節內有無軟組織損傷、脛骨側有無軟骨損傷、股骨側有無軟骨損傷)進行分組,研究上述條件變化下對Lysholm評分[3]、Rasmussen評分[4]、Ahlback分級[5]、Rasmussen放射學評分[6]的影響,從而評估可能的療效影響因素。隨后進行單因素分析與多因素分析,以Lysholm評分為因變量,年齡、骨折分型、關節內有無軟組織損傷、脛骨側有無軟骨損傷、股骨側有無軟骨損傷為自變量,進一步明確上述影響因素的客觀性,并進行最終的多因素分析。

2 結 果
2.1兩組觀察指標比較 不同年齡、關節內軟組織損傷、脛骨側軟骨損傷、股骨側軟骨損傷分組下,患者的各指標評分比較,差異有統計學意義(P<0.05);而骨折分型下,患者的各指標評分比較,差異無統計學意義(P>0.05)。見表1。

2.2單因素比較 兩組年齡比較,差異無統計學意義(P>0.05);兩組關節內有無軟組織損傷、脛骨側有無軟骨損傷、股骨側有無軟骨損傷情況比較,差異有統計學意義(P<0.05)。見表2。
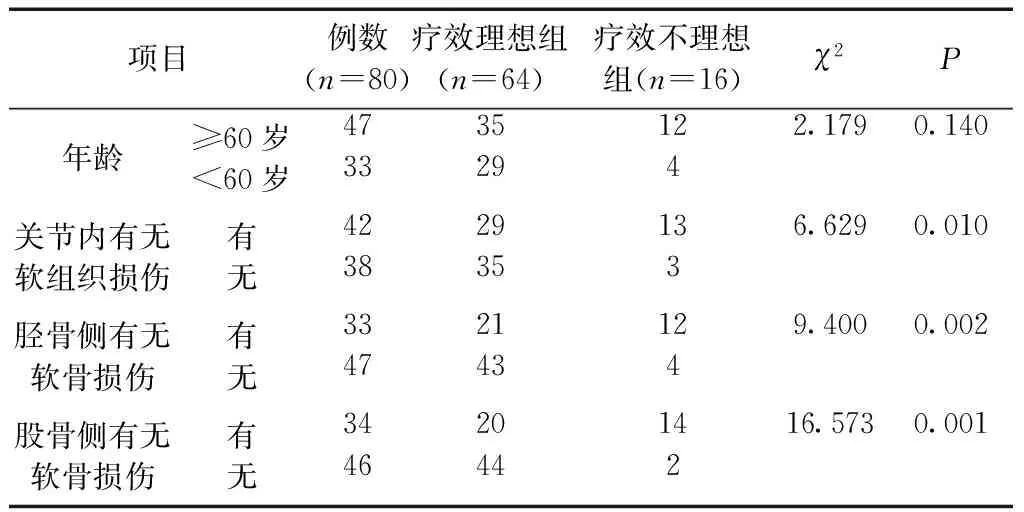
表2 單因素比較[n(%)]
2.3多因素分析 關節內有軟組織損傷、脛骨側有軟骨損傷、股骨側有軟骨損傷是脛骨上端骨折關節鏡下骨折內固定術療效的重要影響因素。見表3。
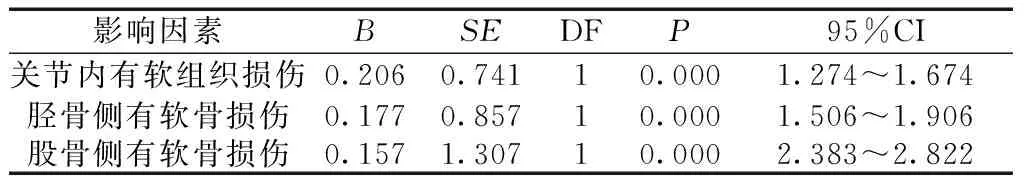
表3 多因素分析
3 討 論
脛骨上端骨折是十分常見的一類骨折類型[7];隨著我國老年人群基數的增大,加之中青年人群出行方式,及社會工業化進展,我國脛骨上端骨折整體發病率有所提升[8-10]。本次研究旨在探討影響脛骨上端骨折關節鏡下骨折內固定術療效的因素,證實關節內有軟組織損傷、脛骨側有軟骨損傷、股骨側有軟骨損傷是此類患者預后的重要影響因素。
究其原因,關節內有軟組織損傷,將導致患者術后骨性關節炎的風險增大,影響患者預后質量。而軟骨損傷問題會導致患者術后關節結構的整體性受到影響,不利患者關節功能的恢復,因此影響患者術后康復質量。當軟骨損傷、軟組織損傷問題一并發生后,患者預后類似于關節內軟骨退變,加重骨性關節炎的預后風險;針對此類患者,臨床要加大醫療關注,尤其要做好隨訪與復查工作,避免患者預后惡性進展。而本文中年齡未被納入影響因素范疇,或許與本次研究的樣本量納入過少有關。理論上老年人,尤其高齡患者軟骨更易發生退變,容易出現骨性關節炎預后問題,建議加強對此類人群的關注。
綜上,臨床要加強對關節內有軟組織損傷、脛骨側有軟骨損傷、股骨側有軟骨損傷患者的醫療資源傾斜,重視對此類患者的隨訪,爭取理想預后。

