妊娠合并地中海貧血孕婦HGB、SF的變化及對母嬰結局的影響
雷玉霞
(仙桃市婦幼保健院,湖北 仙桃 433000)
地中海貧血是一種遺傳性溶血性疾病。此病是由于紅細胞內的血紅蛋白(HGB)數量和質量的異常造成紅細胞壽命縮短的一種先天性貧血。中重度地中海貧血患者會出現肝大、脾大、溶血、黃疸等表現,其生活質量差,于己、于家庭、于社會均會造成較大的壓力[1]。國家衛健委對地中海貧血的防治作出了明確的三級預防要求。然而基因檢測并不是所有醫療單位都能做的項目,且檢測價格相對較高,大范圍檢測會造成醫療資源的浪費。文獻報道,僅用血常規中紅細胞平均體積(MCV)<82 fl 作為地中海貧血的單一篩查指標,敏感度偏低[2]。因此,如何選擇篩查項目,既能有效提高地中海貧血的篩查率,又能不浪費醫療資源,還能減輕病人的經濟負擔,是目前臨床上關注的焦點。HGB 和鐵蛋白(SF)是絕大多數醫療機構都能檢測的項目,且檢測費用較低,一般家庭都能承受。本文主要是探討妊娠合并地中海貧血孕婦HGB、SF 水平的變化及對母嬰結局的影響。
1 資料與方法
1.1 一般資料
本文的研究對象是我院2020 年1 月至2021 年1月期間收治的30 例妊娠合并地中海貧血孕婦及同期在我院進行定期產檢和分娩的30 例健康孕婦。將其中30 例妊娠合并地中海貧血孕婦作為觀察組,將其中30 例健康孕婦作為對照組。研究對象的納入標準是:觀察組孕婦的病情符合地中海貧血的診斷標準;臨床資料完整;認知功能正常,能配合本研究的開展;知曉本研究內容,并簽署了知情同意書。其排除標準是:存在其他妊娠期并發癥;臨床資料不全;同期參與其他臨床試驗。對照組孕婦的年齡為20 ~40 歲,平均年齡為(30.64±4.26)歲。觀察組孕婦的年齡為20 ~39 歲,平均年齡為(30.52±4.21)歲。兩組孕婦的一般資料相比,差異無統計學意義(P>0.05),可進行對照研究。
1.2 方法
分別于兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周采集其外周靜脈血,采用全自動電化學免疫發光分析系統及配套的試劑測定血液標本中SF的水平,采用全自動血細胞分析儀及配套的試劑測定血液標本中HGB 的水平,嚴格按照試劑的說明書進行各項檢測操作。對于確診的妊娠合并地中海貧血孕婦,需對其進行對癥治療。
1.3 觀察指標
比較兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB、SF 的水平。比較兩組孕婦的分娩方式(包括順產和剖宮產)、順產2 h 內的流血總量及剖宮產術中的流血總量。
1.4 統計學方法
用SPSS 21.0 軟件處理本研究中的數據,計量資料用±s表示,用t檢驗,計數資料用% 表示,用χ2 檢驗,P<0.05 表示差異有統計學意義。
2 結果
2.1 兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 水平的比較
觀 察 組 孕 婦 孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 的平均水平分別為(108.58±8.23)g/L、(101.22±7.48)g/L、(87.63±5.68)g/L,對照組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 的平均水平分別為(121.38±9.32)g/L、(114.22±8.14)g/L、(103.42±6.37)g/L。觀 察 組 孕 婦 孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 的水平均低于對照組孕婦,差異有統計學意義(P<0.05)。詳見表1。
表1 兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 水平的比較(g/L,± s)
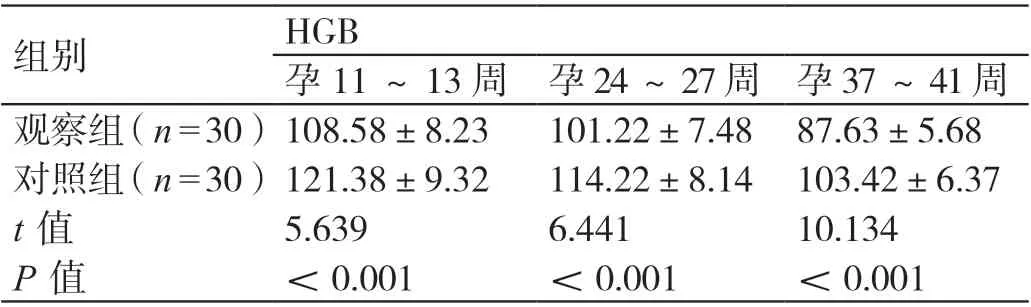
表1 兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 水平的比較(g/L,± s)
組別 HGB孕11 ~13 周 孕24 ~27 周 孕37 ~41 周觀察組(n=30)108.58±8.23 101.22±7.48 87.63±5.68對照組(n=30)121.38±9.32 114.22±8.14 103.42±6.37 t 值 5.639 6.441 10.134 P 值 <0.001 <0.001 <0.001
2.2 兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周SF 水平的比較
觀察組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周SF 的平均水平分別為(96.52±7.15)ng/mL、(45.53±8.12)ng/mL、(12.89±3.15)ng/mL, 對 照組 孕 婦 孕11 ~13 周、孕24 ~27 周、孕37 ~41周SF 的 平 均 水 平 分 別 為(77.65±6.72)ng/mL、(44.89±8.26)ng/mL、(13.06±3.25)ng/mL。 觀 察組孕婦孕11 ~13 周SF 的水平高于對照組孕婦,差異有統計學意義(P<0.05)。兩組孕婦孕24 ~27周、孕37 ~41 周SF 的水平相比,差異無統計學意義(P>0.05)。詳見表2。
表2 兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周SF 水平的比較(ng/mL,± s)
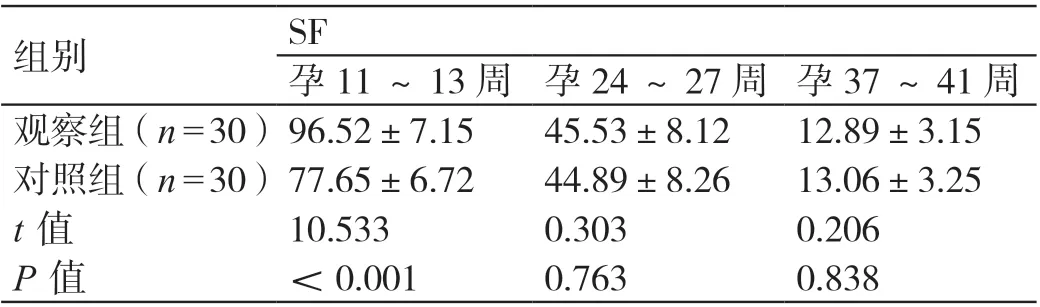
表2 兩組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周SF 水平的比較(ng/mL,± s)
組別 SF孕11 ~13 周 孕24 ~27 周 孕37 ~41 周觀察組(n=30)96.52±7.15 45.53±8.12 12.89±3.15對照組(n=30)77.65±6.72 44.89±8.26 13.06±3.25 t 值 10.533 0.303 0.206 P 值 <0.001 0.763 0.838
2.3 兩組孕婦分娩方式的比較
觀察組孕婦的順產率為83.3%(25/30)、剖宮產率為16.7%(5/30);對照組孕婦的順產率為80.0%(24/30)、剖宮產率為20.0%(6/30)。兩組孕婦的順產率、剖宮產率相比,差異無統計學意義(P>0.05)。詳見表3。
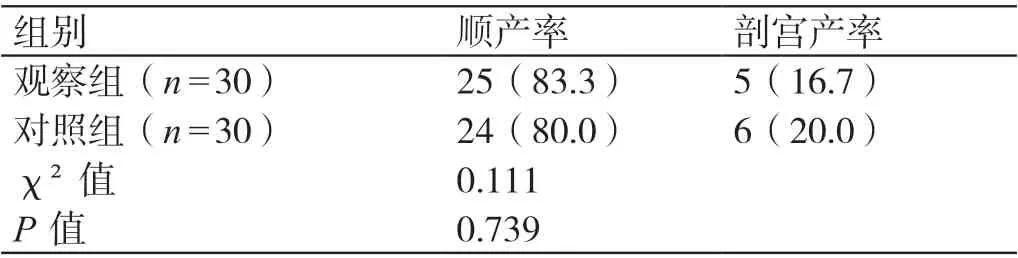
表3 兩組孕婦分娩方式的比較[例(%)]
2.4 兩組孕婦順產2h 內流血總量及剖宮產術中流血總量的比較
觀察組孕婦順產2 h 內流血總量、剖宮產術中流血總量的均值分別為(315.62±15.84)mL、(373.66±16.82)mL, 對 照 組 孕 婦 順 產2 h 內流血總量、剖宮產術中流血總量的均值分別為(236.80±12.48)mL、(274.48±15.34)mL。觀察組孕婦順產2 h 內的流血總量和剖宮產術中的流血總量均高于對照組孕婦,差異有統計學意義(P<0.05)。
3 討論
地中海貧血也叫海洋性貧血,是因調節血紅蛋白的基因突變,導致珠蛋白鏈形成障礙而引起的一組遺傳性血液疾病[3-4]。此病因最早在地中海地區被發現,因此被稱為地中海貧血。地中海貧血的常見類型有α 地中海貧血(即α 珠蛋白生成障礙性貧血)和β 地中海貧血(即β 珠蛋白生成障礙性貧血)。中國人中已發現幾十種α 地中海貧血及β 地中海貧血基因。調查統計,我國每年有多達幾十萬攜帶有地中海貧血基因的新生兒出生。地中海貧血已成為導致我國新生兒貧血的一個很重要的原因[5-6]。α 地中海貧血是由α 珠蛋白基因缺失所致,少數由基因突變所致,β 地中海貧血則多是由基因突變所致[7-8]。一般來說,如果父母雙方中只有一方有α 珠蛋白基因缺失或基因突變,則其后代患地中海貧血后癥狀會相對輕一些;若父母雙方都是地中海貧血基因的攜帶者,則其后代出現地中海貧血純合子的幾率就比較大。地中海貧血雜合子患兒的臨床癥狀多不明顯,重者(多為地中海貧血純合子患兒)可出現多種并發癥,甚至需要靠輸血來維持生命,其預后差,少數地中海貧血純合子患兒因缺乏有效的治療甚至會在嬰兒期夭折[9-10]。地中海貧血的基因型具有種族特異性和地區差異性[11]。因此,通過有效的指標來診斷地中海貧血是十分重要的。研究指出,妊娠合并地中海貧血孕婦為了滿足胎兒生長發育的需要,其機體的血容量會顯著升高,導致其血漿含量升高的幅度超過紅細胞增加的幅度,使其血液處于稀釋狀態,致使其血液中紅細胞的數量和HGB的水平降低[12-13]。此外,孕婦自孕24 周起對鐵的需求量明顯增加,若鐵攝入不足,也易導致其發生貧血或加重其貧血癥狀。因此,監測妊娠合并地中海貧血孕婦HGB、SF 的水平,了解其血液稀釋的程度及鐵蛋白的儲存水平,具有重要的意義。
本研究的結果顯示,觀察組孕婦孕11 ~13 周、孕24 ~27 周、孕37 ~41 周HGB 的水平均低于對照組孕婦,差異有統計學意義(P<0.05)。觀察組孕婦孕11 ~13 周SF 的水平高于對照組孕婦,差異有統計學意義(P<0.05)。兩組孕婦孕24 ~27 周、孕37 ~41 周SF 的水平相比,差異無統計學意義(P>0.05)。兩組孕婦的順產率、剖宮產率相比,差異無統計學意義(P>0.05)。觀察組孕婦順產2 h 內的流血總量和剖宮產術中的流血總量均高于對照組孕婦,差異有統計學意義(P<0.05)。可見,妊娠合并地中海貧血孕婦HGB、SF 水平的變化明顯,可通過檢測這兩項指標對妊娠合并地中海貧血進行診斷。妊娠合并地中海貧血孕婦HGB、SF 水平的變化不會對其分娩方式造成影響,但會導致其分娩(包括順產和剖宮產)過程中的出血量增多。臨床上可根據妊娠合并地中海貧血孕婦的具體情況,給予其對癥治療(包括補充葉酸、輸血等),以改善母嬰結局。

