孕早期成纖維生長因子19亞族對妊娠期糖尿病的預測價值
高 菲,盧 宇,董書琴,楊 柳,吳邵花,韋 靜
1.大連醫科大學研究生院,大連 116000;2.江蘇省泰州市人民醫院內分泌科,泰州 225300;3.江蘇省泰州市人民醫院產科,泰州 225300
全球妊娠期糖尿病(gestational diabetes mellitus,GDM)發病率逐年上升,中國的GDM 發病率高達14.8%,高于世界平均水平[1]。GDM可顯著增加孕婦的不良妊娠結局及母胎并發癥[2]。目前臨床上多通過孕中期行口服葡萄糖耐量試驗(oral glucose tolerance test,OGTT)來診斷GDM,診斷時間偏晚,因此尋找可早期預測GDM 的方法尤為重要。成纖維細胞生長因子(fibroblast growth factor,FGF)19 亞家族包括FGF19、FGF21 和FGF23,是一類新型的內分泌激素,能分泌至血液循環中,以內分泌的形式調節代謝,具有維持全身穩態、調節膽汁酸平衡、維持磷酸鹽/維生素D穩態、參與葡萄糖和脂質代謝等作用[3],同時與糖尿病、肥胖等代謝性疾病密切相關[4]。因此,FGF19 亞族可能成為GDM 的新型生物標志物。本研究通過探索孕早期血清FGF19 亞族與GDM 發生風險的關系,探討FGF19亞族在早期預測GDM中的價值。
1 對象與方法
1.1 研究對象
選擇2019年10月—2020年10月在泰州市人民醫院產科門診行產前檢查的孕婦。納入標準:單胎妊娠;孕8~12 周;年齡20~40 歲。排除標準:有糖耐量異常或糖尿病病史;有多囊卵巢綜合征等內分泌疾病病史;有高血壓病史;伴有妊娠子癇或感染性疾病;半年內使用糖皮質激素或其他影響血糖的藥物。
1.2 臨床資料收集及指標檢測
收集孕早期(8~12 周)產檢孕婦的身高、體質量、收縮壓(systolic blood pressure,SBP)、舒張壓(diastolic blood pressure,DBP)、空腹血糖(fasting plasma glucose,FPG)、空腹胰島素(fasting insulin,FIns)、總膽固醇(total cholesterol,TC)、三酰甘油(triacylglycerol,TAG)、高密度脂蛋白膽固醇(highdensity lipoprotein cholesterol,HDL-C)和低密度脂蛋白膽固醇(low-density lipoprotein cholesterol,LDL-C)、糖化血紅蛋白(hemoglobin A1c,HbA1c)等指標資料。同時計算體質量指數(body mass index, BMI)、 穩 態 模 型 胰 島 素 抵 抗 指 數(homeostasis model assessment-insulin resistance,HOMA-IR)、β 細胞胰島素分泌指數(HOMA-β)。留取空腹血清標本500 μL,-80 ℃冰箱保存待檢。收集孕中期(24~28 周)時75 g OGTT 試驗的結果。采用高壓液相色譜法檢測HbA1c。采用化學發光法檢測胰島素水平。采用酶聯免疫吸附法(上海臻科生物有限公司)檢測血清FGF19、FGF21、FGF23 水平,按照說明書操作,測定450 nm 處的吸光度值,繪制標準曲線,根據標準曲線計算出每個血清標本的濃度。
1.3 GDM診斷
FPG≥5.1 mmol/L,或糖負荷后1 h血糖(1hPG)≥10.0 mmol/L,或 糖 負 荷 后2 h 血 糖(2hPG) ≥8.5 mmol/L診斷為GDM[5]。
1.4 統計學分析
數據分析采用SPSS 23.0 統計學軟件。分別采用x±s和M(Q1,Q3)表示正態和非正態分布的定量資料,使用Mann-WhitneyU檢驗或t檢驗進行2 組間比較。采用Pearson 相關分析FGF19 亞族與FPG 的相關性。采用Logistic 回歸分析孕早期GDM 的影響因素。以GDM 為狀態變量,采用R 軟件OptimalCutpoints包繪制受試者操作特征(receiver operator characteristic,ROC)曲線,分析各影響因素預測GDM 的效能。P<0.05表示差異有統計學意義。
2 結果
2.1 孕早期2組臨床指標比較
共納入198 例孕早期婦女,觀察過程中發生流產5 例,失訪13 例,最終有180 例研究對象在孕中期完成OGTT 試驗,其中GDM 組27 例,糖耐量正常(normal glucose tolerance,NGT)組153 例。GDM 發生率為15.0%(27/180)。2 組間年齡以及BMI、SBP、DBP、HbA1c、TC、TAG、HDL-C、LDL-C、HOMA-β水平比較,差異均無統計學意義(均P>0.05)。與NGT 組 相 比,GDM 組FGF21、FPG、FIns 水 平 和HOMA-IR 均明顯升高,FGF19 和FGF23 水平均明顯降低(均P<0.05),見表1。
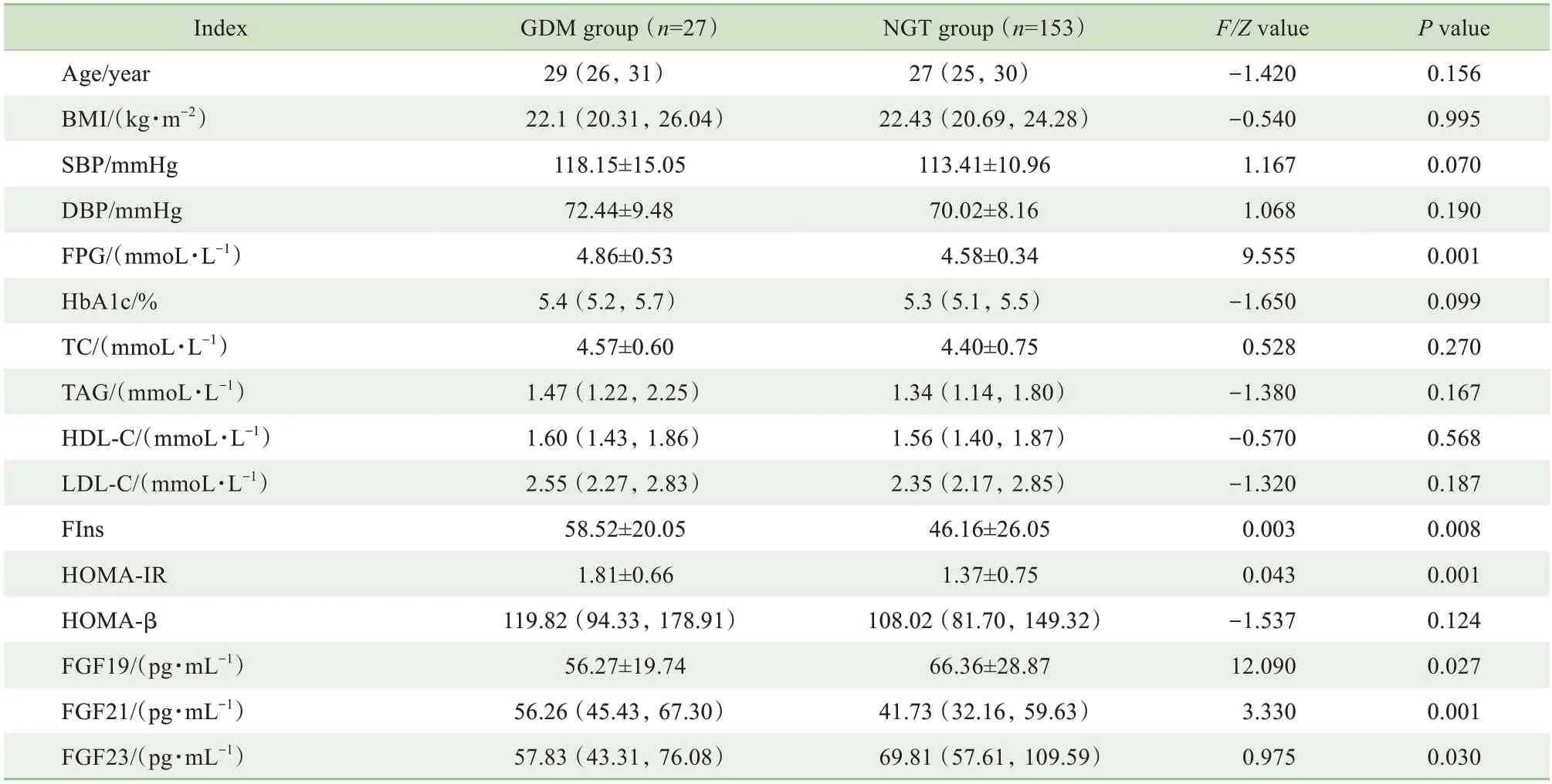
表1 孕早期各組的臨床指標比較Tab1 General characteristics of early pregnancy in each group
2.2 孕早期FGF19亞族與FPG的相關性分析
Pearson 相關性分析發現,孕早期FGP 與FGF19水平呈負相關(r=-0.283,P<0.01),與LogFGF21 水平呈正相關(r=0.160,P<0.05),而與LogFGF23 水平無明顯相關性(r=-0.037,P>0.05),校正相關因素后結果仍一致,見表2。
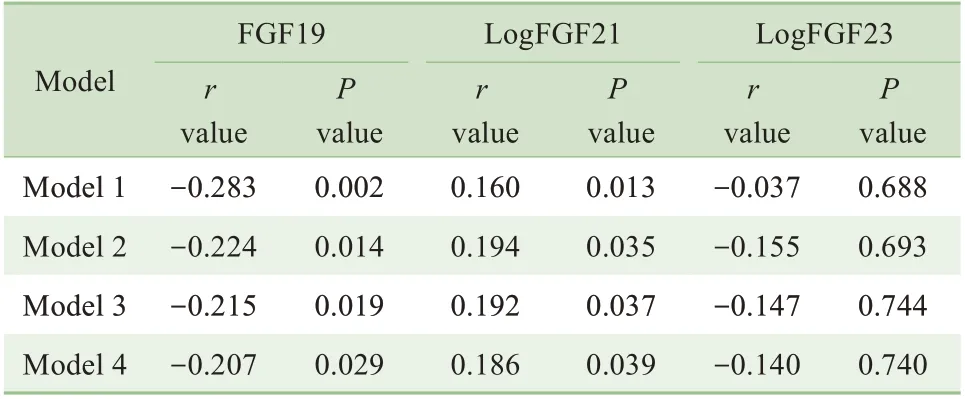
表2 FGF19亞族與FPG的相關性分析Tab 2 Pearson linear analysis for FGF19,FGF21,FGF23 and FPG
2.3 Logistic回歸分析孕早期GDM的影響因素
單因素Logistic 回歸分析顯示,FGF19、FGF21、FGF23 和FPG 均 是GDM 的 影 響 因 素(OR=0.958,1.201,0.970,2.124,均P<0.05),見表3。進一步行多因素Logistic 回歸分析,結果顯示FGF21 和FPG 是GDM 的危險因素(OR=1.196,P=0.000;OR=2.280,P=0.010)。經年齡、BMI、血壓、血脂校正后,孕早期FGF21 和FPG 仍是GDM 的危險因素[adjusted odd ratio(aOR)=1.187,P=0.000;aOR=2.033,P=0.003]。與孕早期FGF21<28.91 pg/mL 的孕婦相比,FGF21≥42.00 pg/mL 的孕婦發生GDM 的風險約升高20 倍(aOR=20.018,P=0.000)。 而 與 孕 早 期FPG<4.42 mmol/L 的孕婦相比,FPG≥4.88 mmol/L 的孕婦發生GDM 的 風 險 約 升 高3 倍(aOR=3.033,P=0.029),見表4。
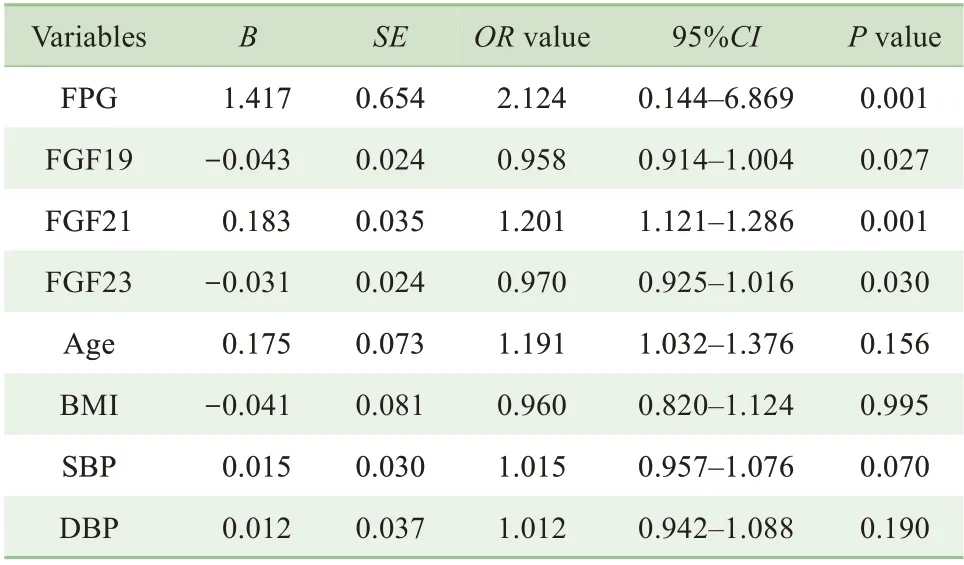
表3 以GDM為因變量的單因素回歸分析Tab 3 Single factor regression analysis with GDM as the dependent variable
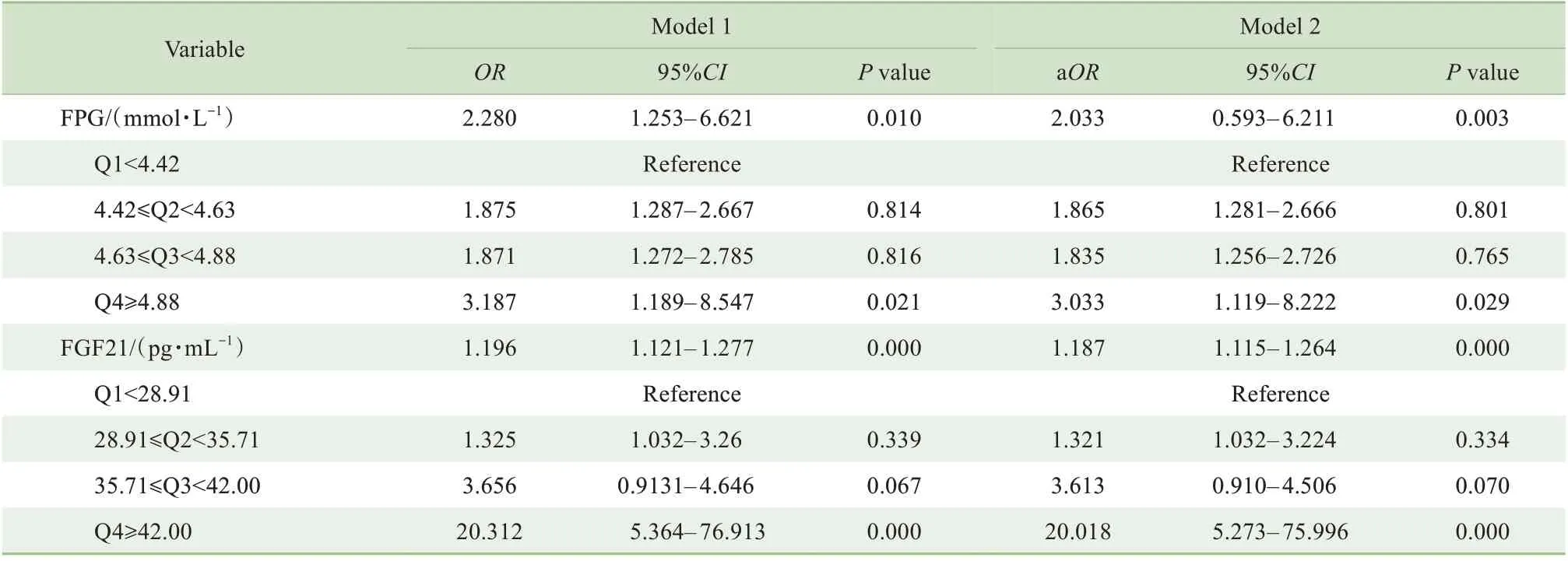
表4 FPG、FGF21或二者聯合與孕早期GDM發生風險的關系Tab 4 Association of FPG、FGF21 and their combination in early pregnancy with GDM risk
2.4 孕早期FGF21、FPG 及二者聯合預測GDM的ROC曲線
孕 早 期FGF21 和FPG 預 測GDM 的ROC 曲 線 分析結果顯示:ROC 曲線下面積(area under the curve,AUC) 分別為0.707 和0.646,最佳切點值分別為37.41 pg/mL 和4.84 mmol/L。單項檢測時FPG 的敏感度較高(78.7%),特異度較差(47.4%);而FGF21單項檢測的特異度較好(85.2%),敏感度較差(42.6%)。當FGF21 和FPG 二者聯合檢測時,AUC最高(0.847),敏感度和特異度均較高(77.2%和89.5%),表明孕早期FGF21 和FPG 聯合預測GDM 的效能最大,見圖1。

圖1 孕早期FGF21、FPG及二者聯合預測GDM的ROC曲線Fig 1 ROC curve of FGF21,FPG and their combination detection in the prediction of GDM
3 討論
GDM 是最常見的妊娠期并發癥之一,可顯著增加先兆子癇、羊水過多、巨大兒及新生兒低血糖等母嬰并發癥的風險[6]。此外,GDM 婦女后期罹患2 型糖尿病(type 2 diabetes mellitus,T2DM) 風險更高[1]。目前的指南大多建議在妊娠24~28 周行OGTT來診斷GDM;但既往研究[7]發現妊娠早期診斷的GDM 婦女有更高的母嬰并發癥發生率。因此,早期發現及預測GDM 對改善妊娠結局、減少母嬰并發癥、降低T2DM發生風險具有重要意義。
FGF19 亞家族一類代謝調節因子,包括FGF19、FGF21和FGF23,可通過激活特有的成纖維生長因子受體(fibroblast growth factor receptor,FGFR),并與klotho 蛋白形成共受體進入血液,進而發揮激素樣的代謝調節作用,因此也被稱為內分泌FGF 家族[4]。FGF19亞族具有調節糖脂代謝、維持膽汁酸平衡、磷酸鹽穩態等作用。本研究以前瞻性隊列的方式探索孕早期孕婦循環中FGF19 亞族對GDM 的預測價值。結果表明,孕早期時GDM 孕婦已經出現FGF21 水平上升,FGF19和FGF23水平下降,同時伴有胰島素抵抗增加和FPG 水平升高。相關性分析發現,在孕早期,FGF21 水 平 與FPG 呈 正 相 關,FGF19 水 平 與FPG 呈負相關,提示FGF19 亞族與妊娠期葡萄糖代謝密切相關。進一步行Logistic回歸及ROC 曲線分析,結果表明孕早期FGF21 和FPG 是GDM 的危險因素,且二者聯合預測GDM的效能較大。
FGF21 是一種重要的調節糖脂代謝的內分泌因子,也是FGF19 亞族中與葡萄糖代謝關系最為密切的因子。FGF21可以提高胰島素敏感性,促進胰島細胞分泌和增殖,降低肥胖或T2DM 患者的血糖及血脂,且不易出現低血糖[8-9]。在1 型糖尿病小鼠動物模型中,FGF21的高表達可通過調控肝臟糖代謝相關的酶及信號通路改善肝臟的胰島素敏感性,抑制肝臟葡萄糖輸出,從而改善糖代謝[10]。但是,在GDM孕婦中,由于白色脂肪細胞的FGF 受體1 和β-klotho 受體表達減少,FGF21 無法與其正常結合形成共受體,導致循環中FGF21 水平代償性升高,即“FGF21 抵抗”,進而引起其下游信號ERK1/2蛋白磷酸化、脂聯素和葡萄糖轉運蛋白1 表達下調,最終造成血糖水平的 升 高[11]。BONAKDARAN 等[12]發 現,孕 中 期GDM 組的FGF21 水平顯著高于正常對照組。一項巢式病例對照研究[13]也發現,在妊娠14~21 周,GDM組血清FGF21水平明顯高于正常妊娠組,且高FGF21水平的孕婦發生GDM 的風險明顯升高(aOR=2.478,P<0.05)。以上研究表明GDM 患者在孕中期FGF21水平顯著升高,且升高的FGF21 可增加發生GDM 的風險。本研究進一步探索孕早期FGF21 水平與GDM的關系,結果發現孕早期GDM 患者FGF21 水平已明顯高于正常孕婦,且與FGP 水平呈正相關(r=0.160,P<0.05),與既往孕中期相關研究[14]結果一致。而且,升高的FGF21 可導致GDM 發生風險的增加(OR=1.196,P=0.000),提示在孕早期GDM 孕婦體內即開始出現FGF21 抵抗,并引起血糖升高,促進GDM的發生。
FGF19 是由回腸腸細胞表達的一種內分泌激素,其經典生理作用是調節膽汁酸代謝[15]。研究[16]發現,FGF19 可與成纖維生長因子受體4-β-klotho 結合激活胰島素非依賴途徑,進而調節全身糖脂穩態。在動物模型研究中,FGF19 的高表達可降低高脂飲食誘導下小鼠的體質量,同時也能改善胰島素抵抗及與肥胖相關的血脂代謝紊亂[17]。WANG等[18]發現孕中期GDM 患者的循環FGF19 水平低于健康孕婦,是胰島素抵抗的獨立危險因素,且與HOMA-IR 呈負相關。本研究在孕早期的人群中發現,GDM 患者血清FGF19 水平明顯低于NGT 孕婦,且 與FGP 呈 負 相 關(r=-0.283,P<0.01),提 示FGF19 在孕早期已參與GDM 的發生過程,與孕中期趨勢一致。
FGF23主要由骨細胞產生,主要作用是調控磷酸鹽和維生素D 代謝,但研究[19]發現其在糖脂代謝中也發揮重要作用。動物研究表明胰島素可通過PI3K/PKB/Akt/FOXO1 通 路 下 調FGF23 的 表 達[20]。MOSAVAT 等[21]研 究 發 現 在 孕 中 期(24~28 周)GDM 組血清FGF23 水平明顯降低,且FGF23 水平與胰島素呈負相關,FGF23 水平的降低伴隨著GDM 風險 的 增 加(aOR=0.70,P<0.05),表 明FGF23 是GDM 的保護因素。本研究在孕早期探索血清FGF23與GDM 的關系,發現孕早期GDM 孕婦血清FGF23水平明顯低于健康孕婦。這可能是由于GDM 患者在孕早期即出現胰島素水平的升高,從而抑制FGF23表達。
綜上所述,本研究以前瞻性隊列研究的方式探索了孕早期血清FGF19 亞族與GDM 發生風險的關系,發現孕早期時GDM 孕婦已經出現FGF21 和FPG 水平升高,FGF19 和FGF23 水平下降,且孕早期FGF21和FPG 是GDM 的危險因素,二者聯合預測GDM 具有較高的診斷效能,為早期預測GDM 提供了新的方法和思路。但本研究樣本量較少,需要更大樣本量的研究來證明孕早期FGF19 亞族與GDM 的關系,且需要進一步的基礎研究探明FGF19 亞族調控GDM 的機制。
利益沖突聲明/Conflict of Interests
所有作者聲明不存在利益沖突。
All authors disclose no relevant conflict of interests.
倫理批準和知情同意/Ethics Approval and Patient Consent
本研究涉及的所有實驗均已通過泰州市人民醫院倫理委員會的審核批準(審批號KY201914201)。所有實驗過程均遵照《赫爾辛基宣言》的條例進行。受試對象或其親屬已經簽署知情同意書。
All experimental protocols in this study were reviewed and approved by Taizhou People's Hospital(Approval Letter No.KY201914201,dated 29/04/2019), and all experimental protocols were carried out by following the guidelines ofDeclaration of Helsinki.Consent letters have been signed by the research participants or their relatives.
作者貢獻/Authors'Contributions
高菲、盧宇參與了研究設計;高菲、盧宇、韋靜參與了論文的寫作和修改;韋靜、吳邵花、董書琴、楊柳、高菲參與了數據采集。所有作者均閱讀并同意了最終稿件的提交。
The study was designed by GAO Fei and LU Yu. The manuscript was drafted and revised by GAO Fei,LU Yu and WEI Jing.Data acquisition was performed by WEI Jing,WU Shaohua,DONG Shuqin,YANG Liu and GAO Fei. All the authors have read the last version of paper and consented for submission.
·Received:2022-05-04
·Accepted:2022-06-27
·Published online:2022-07-28

