OCTA評價無糖尿病視網膜病變患者黃斑區微循環特征的Meta分析
劉丹丹 ,石 蕊 ,何 媛 ,龔小羽 ,盧 瑤 ,楊 潔
作者單位:1(710021)中國陜西省西安市,西安醫學院;2(710068)中國陜西省西安市,陜西省人民醫院眼科;3(710038)中國陜西省西安市,西安醫學院第二附屬醫院眼科
0引言
糖尿病視網膜病變(diabetic retinopathy,DR)是糖尿病最常見的眼部微血管并發癥[1],其發病率逐年上升,病變晚期視網膜新生血管增殖牽拉導致視力不可逆性喪失,治療棘手且效果有限[2-3],因此,不斷探索DR的早期診斷方式是控制其進展的有效方法。光學相干斷層掃描血管成像技術(optical coherence tomography angiography,OCTA)是一種快速、開創性、非侵入性的實時橫斷面成像技術,可根據紅細胞的運動檢測視網膜毛細血管中的血流變化,目前已被廣泛應用于包括DR在內的多種視網膜血管性疾病的診斷和隨訪中。對DR發生機制的研究發現,視網膜周細胞丟失及內皮細胞基底膜增厚,導致毛細血管管壁損傷引起血-視網膜內屏障的破壞可能是DR最早期的病理改變[4]。多個研究證實,OCTA可用于檢測無糖尿病視網膜病變(no diabetic retinopathy,NDR)患者早期視盤旁和黃斑區的血流密度變化情況以評價視網膜的微血管損傷的程度,然而,作為影響糖尿病患者視力預后的重要部位,DR病變早期黃斑區的微循環特征尚缺乏大樣本的數據支持。
本研究采用Meta分析的方法,將多個臨床研究中關于NDR患者的黃斑區OCTA的檢測數據進行合并,擴大樣本量,分析黃斑區不同深度及不同位置的血流密度(vessel density,VD)、淺層中心凹無血管區(foveal avascular zone,FAZ)面積的變化規律,以探索糖尿病患者早期黃斑區的微循環特征,為DR的臨床診斷及隨訪提供依據。
1資料和方法
1.1資料對PubMed、Embase、Web of Science、Cochrane Library數據庫進行了全面檢索。使用關鍵詞diabetic、diabetes、diabetes mellitus、optical coherence tomography angiography、OCT angiography、OCTA、angio-OCT進行檢索。檢索發表于2011-01-01/2021-01-05在同行評審期刊中發表的文章。納入標準 :(1)研究類型:病例對照研究;(2)研究分組:NDR組及正常對照組,其中正常對照組定義為同期年齡、性別與NDR組患者相匹配的健康人群;(3)檢查方法:OCTA評估黃斑區微循環狀態的研究;(4)結局指標:黃斑區VD、淺層FAZ面積及最佳矯正視力(best-corrected visual acuity,BCVA);(5)數據:OCTA測量結果報告數據為平均值和標準差(SD)。排除標準: (1)NDR與其他階段DR混合;(2)綜述文章、病例報道、隊列研究或基礎研究;(3)數據不可靠或不能提取完整數據的研究;(4)重復研究人群。
1.2方法
1.2.1文獻原始資料的提取由兩位獨立的研究人員按照確定的檢索策略對每篇文獻進行審閱和評價,確定符合納入標準的文獻。通過與第三名審查員討論解決分歧。提取包括第一作者的姓名、發表時間、影響因素、研究類型、參與人群、涉及患眼的數量、OCTA型號和掃描范圍以及評價指標。
1.2.2OCTA檢查采用OCTA檢查NDR組和對照組的視網膜微循環指標。以中心凹為中心,OCTA分別掃描黃斑區3mm×3mm和6mm×6mm區域,形成3個直徑為1、3和6mm的ETDRS圖像。直徑1~3mm的同心圓定義為旁中心凹區域,直徑3~6mm的同心圓定義為中心凹周圍區域(圖1)。分別分析兩組患者黃斑淺層毛細血管叢(superficial capillary plexus,SCP)和深層毛細血管叢(deep capillary plexus,DCP)的旁中心凹區和中心凹周圍區的血流密度,以及淺層FAZ面積,并比較BCVA的差異。主要結局指標:淺層旁中心凹血流密度(superficial parafoveal vessel density,spafVD)及淺層中心凹周圍區血流密度(superficial perifoveal vessel density,spefVD)、深層旁中心凹血流密度(deep parafoveal vessel density,dpafVD)及深層中心凹周圍區血流密度(deep perifoveal vessel density,dpefVD);(2)次要結局指標:淺層FAZ面積、BCVA。由于不同研究和不同類型OCTA器械結局指標的術語不同,因此在本Meta分析中對術語進行了標準化。例如,VD代表使用Optovue的血流面積與掃描總面積的比值,以及使用Zeiss器械的血流長度與總面積的比值。
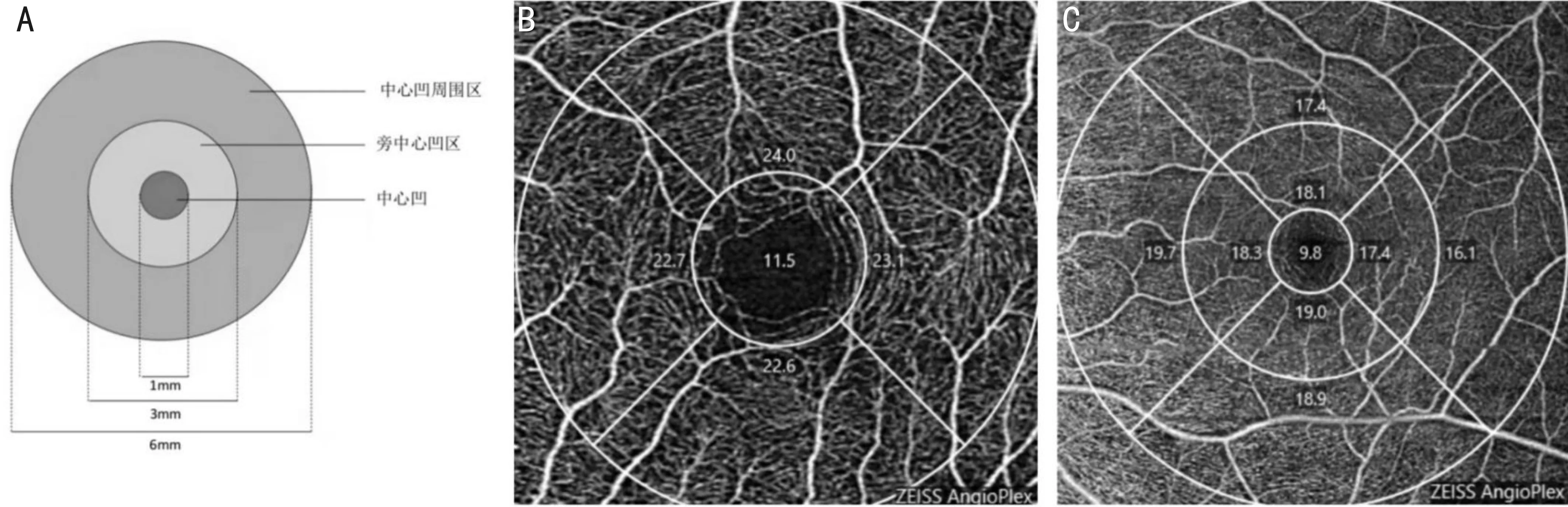
圖1 黃斑區的分區及掃描范圍 A:黃斑區的分區示意圖;B:OCTA 3mm×3mm范圍掃描圖;C:OCTA 6mm×6mm范圍掃描圖。
1.2.3文獻質量評估根據Cochrane系統評價指南,采用Newcastle-Ottawa(NOS)量表評估病例對照研究的偏倚風險,該量表由3個方面組成:NDR組與正常對照組的選擇方法、NDR組與正常對照組臨床特征的可比性、接觸暴露評估方法,NOS量表的指標共包括8項,其中4項(4分)為選擇方法,1項(2分)可比性,3項(3分)為暴露評估,總分為9分,5分以上的研究可以被納入Meta分析。文獻質量評估結果見表1。
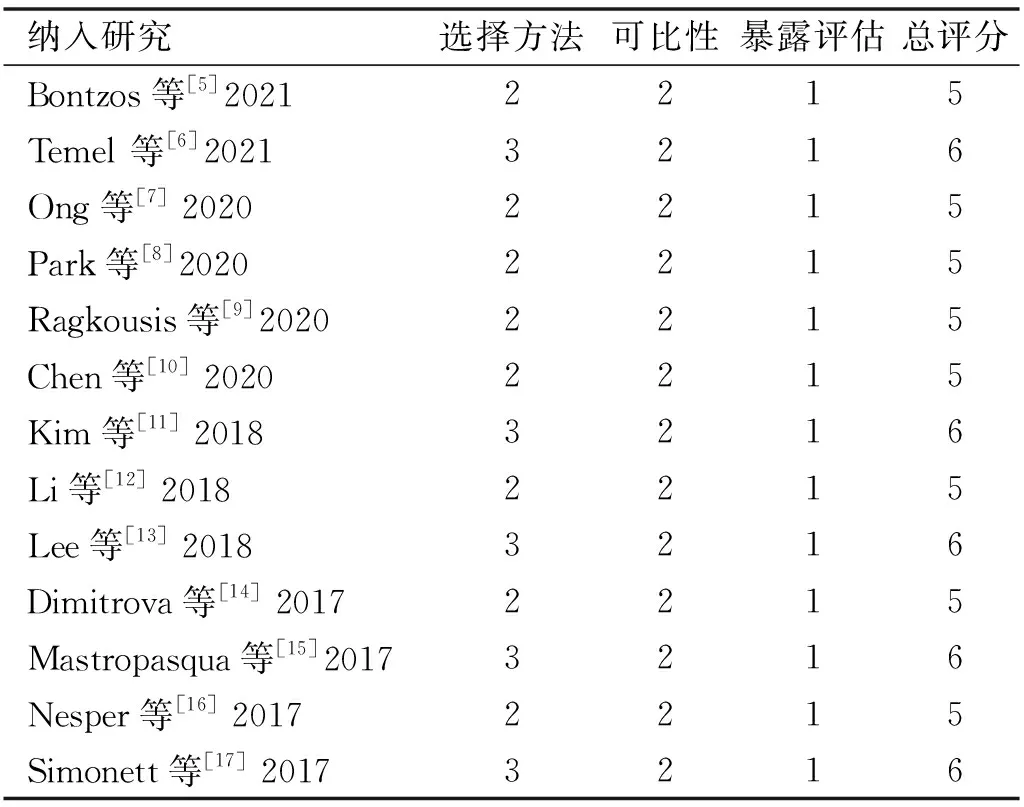
表1 文獻質量評估結果
統計學分析:采用RevMan 5.4軟件進行Meta分析,對收集的數據進行異質性檢驗。采用隨機效應模型分析存在異質性的研究(I2>50%,P<0.1),固定效應模型分析不存在異質性的研究(I2<50%,P>0.1)。連續變量的效應量指標為加權均數差(weighted mean difference,WMD)或均數差(mean difference,MD)計算95%CI并繪制森林圖。采用省略法進行敏感性分析。Stata 14.0軟件進行Egger和Begger檢驗,評估研究文獻的發表偏倚。P<0.05表示差異具有統計學意義。
2結果
2.1文獻檢索結果共檢索到相關文獻811篇,將所有文獻導入NoteExpress(V.3.2.0),嚴格按照納入和排除標準進行篩選,然后對文獻進行匯總整理。排除重復文獻后得到796篇,排除不符合納入標準的文獻753篇,排除數據不可靠或不能提取、無法獲取全文的文獻30篇,最終納入文獻13篇[5-17],共納入NDR組669眼,正常對照組558眼(圖2)。納入研究的基本特征見表2。
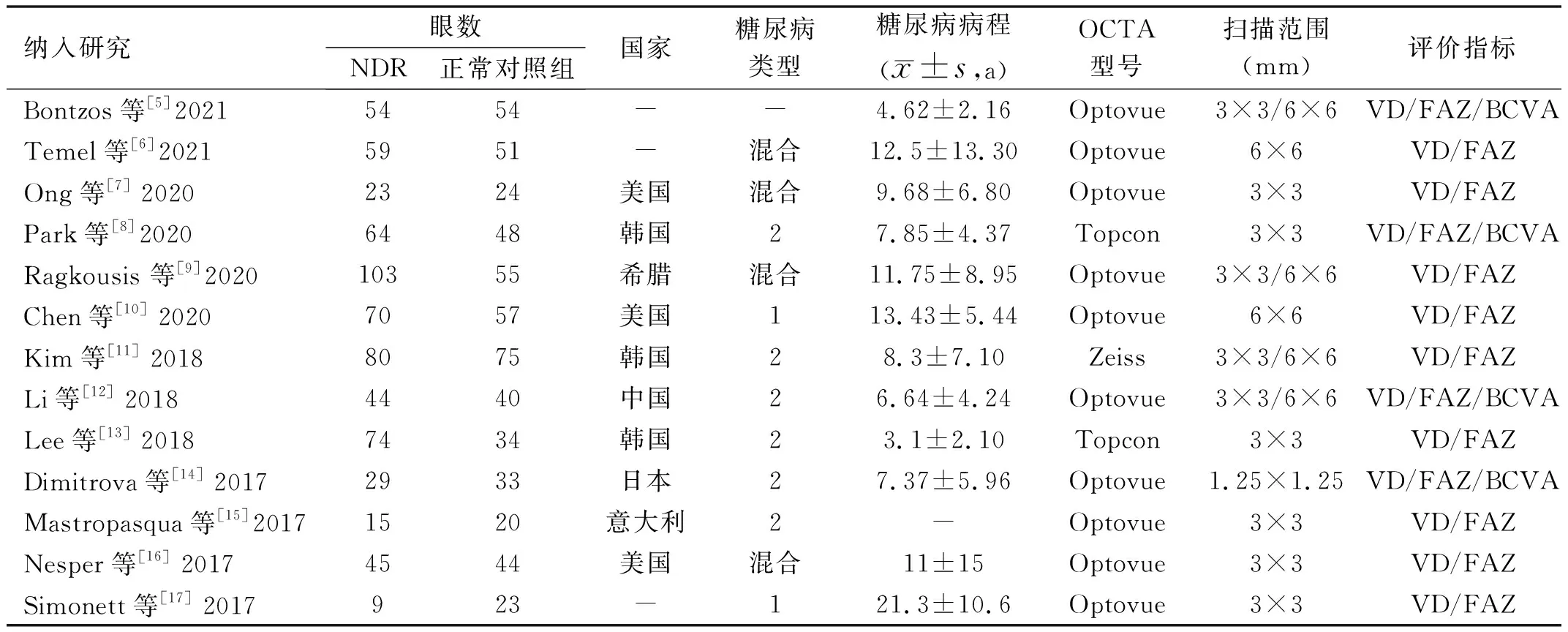
表2 納入研究基本特征
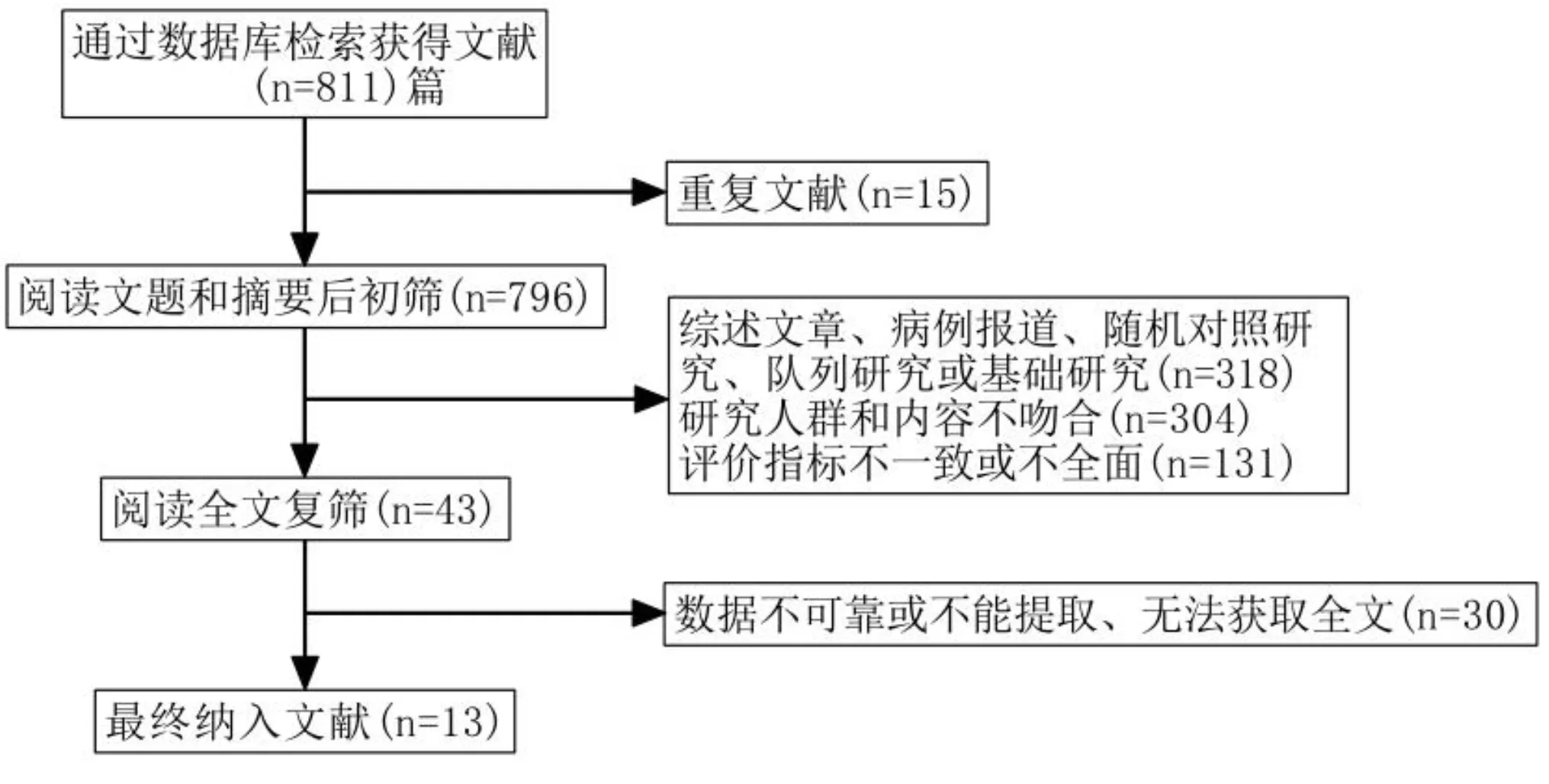
圖2 文獻篩選流程圖。
2.2Meta分析結果
2.2.1兩組患者黃斑淺層視網膜血流密度比較的Meta分析對spafVD和spefVD分別進行了亞組分析。結果顯示:對比NDR組與正常對照組的spafVD的研究10項[6-7,9-12,14-17],研究間不存在異質性(P=0.14,I2=34%),選擇固定效應模型進行效應值合并,結果可見合并效應值位于無效線左側,差異有統計學意義(MD=-1.90,95%CI:-2.43~-1.37,P<0.00001)。對比NDR組與正常對照組的spefVD的研究5項[5-6,9-11],研究間存在異質性(P=0.0007,I2=79%),選擇隨機效應模型進行效應值合并,結果可見合并效應值位于無效線左側,差異有統計學意義(MD=-1.29,95%CI:-2.14~-0.44,P=0.003)。spafVD和spefVD合并結果顯示:與正常對照組相比,NDR組spafVD和spefVD降低,差異有統計學意義(MD=-1.61,95%CI:-2.09~-1.13,P<0.00001),見圖3。
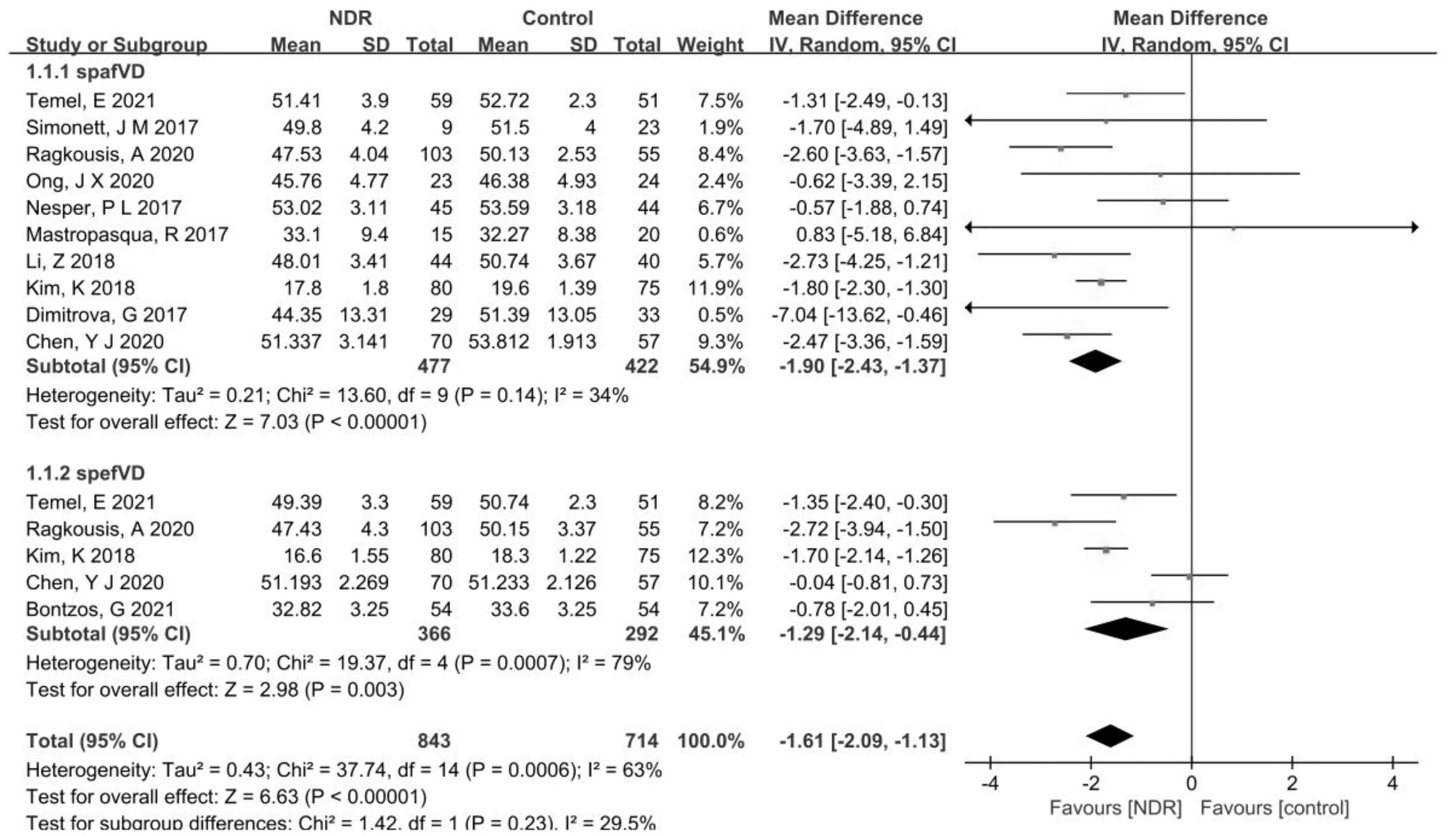
圖3 兩組患者黃斑淺層視網膜血流密度比較的Meta分析。
2.2.2兩組患者黃斑深層視網膜血流密度比較的Meta分析對dpafVD和dpefVD進行了亞組分析。結果顯示:對比NDR組與正常對照組的dpafVD的研究9項[6-7,9-10,12,14-17],研究間不存在異質性(P=0.23,I2=24%),選擇固定效應模型進行效應值合并,結果可見合并效應值位于無效線左側,差異有統計學意義(MD=-2.18,95%CI:-2.69~-1.67,P<0.00001)。對比NDR組與正常對照組的dpefVD的研究4項[5-6,9-10],研究間不存在異質性(P=0.17,I2=40%),選擇固定效應模型進行效應值合并,結果可見合并效應值位于無效線左側,差異有統計學意義(MD=-2.37,95%CI:-3.27~-1.46,P<0.00001)。dpafVD和dpefVD合并結果顯示:與正常對照組相比,NDR組dpafVD和dpefVD降低,差異有統計學意義(MD=-2.22,95%CI:-2.67~-1.78,P<0.00001),見圖4。
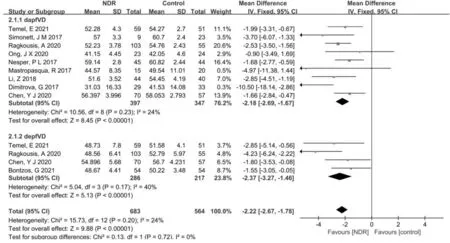
圖4 兩組患者黃斑深層視網膜血流密度比較的Meta分析。
2.2.3兩組患者淺層FAZ面積比較的Meta分析6項研究[8,11,13-14,16-17]分析了NDR組與正常對照組淺層FAZ面積,研究之間不存在異質性(P=0.77,I2=0%),選擇固定效應模型進行效應值合并,結果顯示合并效應值位于無效線右側,差異有統計學意義(MD=0.04,95%CI:0.03~0.06,P<0.00001),見圖5。結果顯示與正常對照組相比,NDR組淺層FAZ面積顯著增大。
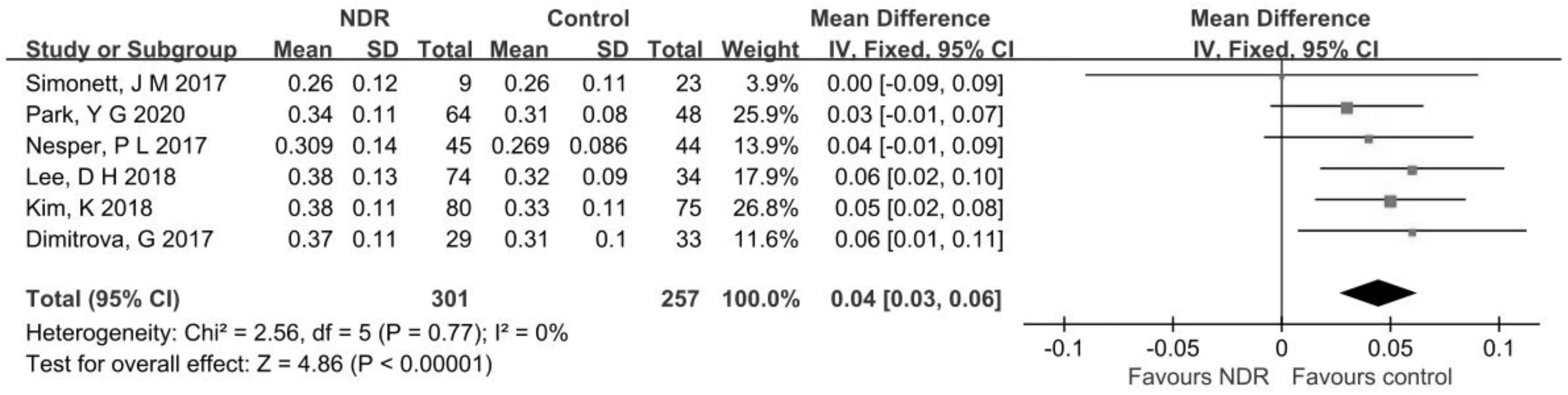
圖5 兩組患者淺層FAZ面積比較的Meta分析。
2.2.4兩組患者BCVA比較的Meta分析4項研究[5,8,12,14]分析了NDR組與正常對照組的BCVA,研究之間不存在異質性(P=0.41,I2=0%),選擇固定效應模型進行效應值合并,合并效應值位于無效線上,差異無統計學意義(MD=0.00,95%CI:-0.01~0.02,P=0.44),見圖6。結果顯示:NDR組與正常對照組BCVA無明顯差異。
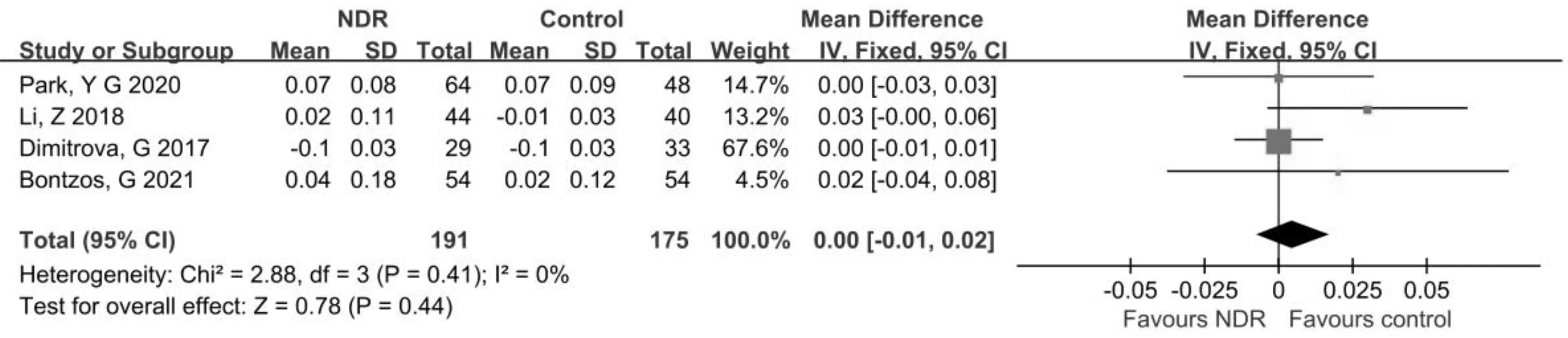
圖6 兩組患者BCVA比較的Meta分析。
2.3敏感性分析和發表偏倚分析為證明各研究間是否存在發表偏倚,對納入文獻數量超過2篇的研究數據進行敏感性分析,將納入的研究逐一刪除后未見明顯的結論性差異,篩選出權重最大和最小的文獻數據再次進行敏感性分析,結果提示:spafVD、spefVD、dpafVD、dpefVD、淺層FAZ面積、BCVA與未剔除前的結果一致,提示研究結果較穩健。通過Begger檢驗、Egger檢驗評估各研究間的發表偏倚程度,結果顯示各研究間未見明顯的發表偏倚(表3)。
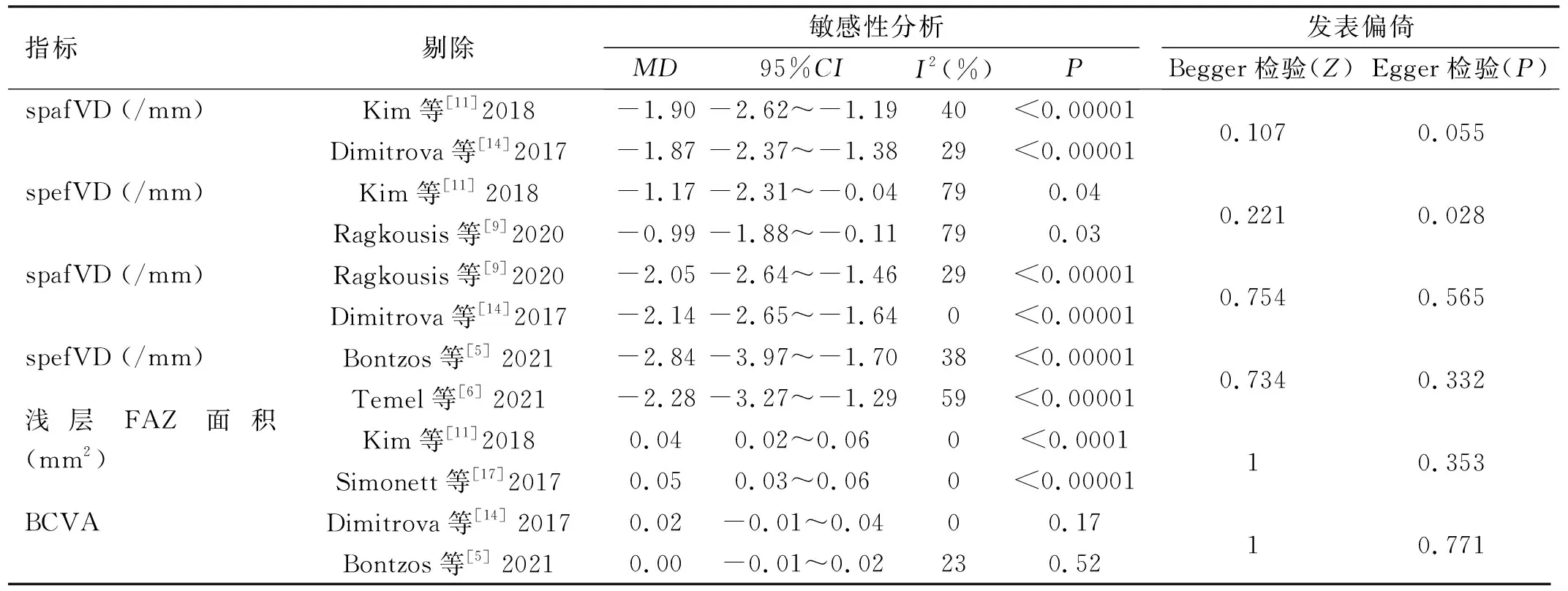
表3 敏感性分析和發表偏倚分析結果
3討論
黃斑區是人視覺最敏感的區域,黃斑區的缺血導致微循環損傷,血流密度降低,無血管區面積增大,是糖尿病患者最終視力喪失的重要原因。然而,由于以眼底熒光血管造影的方式評估DR黃斑的血流狀態存在一定的風險,因此,尋找一種無創、便捷且可重復測量分析黃斑微循環狀態的有力工具是早期DR檢查的方向。OCTA是近年來新發現的無創且可通過精確測量血流密度評估視網膜微循環狀態的有力工具。研究發現,OCTA檢測提示在NDR患者中即可發現黃斑區血流密度的降低[18],然而,由于多個研究結果存在一定的差異,因此,黃斑區早期的微循環狀態并不明確。本研究通過Meta分析的方法,將多個臨床研究中關于NDR患者的黃斑區OCTA的檢測數據進行合并,擴大樣本量,分析黃斑區不同深度及不同位置的VD、淺層FAZ面積的變化規律,以探索糖尿病患者早期黃斑區的微循環特征,為DR的臨床診斷及隨訪提供依據。我們的研究發現,糖尿病早期,臨床可見的微血管病變發生之前黃斑區即可出現血流密度的降低,spafVD、spefVD、dpafVD、dpefVD較正常對照組顯著降低,其中dpefVD降低最顯著;其次,與正常對照組相比,糖尿病患者黃斑淺層FAZ面積顯著增大,而BCVA組間無差異。
黃斑區被認為是感受亮光和色覺的主要部位,根據其解剖部位不同可分為黃斑淺層及深層毛細血管網,且黃斑區血流密度被認為與DR的嚴重程度密切相關[19]。Mastropasqua等[15]研究未發現NDR組黃斑spafVD較正常對照組明顯下降,而Temel等[6]和Ragkousis等[9]則發現NDR組黃斑spafVD較正常對照組明顯下降,因此,多個研究在NDR組患者黃斑區各層血流密度的情況觀點并不統一。為了進一步明確黃斑淺層及深層毛細血管網在糖尿病早期的病理狀態,我們首先將所有研究中觀察NDR組及正常對照組患者黃斑區不同深度(淺層和深層)的血流密度進行合并分析,并根據常用的OCTA掃描方式,將黃斑區分為旁中心凹及中心凹周圍區,分別錄入數據,進行亞組分析。結果顯示,黃斑各區域淺層及深層血流密度較正常對照組均存在不同程度的降低,而dpefVD減低更顯著,是糖尿病最早期的受影響部位。根據DR的發生機制及黃斑解剖結構,我們推測:(1)黃斑深層毛細血管網位于內核層及外叢狀層,血供相對于受視網膜中央血管系統支持的淺層毛細血管網來說更容易發生缺血,這也是DR患者視網膜首先出現深層暗紅色點狀出血的原因。(2)黃斑區根據解剖部位不同,OCTA掃描分為3mm×3mm和6mm×6mm區域,然而由于黃斑中心凹1mm×1mm無血管區的存在,3mm×3mm區域接近黃斑中心凹無血管區,更易受個體差異的影響,而6mm×6mm區域遠離黃斑中心,不受中心凹無血管區的影響,可以更好地反映患者的病理狀態。為了進一步弱化無血管區對于統計結果的影響,我們在本Meta分析中根據納入研究的情況將黃斑分為旁中心凹區(直徑1~3mm的同心圓)和中心凹周圍區(直徑3~6mm的同心圓),由于旁中心凹區可能受到中心凹無血管區的影響,且NDR患者淺層FAZ的面積較正常對照組明顯擴大,其可能對旁中心凹區的血流密度產生影響,因此,中心凹周圍區可能更好地反映患者黃斑區的血流情況,這與我們的結論是一致的,眼科醫生應重點關注深層中心凹周圍區血流密度,以評價和預測DR的嚴重程度。
黃斑無血管區面積是DR進展的敏感指標。多項臨床研究發現,與正常對照組相比,NDR組淺層FAZ面積無顯著差異[20-21],他們認為這種可能與正常人淺層FAZ面積的變異性大有關[20]。而另一些研究則發現,糖尿病人群中淺層FAZ面積早期增加[13];我們將多個臨床研究進行合并分析發現,與正常對照組相比,NDR組患者淺層FAZ面積明顯擴大。因此,我們認為,淺層FAZ面積的增加可能是糖尿病患者發生臨床可見的微血管病變前早期視網膜微血管變化的標志。視力是糖尿病患者最為關注的指標之一。Li等[12]和Bontzos等[5]研究發現,與正常對照組相比,NDR組BCVA下降,淺層血管密度減少和FAZ擴大可能是導致NDR人群BCVA下降的主要原因[22-23];然而,其他研究發現,NDR組與正常對照組的BCVA無明顯差異。我們將多個研究合并分析后發現,NDR組與正常對照組相比,BCVA無明顯差異。我們推測可能與早期黃斑微循環損傷并未顯著影響視網膜感光細胞的功能有關,因此,兩組間BCVA無明顯差異。
綜上,OCTA測量黃斑區血流密度降低和淺層FAZ增大是糖尿病患者早期視網膜微循環損傷的主要臨床特征,其中黃斑區dpefVD是臨床DR隨訪和關注的關鍵指標。

