電子支氣管鏡肺泡灌洗術治療重癥肺炎的效果及對炎癥因子水平的影響
周峻林 劉鴻宇 吳劍芹 陳林 盧明海
肺炎作為呼吸內科常見、多發疾病,主要因病原菌感染導致,若不及時治療,病原菌大量繁殖會引發氣道、肺泡等炎癥反應,損傷肺組織,引發重癥肺炎[1]。而重癥肺炎患者肺組織病變嚴重,可能會影響呼吸功能,導致呼吸衰竭,嚴重可能會引發感染性休克,威脅患者生命安全[2-3]。隨著電子支氣管鏡的發展,有報道指出,支氣管鏡不僅可觀察病變情況,還可將藥物直接注入病變組織,清除支氣管內分泌物,從而有效控制感染,遏制疾病進展[4-5]。鑒于此,本研究旨在觀察電子支氣管鏡肺泡灌洗術(BAL)治療重癥肺炎的效果及對炎癥因子水平的影響,現報道如下。
1 資料與方法
1.1 一般資料 選取2017 年12 月-2021 年10 月上海市東方醫院吉安醫院收治的76 例重癥肺炎患者。納入標準:(1)重癥肺炎符合文獻[6]相關診斷標準;(2)入院治療時間≥48 h;(3)首次接受BAL治療。排除標準:(1)合并其他急慢性感染性疾病;(2)合并肝腎等其他重要臟器功能異常;(3)伴有其他呼吸道疾病,如哮喘、肺氣腫等;(4)伴有血液系統疾病;(5)合并免疫系統疾病;(6)合并肺癌、胃癌等惡性腫瘤;(7)資料不完整。按照隨機數字表法將患者分為對照組和研究組,每組38 例。本項研究獲得患者及家屬同意,且經過醫院倫理委員會批準。
1.2 方法 對照組采用常規治療,包括抗感染(結合藥敏試驗結果應用敏感抗生素)、化痰、體液復蘇、輔助機械通氣等,同時予以營養支持、增強免疫力等相關治療。研究組基于常規治療增加BAL,電子支氣管鏡選用Olympus CV-260SL 型,治療前禁食8 h,且行X 線片、CT 等相關檢查,明確肺部病變位置;予以2%利多卡因(生產廠家:安徽長江藥業有限公司,批準文號:國藥準字H34020932,規格:5 mL︰0.1 g)5 mL 霧化吸入麻醉,經鼻置入支氣管鏡,于支氣管鏡觀察下吸引出氣管、支氣管中分泌物,若分泌物黏稠,注入2~5 mL 腎上腺素(生產廠家:杭州民生藥業股份有限公司,批準文號:國藥準字H33021601,規格:1 mL︰1 mg)與37 ℃ 0.9%生理鹽水10 mL 稀釋后吸出;將支氣管鏡頂端楔入肺病變段,再用2%利多卡因1~2 mL 霧化吸入麻醉,然后灌注0.9%生理鹽水灌洗20~30 mL(灌注前將其溫度加熱至37 ℃左右),沖洗30 s 左右吸出(吸引負壓為6.6~13.3 kPa),重復灌洗2~3 次,待灌洗液顏色清亮時結束灌洗,注意吸出灌洗液總量應>灌洗液總量70%;最后注入敏感的抗生素20 mL,等待15 min 左右吸出,BAL 治療1、2 次/周。兩組均治療7 d。
1.3 觀察指標及判定標準 (1)比較兩組療效。治療7 d 后參照相關標準評估,顯效:發紺、咳嗽等癥狀改善,血氧分壓(PaO2)升高≥3.99 kPa,二氧化碳分壓(PaCO2)下降≥3.99 kPa;有效:發紺、咳嗽等癥狀好轉,3.99 kPa>PaO2升高≥1.33 kPa,3.99 kPa>PaCO2下降≥1.33 kPa;無效:發紺、咳嗽等癥狀未改善或加重,PaO2升高<1.33 kPa,PaCO2下降<1.33 kPa[6]。總有效=顯效+有效。(2)比較兩組炎癥因子水平。分別在治療前、治療7 d 采集患者空腹肘靜脈血4 mL,以4 000 r/min 轉速離心10 min,離心半徑為10 cm,采集血清用放射免疫分析法測定腫瘤壞死因子-α(TNF-α)、C 反應蛋白(CRP)水平,用酶聯免疫分析法測定白細胞介素-1β(IL-1β)水平。(3)比較兩組呼吸力學指標。分別在治療前、治療7 d,采用呼吸力學監測儀測定兩組肺動態順應性(Cdyn)、氣道阻力(RAW)、呼吸做功量(WOB)。
1.4 統計學處理 采用SPSS 23.0 軟件對所得數據進行統計分析,計量資料用()表示,組間比較采用獨立樣本t檢驗,組內比較采用配對t檢驗;計數資料以率(%)表示,比較采用χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 對照組男26 例,女12 例;年齡24~94 歲,平均(59.23±4.74)歲;體重指數(BMI)17.2~24.8 kg/m2,平均(21.02±1.04)kg/m2;PaO25.24~9.39 kPa,平均(6.96±1.05)kPa;PaCO28.24~11.69 kPa,平均(7.58±1.12)kPa。研究組男24 例,女14 例;年齡31~89 歲,平均(60.05±4.76)歲;BMI 17.0~24.9 kg/m2,平均(21.04±1.02)kg/m2;PaO25.05~10.05 kPa,平均(7.05±1.10)kPa;PaCO28.33~11.98 kPa,平均(7.87±1.21)kPa。兩組一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
2.2 兩組療效比較 研究組總有效率高于對照組,差異有統計學意義(χ2=5.604,P<0.05),見表1。

表1 兩組療效比較[例(%)]
2.3 兩組炎癥因子水平比較 治療前,兩組TNF-α、CRP、IL-1β 水平比較,差異均無統計學意義(P>0.05);治療7 d,兩組TNF-α、CRP、IL-1β 水平均低于治療前,且研究組均低于對照組,差異均有統計學意義(P<0.05)。見表2。
表2 兩組炎癥因子水平比較()
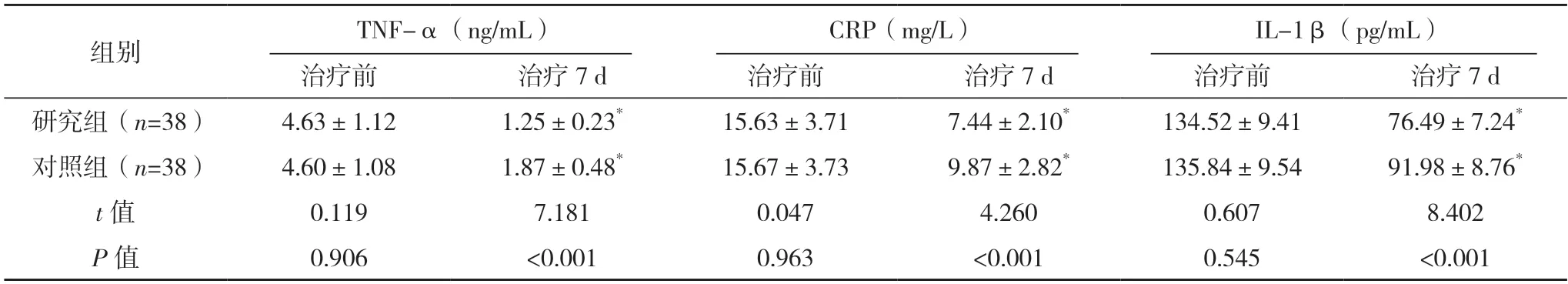
表2 兩組炎癥因子水平比較()
*與治療前比較,P<0.05。
2.4 兩組呼吸力學指標比較 治療前,兩組Cdyn、RAW、WOB 比較,差異均無統計學意義(P>0.05);治療7 d,兩組Cdyn 均高于治療前,RAW、WOB均低于治療前,且研究組Cdyn 高于對照組,RAW、WOB 均低于對照組,差異均有統計學意義(P<0.05)。見表3。
表3 兩組呼吸力學指標比較()
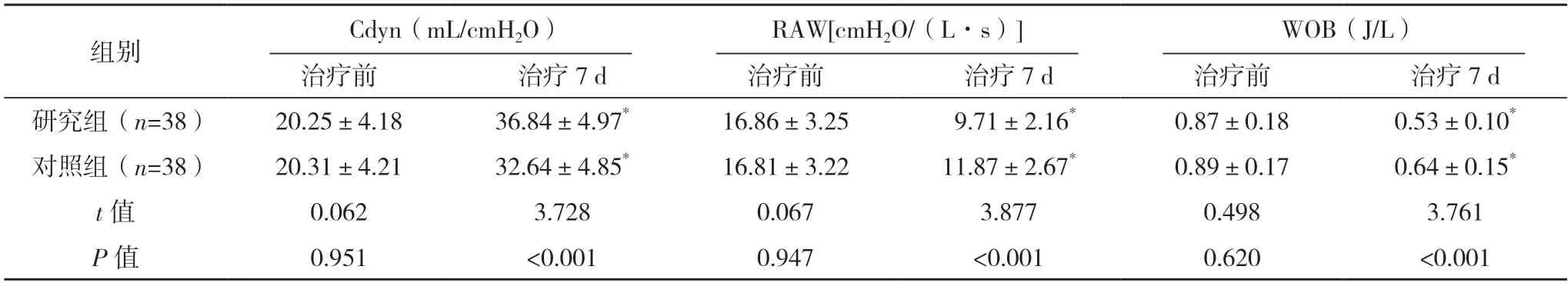
表3 兩組呼吸力學指標比較()
*與治療前比較,P<0.05。
3 討論
重癥肺炎作為肺炎最嚴重類型,病情發展迅速,炎性介質大量分泌可能會引發全身炎癥反應,損傷多臟器,影響患者預后[7]。目前,臨床治療重癥肺炎主要以抗感染、改善通氣功能為主,通過抗生素應用,加之清除氣道分泌物、輔助通氣等,以改善感染情況,提高通氣功能[8-9]。但研究發現,重癥肺炎患者氣道內聚積的大量炎性分泌物會影響氣體交換、機體多屏障組織,導致抗感染治療效果欠佳[10]。
電子支氣管鏡是支氣管、肺疾病早期診斷重要器械,其不僅可觀察病變情況,還可活檢采樣用于病理檢查,指導針對性治療[11]。BAL 基于支氣管鏡觀察下,反復灌洗、吸出肺泡內分泌物,同時將相應藥物直接注入病變位置,以更好地發揮藥效,改善通氣功能[12-13]。本研究結果顯示,研究組總有效率高于對照組(P<0.05),說明重癥肺炎患者采用BAL 治療效果較好,與王鋒等[14]研究結果一致。究其原因在于,BAL 治療時通過吸出肺部與氣道內聚積物,可提高肺換氣功能,并將抗生素注入病變肺組織處,更利于抗生素發揮藥效,從而提高治療效果。TNF-α、CRP、IL-1β 作為機體炎癥反應常用標志物,其水平提高不僅提示炎癥反應強烈,還可能會直接參與炎癥反應,促進其他炎性介質釋放,加重炎癥反應程度[15-16]。本研究結果顯示,相比對照組,研究組治療7 d 的TNF-α、CRP、IL-1β 水平更低(P<0.05),說明重癥肺炎患者采用BAL 治療更利于降低炎癥因子水平。分析原因,BAL 治療時通過稀釋痰液,可提高吸痰效果,且反復灌洗、吸引支氣管及肺內分泌物,可清除堵塞氣道的炎性痰液,同時抗生素直接注入肺組織,可提高有效藥物濃度,從而更利于控制炎癥,降低炎癥因子水平[17-18]。呼吸力學參數可有效反映肺炎患者病情程度變化,常見指標包括Cdyn、RAW、WOB,其中Cdyn、RAW 可評估肺部病情的恢復情況及機械通氣效果;WOB 是呼吸肌克服阻力維持通氣量所做的功,正常狀態下,呼吸做功占人體全身5%的氧氣耗量,若出現疾病,呼吸做功顯著增加。本研究還發現,相比對照組,研究組治療7 d 的Cdyn 較高,RAW、WOB 均較低,說明BAL 治療對改善重癥肺炎患者呼吸力學有積極意義。分析原因在于,BAL治療可清除下支氣管內分泌物,吸出深部濃痰,精準治療,且先降低痰液黏稠度再吸出,可減輕對局部黏膜刺激,提高咳嗽反射,促進痰液排出,從而可提高肺通氣能力,改善呼吸力學[19-20]。但本研究并未觀察重癥肺炎患者預后情況,研究存有局限,未來仍需進一步研究驗證。
綜上所述,重癥肺炎患者采用BAL 治療效果較好,可下調炎癥因子水平,提高呼吸力學。

