機器人輔助腹腔鏡前列腺癌根治術后三腔導尿管最佳引流方式的研究
張小林, 曾 燕, 丁雪飛, 俞俊杰
(江蘇省蘇北人民醫院 泌尿外科, 江蘇 揚州, 225001)
前列腺癌根治手術是目前治療局限性前列腺癌的有效方法,對腫瘤原發灶的切除、明確腫瘤分期及患者后續治療具有重要意義。吻合口瘺是術后并發癥之一,可導致腸梗阻、尿性囊腫、盆腔感染等癥狀的發生[1]。PAPAREL P等[2]通過磁共振成像(MRI)評估結合尿控數據證實吻合口漏所導致的尿道復合體周邊結構纖維化不利于早期尿控,術后尿漏的患者更易出現程度不一的不良排尿癥狀。導致術后吻合口瘺的原因包括主刀醫生的手術經驗不足、患者吻合難度大以及術后尿液引流不暢等[3]。臨床上手術后通常通過留置三腔導尿管實現尿液的引流。本研究探討前列腺癌根治術后三腔導尿管單通道及雙通道引流的差異性,現報告如下。
1 資料與方法
1.1 一般資料
選取2020年1月—2022年2月江蘇省蘇北人民醫院泌尿外科120例行前列腺癌根治術的患者為研究對象。2020年1—12月60例患者為對照組,術后行單通道引流。2021年1月—2022年2月60例患者為觀察組,術后行雙通道引流。納入標準: 術前行經會陰前列腺投影穿刺活檢術病理診斷為前列腺癌者;由同一手術醫師在全麻下完成第4代達芬奇機器人輔助腹腔鏡前列腺癌根治術者。排除標準: 術前行新輔助治療者; 嚴重心腦血管疾病史或出血及凝血功能異常者; 有前列腺電切病史者; 術中首次膀胱注水試驗失敗者; 術后出血行持續膀胱沖洗者。本研究得到醫院倫理委員的批準,并與患者簽署知情同意書。觀察組患者年齡50~82歲,平均(68.75±6.14)歲,前列腺癌Gleason評分(6.63±0.76)分,體質量指數(23.55±2.57) kg/m2, 尿道膀胱吻合時間(20.28±2.05) min, 術中出血量(93.83±50.02) mL。對照組患者年齡52~81歲,平均(69.10±6.25)歲,前列腺癌Gleason評分(6.57±0.62)分,體質量指數(23.95±2.03) kg/m2, 尿道膀胱吻合時間(20.55±2.30) min, 術中出血量(81.83±38.38) mL。2組患者一般資料差異無統計學意義(P>0.05), 具有可比性。
1.2 方法
1.2.1 手術方法: 2組患者均由同一主刀醫生在全身麻醉(全麻)下完成機器人輔助腹腔鏡前列腺癌根治術,保留遠端尿道及膀胱頸。全麻后患者取頭低腳高位30 °, 建立氣腹成功后置入腹腔鏡、達芬奇機器人機械臂相應器械。分離前列腺前側: 進入恥骨后間隙,分離前列腺兩側達盆內筋膜,清掃左右盆腔淋巴結。切斷膀胱頸: 牽拉尿管顯露膀胱頸,切開膀胱頸口,剪開膀胱頸后唇,分離精囊和輸精管,前列腺兩側血管神經束以Hemo-lock結扎后切斷。橫行切開Denonvillier筋膜,暴露膀胱后間隙,游離前列腺后方至前列腺尖部。分離前列腺尖部: 緊貼前列腺尖部切開尿道前壁,切斷尿道側壁和后壁。切斷前列腺尖部附近的直腸尿道肌,將前列腺完全游離。膀胱尿道吻合: 可吸收縫線連續縫合吻合尿道與膀胱殘端。插入20 F三腔導尿管,向膀胱內注水50 mL進行注水試驗,見吻合口無滲漏,提示注水試驗成功。注水試驗失敗的患者,對漏口位置予以加強縫合。
1.2.2 術后管道留置與護理: 2組患者術后留置20 F三腔導尿管及盆腔引流管各1根,均外接抗返流引流袋進行引流。每2~4 h離心方向擠壓盆腔引流管、三腔導尿管,保持引流通暢。導尿管采用高舉平臺法持續低張力牽拉固定于大腿內側,預留足夠活動長度,移床或活動前給予專人保護,防止牽拉導致脫管。對照組三腔導尿管沖洗腔封堵,引流腔接抗返流引流袋進行單通道引流。觀察組沖洗腔、引流腔同時接抗返流引流袋進行雙通道引流。觀察盆腔引流液及尿液的色、質、量,準確統計盆腔引流液及尿量。
1.2.3 盆腔引流管及尿管的拔除標準: 手術24 h后測定盆腔引流液肌酐值, 72 h后行膀胱X線造影及腹部B超檢查,確定未發生尿漏同時無盆腔積液后,拔除盆腔引流管; 術后吻合口瘺的患者定時復查膀胱X線造影或引流液肌酐值,直至吻合口無造影劑外漏或引流液肌酐值小于尿液肌酐水平時拔除盆腔引流管,盆腔引流管的留置時間等同于尿漏持續時間。術后10~14 d拔除尿管。
1.3 觀察指標
觀察2組患者術后急性尿潴留、吻合口瘺和腸梗阻的發生情況。急性尿潴留: 患者尿管突發無尿液排出,恥骨上區膨隆、不適或疼痛。吻合口瘺: 術后24 h后引流液肌酐值大于尿液; 膀胱X線造影顯示吻合口尿漏。腸梗阻: 出現腹痛、嘔吐、肛門排氣排便停止, X線檢查顯示腸腔內積氣。觀察2組患者術后盆腔引流管、三腔導尿管的留置時間、術后平均住院時間。采用ZUNG W W[4]編制的焦慮自評量表(SAS)評價2組患者術后的焦慮癥狀。SAS中文版已被證實具有良好的信度和效度[5], SAS共20個條目,采用1(很少時間)~4(全部時間)的4點計分, SAS標準分>50分記為有焦慮癥狀,得分越高提示焦慮水平越高。
1.4 統計學方法

2 結 果
2.1 術后急性尿潴留、吻合口瘺、腸梗阻比較
2組患者術后急性尿潴留、吻合口瘺發生率比較,差異有統計學意義(P<0.05), 但腸梗阻情況比較,差異無統計學意義(P>0.05)。見表1。
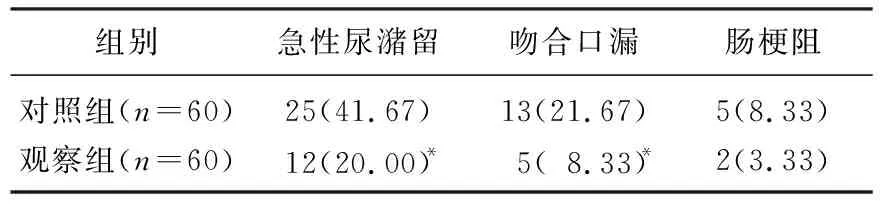
表1 2組患者術后急性尿潴留、吻合口瘺、腸梗阻比較[n(%)]
2.2 術后恢復情況比較
觀察組患者術后盆腔引流管及三腔導尿管的留置時間、術后平均住院時間、術后焦慮評分均短于、低于對照組,差異有統計學意義(P<0.05), 見表2。

表2 2組患者術后恢復情況比較
3 討 論
前列腺癌根治術后吻合口狹窄的發生率為0.5%~32.0%, 平均為12.0%[6]。口徑較大組吻合口狹窄發生率低于口徑較小組[7], 術中適當增加膀胱頸口重建大小可以降低術后吻合口狹窄的發生概率。目前臨床上常用最大型號18 F的雙腔導尿管,直徑為6 mm左右,常用的三腔導尿管20 F, 直徑為6.67 mm左右。為了進一步減少吻合口狹窄的發生,術中會常規留置20 F的三腔導尿管,可有效支撐吻合口,增寬吻合口直徑,減少狹窄的發生[8]。如果術后出血,血凝塊可能會堵塞尿管而導致膀胱內壓力增加,為避免上述情況的發生,出血患者術后應進行膀胱沖洗。三腔導尿管因同時具備沖洗腔及引流腔可進行規范的持續沖洗,而雙腔導尿管只有引流腔,依賴于三通開關連接沖洗液及尿管進行沖洗或使用輸液皮條進行穿刺沖洗,沖洗液逆流進入的同時伴有尿液返流的現象。研究[9]表明,在泌尿外科三腔導尿管更適合進行膀胱沖洗,能有效減少細菌計數、降低感染率,該因素也是臨床醫生選擇三腔導尿管而非雙腔導尿管的依據。
本研究顯示三腔導尿管雙通道引流減少了急性尿潴留的發生,也減少了因此導致的吻合口瘺的發生。前列腺癌根治術患者手術后留置三腔導尿管,如無膀胱沖洗必要,既往常規封堵沖洗腔,進行引流腔單通道引流。患者如有明顯血尿,膀胱內的血凝塊隨著尿液通過引流腔外排時,如堵塞引流腔會導致急性尿潴留。護理人員如觀察、處理及時,通過擠捏導尿管,排出血凝塊,導尿管的引流恢復通暢,如未能及時處理,膀胱內潴留的尿液會通過壓力相對較低的尚未愈合的吻合口外漏入盆腔,導致吻合口瘺的發生[10]。雙通道引流時患者尿管即使一側通道堵塞,另一側通道仍然可以繼續引流,減少了急性尿潴留的發生,也降低了尿液外漏入盆腔的概率。
膀胱尿道吻合口瘺發生后,大量的尿液外滲對腹膜產生化學性刺激,使其通透性增加,引起彌漫性腹膜炎的發生。腹膜炎發生后腸蠕動減慢,導致麻痹性腸梗阻。腹膜炎治愈后,粘連會導致粘連性腸梗阻的發生[11]。本研究中對照組有5例影像學檢查提示腸管內積氣,肛門停止排便排氣,觀察組有2例出現上述腸梗阻表現,但2組差異無統計學意義(P>0.05), 分析原因可能是除吻合口瘺導致術后并發腸梗阻以外,未剔除其他的可能因素,因此有待后續增大樣本量進一步深入研究。
吻合口漏的發生延長了三腔導尿管及盆腔引流管的留置時間,導致術后平均住院日增加。為促進瘺口愈合,減少尿液對盆腔臟器的影響,延長了三腔導尿管及盆腔引流管的留置時間以促進尿液外部引流,進而導致了術后住院時間的延長。長時間留置導尿管作為機械性刺激,不僅會導致患者尿道分泌物增多,而且減少了尿液外流的自潔作用,容易造成尿道口附近的細菌逆行侵入。袁展望等[12]研究顯示, 70%~95%的尿路感染與留置導尿管有關。觀察組實行雙通道引流,對比對照組單通道引流,因減少了吻合口瘺的發生,從而減少了患者術后盆腔引流管及三腔導尿管的留置時間,最終縮短了術后平均住院時間。
行機器人輔助腹腔鏡前列腺癌根治術的患者容易出現焦慮心理。本研究通過SAS評估患者術后的焦慮水平,結果表明2組患者術后均出現不同程度的輕度焦慮,但觀察組患者的SAS評分低于對照組。分析原因可能與觀察組三腔導尿管雙通道引流,術后急性尿潴留及吻合口瘺的發生率低于對照組單通道引流,盆腔引流管及三腔導尿管的留置時間、術后住院時間均短于對照組有關[13-14]。
綜上所述,機器人輔助腹腔鏡前列腺癌根治術后留置三腔導尿管最佳引流方式是雙通道引流,可以降低術后急性尿潴留及吻合口瘺的發生率,減少盆腔引流管及三腔導尿管的留置時間,縮短患者的術后平均住院時間,減輕患者術后焦慮情緒。

