人工智能系統(tǒng)在分化型甲狀腺癌術(shù)后患者中的應(yīng)用與評價*
計 成,饒惠珍,朱巧玲,李友佳,葛衛(wèi)紅**
1 南京大學(xué)醫(yī)學(xué)院附屬鼓樓醫(yī)院 藥學(xué)部,南京 210008;2 中國藥科大學(xué)南京鼓樓醫(yī)院,南京 210008;3 西安交通大學(xué)第二附屬醫(yī)院 藥學(xué)部,陜西西安710004
甲狀腺癌發(fā)病率逐年上升,是最常見的頭頸部惡性腫瘤。分化型甲狀腺癌(differentiated thyroid cancer,DTC)發(fā)病率占甲狀腺癌的94%~95%,其主要治療方式包括全甲狀腺切除術(shù)和/或頸淋巴結(jié)清掃術(shù)、術(shù)后放射性碘消融治療及促甲狀腺激素(TSH)抑制治療[1]。DTC 術(shù)后維持用藥20 年生存期可達97%,30 年生存期達95%。但由于未能接受規(guī)范的術(shù)后管理及依從性較差等原因,部分患者仍有復(fù)發(fā)風(fēng)險,而缺乏合理用藥的專業(yè)化指導(dǎo)是引起DTC 患者用藥依從性差、疾病控制率低等的重要因素。目前并沒有找到一個可靠而穩(wěn)定的預(yù)測因子來計算左旋甲狀腺素(L-T4)的劑量[1]。如若能通過人工智能化技術(shù)研究甲狀腺癌術(shù)后患者的達標(biāo)情況,探究L-T4 替代劑量與相關(guān)因素的把控,推導(dǎo)出準(zhǔn)確度較高的L-T4 替代劑量預(yù)測方程,不僅可方便臨床給藥,且重要的是保證患者在盡可能短的時間內(nèi)達標(biāo),從而減小復(fù)發(fā)風(fēng)險,提高醫(yī)療精準(zhǔn)度,最終使患者受益。本研究擬基于智能化機器人展開深入的設(shè)計和探索,為提升DTC 患者術(shù)后左甲狀腺素的給藥方案、促進相應(yīng)健康教育的開展、改善患者就診體驗,最終為提高DTC 知曉率、治療率、控制率和減少治療費用提供有效、關(guān)鍵的設(shè)計指導(dǎo)和策略參考。
1 對象與方法
1.1 研究對象
選取2019 年1 月至2020 年1 月本院甲狀腺乳腺外科行甲狀腺切除術(shù)的患者,經(jīng)術(shù)后病理證實為分化型甲狀腺癌。排除年齡小于18 周歲,術(shù)后一年內(nèi)妊娠及合并嚴重心、腎功能不全的患者。由經(jīng)過培訓(xùn)的臨床藥師按實驗方案采用統(tǒng)一的指導(dǎo)語向符合條件的患者介紹本研究的目的和意義,在患者知情同意的情況下填寫“管理計劃告知書”。如實記錄患者信息,并輸入人工智能管理系統(tǒng)。該系統(tǒng)對患者按錄入順序編號,患者出院后根據(jù)編號隨機分為干預(yù)組與對照組,隨訪1 年。
1.2 DIC 術(shù)后管理人工智能系統(tǒng)的建立
根據(jù)臨床藥師工作特點及甲狀腺癌術(shù)后管理,設(shè)計人工智能管理系統(tǒng),主要含“檔案建立與隨訪”和“多功能服務(wù)”兩大模塊。
“檔案建立與隨訪”中包括①初診信息:用于記錄患者術(shù)前的基礎(chǔ)信息,內(nèi)容有基本信息、既往病史、檢查數(shù)據(jù)、治療方案及個體化隨訪方案;②復(fù)診信息模塊:用于記錄患者參加隨訪、復(fù)診過程中檢查數(shù)據(jù)的變化,治療方案的調(diào)整,以及評估左甲狀腺素抑制治療的達標(biāo)情況;③評估系統(tǒng)模塊:用于患者在治療的各個階段疾病復(fù)發(fā)風(fēng)險、抑制治療危險度的評估;④隨訪系統(tǒng)模塊:提取患者的聯(lián)系方式,根據(jù)臨床藥師制定的隨訪周期,在患者需要隨訪時自動跳出提示語,及時提醒對其隨訪;⑤數(shù)據(jù)管理模塊:幫助臨床藥師對患者治療的相關(guān)數(shù)據(jù)進行整合,定期繪制該患者的甲狀腺功能變化曲線,以及監(jiān)測L-T4 治療劑量的變化;⑥檢索統(tǒng)計模塊:該系統(tǒng)導(dǎo)出患者的診療及每次隨訪信息,用于科學(xué)研究,同時便于臨床藥師對患者治療方案做出有效性、合理性、安全性評價等。
“多功能服務(wù)”模塊中包括①知識教育:有獨立的飲食、運動、藥物教育,除此之外,還有專門的新手專供、左甲狀腺素鈉教育專區(qū)、媽媽專區(qū),以及熱門推薦、患友故事、漫畫趣味板塊。該板塊有視頻、文字等服務(wù),加強疾病知識教育。②趣味測評:設(shè)游戲板塊,可通過小游戲評估患者疾病掌握情況,讓其基本了解疾病程度,同時機器人獲知患者病情,予其科學(xué)合理的飲食、運動等的指導(dǎo)。③交流面對面:可讓患者選擇AI 以病友、醫(yī)生、護士、藥師、營養(yǎng)師、運動師、心理咨詢家或親友角色進行交流,形似iphone的“Siri”功能。患者可與AI“小白”交流,寄托情感。主要包括初診信息、復(fù)診信息、評估系統(tǒng)、隨訪系統(tǒng)、數(shù)據(jù)管理、檢索統(tǒng)計等6 大部分(見圖1)。
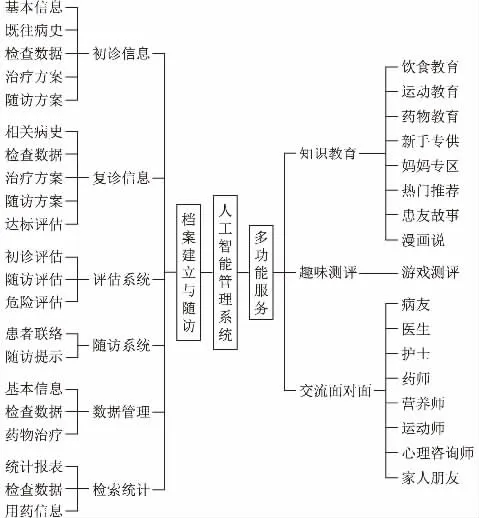
圖1 人工智能管理系統(tǒng)主要模塊
1.3 研究方法
成立有藥師負責(zé)管理的DTC 管理小組與人工智能系統(tǒng)聯(lián)動的DTC 術(shù)后管理團隊,由鼓樓醫(yī)院臨床藥師負責(zé)新管理團隊的分工及培訓(xùn),制作SOP,藥師對所有納入研究的患者進行基線評估,并根據(jù)隨機數(shù)表法分為干預(yù)組和對照組。根據(jù)前期研究的DTC 術(shù)后患者L-T4 替代的個體化給藥方程:納入患者年齡、體重和BMI;根據(jù)方程L-T4(μg·kg-1)=2.971-0.033×BMI-0.005×年齡,制作相應(yīng)程序,對患者制定個體化的藥物治療以及健康照護的方案執(zhí)行藥物治療計劃,對患者有針對性進行藥物使用、注意事項、劑量調(diào)整等用藥教育。研究方法的流程見圖2。
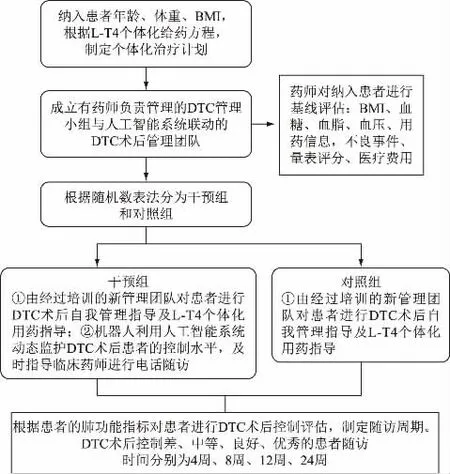
圖2 研究方法流程圖
干預(yù)組:由經(jīng)過培訓(xùn)的新管理團隊對患者進行DTC 術(shù)后自我管理指導(dǎo)及個體化左甲狀腺素鈉劑量設(shè)定和調(diào)整、使用技術(shù)評估、注意事項等用藥指導(dǎo),并對患者進行個體化飲食指導(dǎo);機器人利用人工智能系統(tǒng)動態(tài)監(jiān)護DTC 術(shù)后患者的控制水平,及時指示臨床藥師對干預(yù)組的DTC 術(shù)后患者進行電話隨訪,告知其DTC 術(shù)后控制指標(biāo)并提醒患者按時隨訪。
對照組:除不接受智能化機器人幫助以外,其余運作同干預(yù)組。
兩組均根據(jù)患者的甲狀腺功能指標(biāo)對患者進行DTC 術(shù)后控制評估,從而制定隨訪周期。DTC 術(shù)后控制差、中等、良好、優(yōu)秀的患者隨訪時間分別為4、8、12、24 周,并與患者確定下次隨訪日期,及時記錄在慢性病管理系統(tǒng)中。對拒絕隨訪的患者,記錄失訪原因,定期小結(jié)匯總,完善DTC 術(shù)后規(guī)范化綜合診療模式。
1.4 觀察指標(biāo)
①達標(biāo)情況:患者入組后,記錄其每次診療結(jié)果,根據(jù)DTC 診治指南,TSH 抑制治療初治期(術(shù)后1 年內(nèi))控制目標(biāo)為:促甲狀腺激素(TSH)<0.1 mIU·L-1,游離三碘甲狀腺原氨酸(FT3)、游離甲狀腺素(FT4)在正常范圍。患者術(shù)后甲狀腺功能復(fù)查數(shù)據(jù)達到TSH 抑制治療目標(biāo),并且維持3 個月以上即可認定患者達標(biāo)(TSH 正常范圍0.27~4.2 mIU·L-1,F(xiàn)T3 正常范圍3.1~6.8 pmol·L-1,F(xiàn)T4 正常范圍12~22 pmol·L-1)。
②達標(biāo)時間:患者達標(biāo)后,根據(jù)其出院日期及達標(biāo)日期計算達標(biāo)時間,即患者出院第1 天起至甲狀腺功能第1 次達到TSH 抑制治療目標(biāo)值。
③藥物不良反應(yīng):用藥期間患者有持續(xù)震顫、焦慮、失眠、畏熱、大汗、心悸等高代謝癥狀,藥物減量后可好轉(zhuǎn),同時排除其他因素引起,即為出現(xiàn)藥物不良反應(yīng)。
④用藥依從性:患者用藥依從性評價采用“Morisky 評價量表”,評估其用藥依從性。總分8 分,患者依從性≥6 分則為依從性較好;否則為依從性較差[2]。
⑤淋巴結(jié)轉(zhuǎn)移等:記錄患者隨訪期間是否發(fā)生淋巴結(jié)轉(zhuǎn)移;復(fù)查情況,記錄患者隨訪期間是否定期復(fù)查甲狀腺B 超。
1.5 統(tǒng)計分析
采用SPSS 23.0 軟件進行統(tǒng)計分析,兩組達標(biāo)時間比較采用獨立樣本t 檢驗,達標(biāo)情況、依從性及藥物不良反應(yīng)比較采用卡方檢驗。P<0.05 為差異有統(tǒng)計意義。
2 結(jié)果
2.1 兩組基線情況比較
入組患者139 人,干預(yù)組72 人(男17 人,女55人);對照組67 人(男17 人,女50 人)。兩組平均年齡分別為45.39 歲(21~72 歲)、47.40 歲(26~71 歲)。平均身高分別為162.97 cm、163.57 cm;平均體重分別為64.68 kg、65.67 kg。干預(yù)組BMI 為(24.26±3.64)kg·m-2,對照組BMI 為(24.47±3.95)kg·m-2,P=0.742,兩組患者基線情況無顯著差異。
2.2 兩組隨訪1 年后甲狀腺功能達標(biāo)情況比較
見表1。
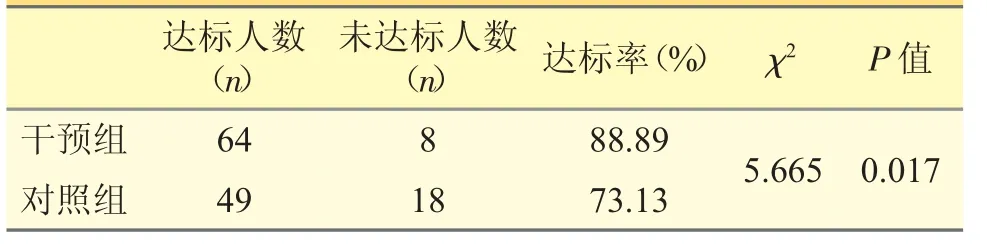
表1 兩組隨訪1 年后甲狀腺功能達標(biāo)比較
2.3 兩組甲狀腺功能達標(biāo)時間比較
見表2。

表2 兩組甲狀腺功能達標(biāo)時間比較
2.4 兩組用藥依從性比較
見表3。

表3 兩組用藥依從性比較
2.5 兩組發(fā)生不良反應(yīng)及淋巴結(jié)轉(zhuǎn)移情況比較
見表4、表5。

表4 兩組發(fā)生不良反應(yīng)比較
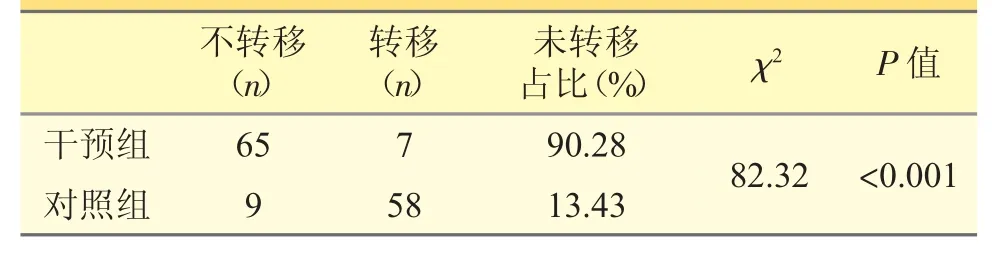
表5 兩組淋巴結(jié)轉(zhuǎn)移情況比較
2.6 兩組B 超復(fù)查情況比較 見表6。
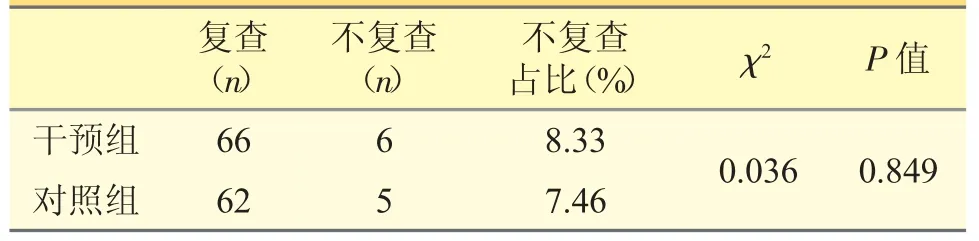
表6 兩組B 超復(fù)查情況比較
3 討論
3.1 人工智能系統(tǒng)對DTC 患者術(shù)后健康管理的作用
由于DTC 病程進展緩慢,其中在術(shù)后管理方面的差距尤為明顯,術(shù)后規(guī)范化的治療與隨訪是降低患者復(fù)發(fā)率和提高存活率的關(guān)鍵[3],也是DTC 患者診治中的重要組成部分。臨床藥師建立人工智能對DTC 術(shù)后患者進行長期管理,監(jiān)測甲狀腺功能替代及抑制治療情況、監(jiān)測復(fù)查及轉(zhuǎn)移等情況,及時監(jiān)測L-T4 替代不足或過量。臨床藥師利用信息管理技術(shù)參與患者健康管理在國內(nèi)外已逐漸開展并取得了顯著的成效[4,5]。內(nèi)分泌科的臨床藥師從患者健康管理角度出發(fā),基于DTC 術(shù)后管理的特點,開發(fā)了一款適用于臨床藥師的人工智能管理系統(tǒng),對患者進行風(fēng)險評估、健康教育、制定個體化隨訪方案并及時提醒對患者隨訪。本研究表明,建立科學(xué)化、規(guī)范化的DTC 術(shù)后健康管理體系,指導(dǎo)患者術(shù)后的治療及隨訪,可對術(shù)后甲狀腺功能進行評估,及時調(diào)整左甲狀腺素劑量,對復(fù)發(fā)風(fēng)險高的患者進行密切監(jiān)測,及時發(fā)現(xiàn)復(fù)發(fā)病灶,及時干預(yù)。
3.2 人工智能系統(tǒng)對DTC 患者術(shù)后健康管理的影響
臨床藥師使用人工智能管理系統(tǒng)對比僅進行常規(guī)藥學(xué)服務(wù)(不接受智能化機器人幫助以外,其他和干預(yù)組相同)對DTC 患者術(shù)后管理水平的影響,由研究發(fā)現(xiàn):①干預(yù)組的72 位患者經(jīng)隨訪一年后,64 位達標(biāo),8 位未達標(biāo);而對照組67 位患者僅49 位達標(biāo),18 位仍未達標(biāo),干預(yù)組達標(biāo)比例明顯高于對照組,P<0.05,有顯著的統(tǒng)計學(xué)意義,這表明規(guī)范的管理體系有助于提高患者的甲狀腺功能達標(biāo)率。②干預(yù)組平均達標(biāo)時間93.86 天,而對照組為129.98 天,干預(yù)組的達標(biāo)時間顯著縮短,這表明臨床藥師使用人工智能管理系統(tǒng)能夠大大縮短患者的甲狀腺功能達標(biāo)的時間。個體化的隨訪方案可以及時監(jiān)測患者的甲狀腺功能變化,適時調(diào)整劑量,避免了L-T4 替代不足或過量,進而縮短了患者達標(biāo)時間。③在干預(yù)組中22 位患者出現(xiàn)了藥物不良反應(yīng),發(fā)生率為30.56%;在對照組中,21 位患者出現(xiàn)了藥物不良反應(yīng),發(fā)生率為31.34%,兩組不良反應(yīng)發(fā)生率差異無統(tǒng)計學(xué)意義。L-T4 抑制治療使患者處于亞臨床甲狀腺功能亢進狀態(tài),是藥物不良反應(yīng)發(fā)生的主要原因,亞臨床甲亢狀態(tài)不僅會導(dǎo)致震顫、焦慮、失眠、畏熱、心悸等高代謝癥狀,還會導(dǎo)致絕經(jīng)后婦女骨質(zhì)疏松、心律異常等[6]。④在依從性評價中,干預(yù)組有9 位患者依從性不好,占12.50%;對照組有18 位患者依從性不好,占26.87%,干預(yù)組的依從性明顯好于對照組。患者依從性的提高有利于醫(yī)務(wù)人員精確的控制甲狀腺激素抑制治療的程度,及時做出正確的劑量調(diào)整,最終使患者受益。患者依從性越高,臨床治療效果越好。⑤淋巴結(jié)轉(zhuǎn)移情況評價:干預(yù)組7 位患者出現(xiàn)了淋巴結(jié)轉(zhuǎn)移,對照組58位患者出現(xiàn)了淋巴結(jié)轉(zhuǎn)移,干預(yù)組未轉(zhuǎn)移患者比例明顯高于對照組。這表明接受臨床藥師使用的人工智能管理系統(tǒng)給予個體化治療,并及時隨訪能夠顯著的降低淋巴結(jié)轉(zhuǎn)移率。⑥復(fù)查B 超情況評價:干預(yù)組中6 位患者未復(fù)查B 超,對照組中5 位患者未復(fù)查B 超,兩組B 超復(fù)查情況差異無統(tǒng)計學(xué)意義。
3.3 臨床藥師使用人工智能系統(tǒng)是DTC 患者術(shù)后健康管理的有效方式
本研究表明,臨床藥師發(fā)揮專業(yè)優(yōu)勢,同時使用人工智能管理系統(tǒng)對DTC 術(shù)后患者進行管理,不僅提高了甲狀腺功能的達標(biāo)率,還大大縮短了該項的達標(biāo)時間,改善了患者的依從性,明顯降低了淋巴結(jié)轉(zhuǎn)移率。
臨床藥師參與DTC 術(shù)后管理的方式有:①入院時將患者基本信息錄入人工智能管理系統(tǒng)中,并進行入院教育,內(nèi)容包括:攝入均衡營養(yǎng)的膳食;養(yǎng)成健康的生活習(xí)慣,將有益的體育運動融入到日常生活中;正確認識分化型甲狀腺癌,減少心理負擔(dān),選擇合適的治療方案。②住院期間為患者提供藥學(xué)咨詢,及時解決患者及家屬在藥物治療方面的問題;定期集中講解DTC 術(shù)后的用藥知識、藥物不良反應(yīng)及處理措施等,指導(dǎo)患者家屬妥善照顧患者。③藥師對患者進行藥學(xué)教育,并制定隨訪計劃,教育患者術(shù)后定期隨訪、按時服藥。④臨床藥師根據(jù)人工智能系統(tǒng)提示,定期對患者進行隨訪,監(jiān)測其甲狀腺功能抑制情況、藥物不良反應(yīng)發(fā)生情況及用藥依從性、淋巴結(jié)轉(zhuǎn)移情況等,并提醒患者定期門診復(fù)診;患者門診復(fù)查后,臨床藥師將本次復(fù)查結(jié)果錄入人工智能管理系統(tǒng),根據(jù)控制情況進行個體化指導(dǎo)。
目前,臨床藥師參與DTC 患者術(shù)后管理尚無確切而完善的體系,DTC 患者的術(shù)后管理對于預(yù)防復(fù)發(fā)、監(jiān)測患者控制情況尤為重要;隨著臨床藥學(xué)和信息技術(shù)的不斷發(fā)展,臨床藥師結(jié)合自主研發(fā)的人工智能系統(tǒng)來管理DTC 術(shù)后患者,為臨床提供了一種新的管理模式。但由于隨訪時間較短,樣本量較小,本研究還存在論證上的某些偏頗。故進一步完善臨床藥師參與DTC 術(shù)后管理流程尤為必要,以期今后推廣應(yīng)用到其他疾病的術(shù)后管理上。