首發急性缺血性腦卒中患者認知障礙發生的危險因素及對Lp-PLA2、sCD40L的相關性研究
單娜,趙麗,林曉東
(秦皇島市第二醫院神經內科,河北 秦皇島 066600)
急性缺血性腦卒中是指由于各類原因導致機體局部或廣泛腦血管狹窄甚至完全閉塞,使腦組織處于缺氧缺血,進一步出現軟化、壞死、神經功能缺損[1]。認知障礙和腦血管疾病病理生理機制相似,且與癡呆均是缺血性腦卒中主要并發癥[2]。相關研究[3]顯示,存在缺血性卒中病史患者中癡呆患病率是無卒中史患者的3.5~5.8倍。卒中后3~6 個月是患者認知功能障礙發生高風險時段,且可能持續存在,早期識別腦卒中認知障礙發生風險可為患者后續認知康復提供幫助。脂蛋白相關磷脂酶 A2(lipoprotein-associated phospholipase A2,Lp-PLA2)主要由成熟巨噬細胞合成及分泌,作為炎癥標志物直接參與動脈粥樣硬化早期炎癥反應,參與腦卒中的發生過程[4]。可溶性CD40L(soluble cluster differentiation 40 ligand,sCD40L)是重要免疫炎癥介質,異常表達狀態可激活機體炎癥反應,導致機體免疫紊亂與氧化應激,加快神經系統退化,增加神經毒性易損性[5]。Lp-PLA2、sCD40L均參與腦卒中患者機體炎癥反應,因而推測 Lp-PLA2、sCD40L可能與輕度認知功能障礙相關。本研究旨在探討首發急性缺血性腦卒中患者認知障礙發生的危險因素及其與LP-PLA2、sCD40L的相關性。
1 資料與方法
1.1 一般資料
選取2015年1月至2021年8月秦皇島市第二醫院收治的122例首發急性缺血性腦卒中患者為研究對象。其中,男性67例,女性55例;平均年齡(69.39±5.02)歲;合并疾病類型:高血壓75例,糖尿病28例,高血脂24例;梗死部位:頂葉15例,額葉11例,基底23例,腦干27例,顳葉10例,丘腦9例,小腦10例,枕葉17例;文化程度:大專及以上27例,初中及高中53例,小學38例,文盲4例。根據卒中發生后3個月蒙特利爾認知(MoCA)量表評分結果分為認知障礙組(n=55)和非認知障礙組(n=67)。本研究經醫院倫理委員會批準,患者及家屬知情同意。兩組患者一般資料比較,差異無統計學意義(P>0.05)。納入標準:(1)符合中華醫學會神經病學分會制訂的《中國急性缺血性腦卒中治療指南》中急性缺血性腦卒中診斷標準[6];(2)患者為初次發病;(3)年齡≥18歲;(4)意識清楚,能夠配合各項量表的調查;(5)疾病確診前無認知功能障礙癥狀。排除標準:(1)由于其他感染、中毒、遺傳、代謝性疾病等導致的認知障礙,例如甲狀腺功能低下、帕金森病、阿爾茲海默癥等;(2)因嚴重失語、嚴重聽力或視力障礙不能配合者;(3)合并全身性感染或惡性腫瘤;(4)有焦慮、抑郁等精神障礙者;(5)既往腦外傷、明確腦卒中發病史、出血性腦血管疾病患者;(6)臨床資料不全者。
1.2 方法
1.2.1 一般資料收集 包括一般情況(性別、年齡、體溫、血壓、脈搏、呼吸、既往疾病史等)及輔助檢查(血氣分析、血常規、影像學檢查結果等)。根據入院前首次CT /MRI掃描結果確定梗死部位,關鍵部位包括額葉、顳葉、基底、丘腦,非關鍵部位包括頂葉、枕葉、腦干、小腦。
1.2.2 認知功能障礙檢測 卒中發生后3個月,采用蒙特利爾認知(montreal cognitive assessment,MoCA)量表[7]進行測試,包括詞語流暢性測試、執行控制、視空間功能、瞬時與5 min延遲記憶等,受教育年限<12年者在原始分上1分進行校正。采用畫鐘試驗進行執行控制和視空間功能測試,要求患者在白紙上畫一直徑10 cm左右的圓,標記1~12點刻度,標出11:10時針與分針位置,采用5分制計分;通過詞語流暢性試驗測試語言功能,具體操作:要求患者1 min內盡最大可能性說出動物名稱,采用5分制計分;采用數字廣度測驗進行記憶和注意功能測試,具體操作為:要求患者分別用順序和顛倒順序復述一組位數逐漸增加的數據,以順背與倒背最高位數相加作為最終得分。測試過程采用統一指導用語及測試工具,在同一環境下進行,由經驗豐富的神經內科醫師進行操作并判定結果。MoCA評分越高代表認知功能越好。MoCA評分<26分為認知功能障礙,MoCA評分≥26 分為無認知功能障礙。
1.2.3 血清Lp-PLA2、sCD40L水平檢測 于疾病發生第3天清晨抽取3 mL空腹靜脈血,抗凝處理,3 000 rpm離心15 min,分離血清,sCD40L通過雙抗體夾心酶聯免疫吸附法測定;Lp-PLA2通過免疫增強散射比濁法檢測。試劑盒來自南京諾爾曼生物技術有限公司,操作按試劑盒說明進行。
1.3 觀察指標
(1)患者血清Lp-PLA2、sCD40L水平;(2)血清Lp-PLA2、sCD40L對患者認知障礙發生的預測評估價值;(3)血清Lp-PLA2、sCD40L水平與MoCA評分的相關性;(4)影響首發急性缺血性腦卒中患者認知障礙發生的單因素;(5)影響首發急性缺血性腦卒中患者認知障礙發生的危險因素。
1.4 統計學分析
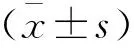
2 結果
2.1 兩組患者血清Lp-PLA2、sCD40L水平比較
認知障礙組患者血清Lp-PLA2、sCD40L水平高于非認知障礙組,差異有統計學意義(P<0.05)。見表1。

表1 兩組患者血清Lp-PLA2、sCD40L水平比較
2.2 血清Lp-PLA2、sCD40L對患者認知障礙發生的預測價值
Lp-PLA2、sCD40L單獨及聯合檢測預測首發急性缺血性腦卒中患者認知障礙發生的ROC曲線下面積(AUC)分別為0.740、0.730、0.850。聯合檢測預測價值高于單獨檢測(P<0.05)。見表2。

表2 血清Lp-PLA2、sCD40L對患者認知障礙發生的預測價值
2.3 血清Lp-PLA2、sCD40L水平與MoCA評分的相關性
認知障礙組患者MoCA評分為(20.70±2.88)分,非認知障礙組患者MoCA評分為(27.97±1.53)分。相關性分析顯示,首發急性缺血性腦卒中患者血清Lp-PLA2、sCD40L水平與MoCA評分呈現負相關(r=-0.320、-0.309,P<0.05)。
2.4 影響首發急性缺血性腦卒中患者認知障礙發生的單因素分析
不同性別、年齡、文化程度、高血壓病史、房顫情況、吸煙史、飲酒史患者認知障礙發生情況比較,差異無統計學意義(P>0.05);合并糖尿病、合并高血脂、病灶位于關鍵部位患者認知障礙發生比例高于未合并糖尿病、未合并高血脂、病灶位于非關鍵部位患者(P<0.05)。見表3。
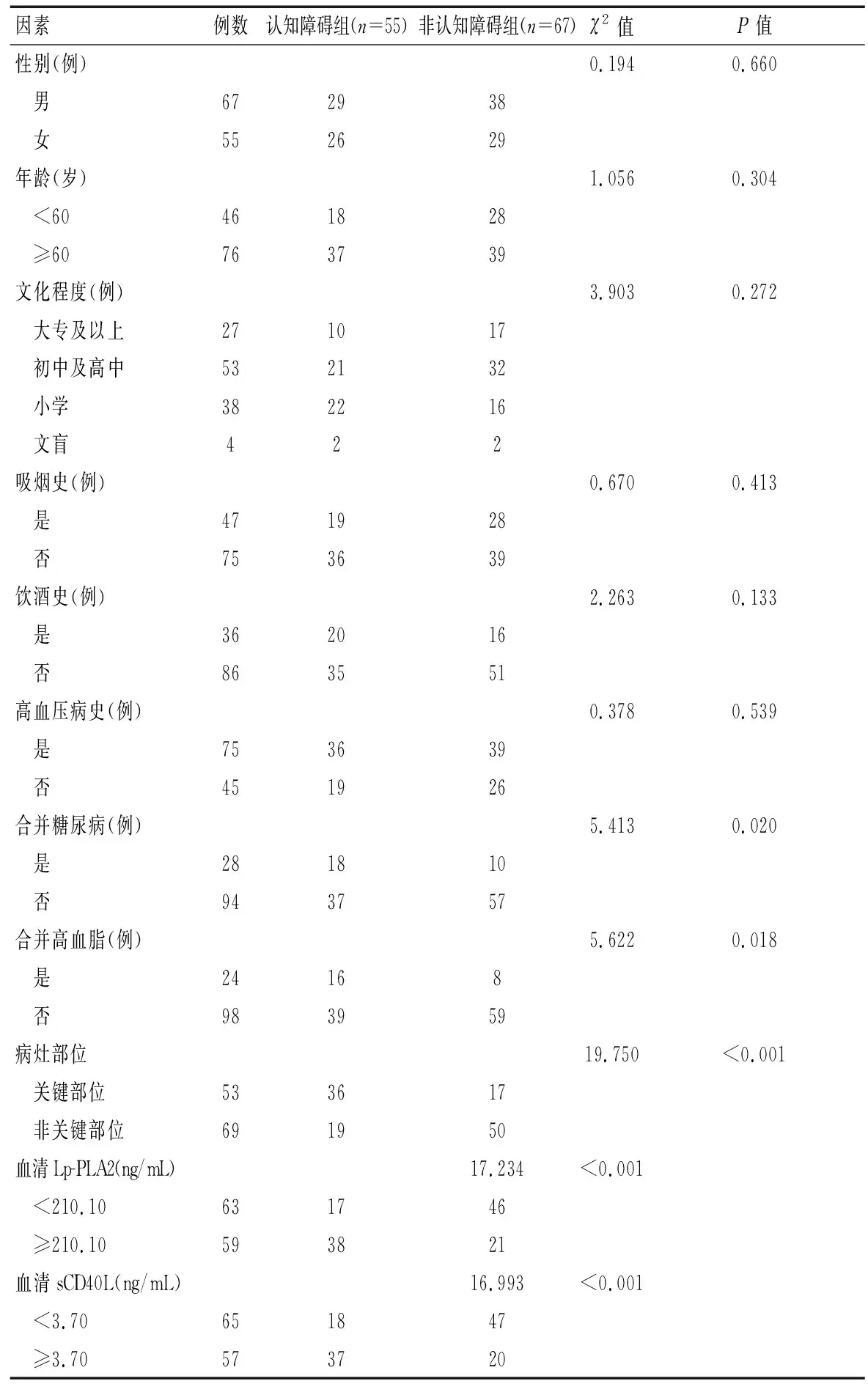
表3 影響首發急性缺血性腦卒中患者認知障礙發生的單因素分析
2.5 影響首發急性缺血性腦卒中患者認知障礙發生的危險因素
以認知功能障礙發生為因變量,差異有統計學意義單因素為自變量進行賦值:合并糖尿病(無=0,有=1)、合并高脂血(無=0,有=1)、病灶部位(非關鍵部位=0,關鍵部位=1)、血清Lp-PLA2水平(<211.40ng/mL=0,≥211.40ng/mL=1)、血清sCD40L水平(<3.70ng/mL=0,≥3.70ng/mL=1)。回歸分析顯示,合并糖尿病、合并高脂血、病灶位于關鍵部位(額葉、顳葉、基底、丘腦)、血清Lp-PLA2高表達、血清sCD40L高表達是首發急性缺血性腦卒中患者認知障礙發生的獨立危險因素(P<0.05)。見表4。

表4 影響首發急性缺血性腦卒中患者認知障礙發生的Logistic回歸分析
3 討論
近年來,隨著人口老齡化進程的加快以及飲食結構變化,缺血性腦卒中發病率升高,且致死致殘率較高[8]。認知功能障礙是腦卒中常見并發癥之一,嚴重影響患者預后狀態。研究[9]表明,高血糖可使得血管基底膜增厚,增加缺血缺氧性腦損害發生率,還可影響其他代謝紊亂以及神經生化改變,最終導致腦認知功能損害。本研究中合并糖尿病患者認知功能障礙發生風險達到未合并糖尿病患者的1.504倍,與上述研究結果一致。一方面糖尿病降低患者海馬區神經元密度;另一方面海馬區和部分腦皮質存在高密度胰島素受體,胰島素缺乏可使得這些部位信息傳遞出現紊亂,導致神經毒性物質生成,引起細胞損傷,進而發生認知功能損傷;此外,糖尿病也是一種慢性炎癥狀態,過度活化炎癥細胞會進一步損傷神經元和血管內皮細胞,加重認知功能障礙。Ozen等[10]研究顯示,血脂異常一方面是缺血性卒中的獨立的危險因素,另一方面可加速全身動脈粥樣硬化,影響認知功能。本研究中高血脂患者認知功能障礙發生風險高于未合并高血脂癥患者(P<0.05),與上述研究結果一致。總膽固醇、甘油三酯、低密度脂蛋白膽固醇高表達增加β淀粉樣蛋白生成,促進神經毒性原纖維和神經炎形成;高密度脂蛋白膽固醇低表達和神經性斑塊及神經纖維纏結數量的增加有關,加速認知障礙進展。Chen等[11]針對急性腔隙性腦梗死群體研究發現,基底神經節梗死影響卒中后認知,基底神經節梗死患者認知功能障礙發生風險相較于非基底神經節患者更高。本研究中病灶位于包括額葉、顳葉、基底、丘腦在內的關鍵部位患者認知功能障礙發生風險明顯高于頂葉、枕葉、腦干、小腦非關鍵部位患者(P<0.05),可能與不同部位參與不同認知領域有關,額葉病變影響執行能力、記憶、語言等,與其他皮質相比,前額葉皮層與許多皮質區域、基底神經節、丘腦高度相連,這些連接使前額葉皮層在執行功能中發揮關鍵作用;顳葉顯著影響記憶功能,尤其是延遲記憶,同時也對執行功能有一定影響;基底節與丘腦共同參與皮質-紋狀體-蒼白球-黑質-丘腦-皮質環路系統,基底節梗死影響學習任務速度,受損表現和額葉受損相似,增加認知功能障礙發生風險[12]。
現階段,炎癥反應在血管性認知障礙疾病發病機制中愈發受到重視。Lp-PLA2可促使炎癥因子產生,介導局部炎癥反應,損傷血管內皮,降解纖維帽膠原基質,進而導致缺血性腦卒中[13]。本研究中,高Lp-PLA2表達與認知功能減退相關(P<0.05),也是首發急性缺血性腦卒中患者認知功能障礙發生的獨立危險因素(P<0.05),提示降低血Lp-PLA2水平,對防治卒中后認知功能障礙具有一定作用。Lp-PLA2在脂代謝、前額葉皮質功能、認知功能中發揮重要作用,通過激活炎性反應、血管內皮破壞神經元和神經通路,導致認知功能受損。CD40L主要表達于星形膠質細胞、CD4+T細胞、血小板等,而sCD40L是膜型CD40L水解而成。體外實驗發現,sCD40L高表達增強淀粉樣β誘導的膠質細胞活化,使得大量炎癥因子、谷氨酸鹽、活性氮族等生成,上述毒性物質一方面使得膠質細胞清除淀粉樣β斑塊的能力降低,另一方面促進炎性反應損傷神經元,形成炎癥反應惡性循環[14]。本研究也顯示,認知功能障礙患者血清sCD40L表達水平高于非認知功能障礙患者(P<0.05),sCD40L高表達是首發急性缺血性腦卒中患者認知功能障礙發生的獨立危險因素(P<0.05)。血清sCD40L高表達損傷神經元,影響免疫細胞功能,損傷內皮細胞再生能力,導致腦血流量調節異常,引起腦灌注損傷,降低其清除淀粉樣β蛋白的能力,導致淀粉樣β蛋白沉積,持續引起神經元、突觸等損傷,增加患者認知功能障礙發生風險[15]。進一步分析血清Lp-PLA2、sCD40L表達水平對首發急性缺血性腦卒中患者認知功能障礙發生的預測評估價值,結果顯示,二者聯合檢測的AUC為0.850,具有較高的預測價值(P<0.05)。血清Lp-PLA2、sCD40L可能在首發急性缺血性腦卒中患者認知功能障礙發生發展中具有重要作用,對于患者認知功能障礙風險監測具有重要意義,可在一定程度上幫助盡早發現認知功能障礙高風險患者,及早給予積極合理的治療,從而延緩其認知功能進一步惡化。
綜上所述,血清Lp-PLA2、sCD40L高表達與首發急性缺血性腦卒中患者認知障礙發生相關,對患者認知功能障礙發生有預測價值。此外,合并糖尿病、合并高脂血、病灶位于關鍵部位是患者認知功能障礙發生的獨立危險因素,臨床需予以警惕。

