Delorme術聯合PPH治療完全性直腸脫垂的療效
竇海鵬,趙丹華,姚興偉,鄧金偉,柴亮聽
(1.邯鄲市第一醫院肛腸外科;2 河北工程大學附屬醫院心內科,河北 邯鄲 056000;3.武安市上團城鄉衛生院肛腸外科,河北 武安 056300;4.邯鄲市第一醫院檢驗科,河北 邯鄲 056000)
完全性直腸脫垂(rectal prolapse,RP)是肛腸科較多見盆底性病癥,主要表現為肛門瘙癢、肛周黏液異常滲出、便秘、異物感及便血等,嚴重影響患者生活質量[1-2]。該病治療難度較高,臨床主要給予手術療法,減輕患者癥狀,改善導致脫垂癥狀的原發因素。不同手術方法治療完全性RP各具利弊,如傳統開腹術,雖術法簡單,但患者術后易產生肛門腸梗阻、感染以及出血等并發癥,使術后康復延遲[3];經會陰直腸黏膜剝除肌層折疊術(Delorme術)可不通過腹腔、創傷較小,且能在直視下進行手術,雖手術相關風險較少,但其遠期的復發率較高,易出現排便困難無法緩解等現象[4];痔上直腸黏膜環切(procedure for prolapse and hemorrhoids,PPH)術創傷較小,且術后其恢復較快,但患者術后常并發排便困難及肛門狹窄等,加之吻合器切除腸壁的寬度具有局限性,導致適應癥的范圍較少[5]。目前,Delorme聯合PPH術治療完全性RP的相關研究較少。本研究旨在探討Delorme聯合PPH術治療完全性RP的臨床療效。
1 資料與方法
1.1 一般資料
選擇2017年1月至2017年12月邯鄲市第一醫院收治的60例完全性RP患者為研究對象,按照手術方式不同分為Delorme術組和Delorme+PPH術組,每組各30例。本研究經院倫理委員會審核批準,患者知情同意。兩組患者年齡、性別、病程等一般資料比較,差異無統計學意義(P>0.05)。見表1。納入標準:(1)符合完全性RP診斷[6]標準;通過肛管直腸測壓顯示存在肛門處括約肌松弛現象,肛管反射顯著遲鈍;(2)腸鏡檢測顯示未患結腸性的病變;(3)排便造影表明存在RP癥狀,且為Ⅱ度或Ⅲ度的完全性RP;(4)非孕婦、哺乳期及精神病癥者;(5)臨床資料齊全。排除標準:(1)實施結腸的運輸試驗,存在傳輸性的便秘癥狀;(2)肝腎等重大臟器功能存在異常;(3)存在消化道的潰瘍等病癥;(4)凝血功能障礙;(5)既往盆腔或腹部手術史等。
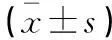
表1 兩組患者一般資料比較
1.2 方法
Delorme術組予以Delorme術治療:選擇患者折刀位或截石位加以麻醉,且麻醉區在其蛛網膜的下腔部;對粘膜及其下層自齒狀線的上方1 cm位置予以環形切開,并進行袖套狀的剝離,令患者直腸環形的基層到其脫垂頂點徹底充分顯露;接著進行2-0薇喬縫針加以縫合;選粘膜的切緣處進行縫合,在進針后實施4~5次肌層的折疊縫合;接著自另一個切緣處進行出針,以完成吻合,然后依據此法共進行12針左右縫合,最后完成環狀的縫合。Delorme+PPH術組予以Delorme聯合PPH術治療:對患者放置特制的肛管處擴張器,接著予以4針縫合,進而固定擴張器;接著進行縫合,在縫合時實施3-0可吸收的荷包法,縫合處選于齒線位置3 cm的粘膜下,接著放置吻合器頭,適當對荷包線進行收緊切邊打結;然后對結扎線進行牽拉,以令擬切除的組織完全進到釘倉,并在此時依據標識部位對吻合器進行旋緊,接著擊發此吻合器且在60 s后取出,檢查患者吻合口處的血液對出血量加以判斷;
出血點較小患者實施電刀電凝進行止血,而裂口較大患者則實施8字縫合法,縫合時實施可跨吻合口3-0的可吸收線;檢測無出血現象后,再行對肛管的擴張器進行拆除。
1.3 觀察指標
(1)臨床療效[7]:治愈為臨床相關癥狀及體征皆消失,Ⅱ度及Ⅲ度癥狀徹底消失,未見直腸脫出肛外,直腸全層未發現再次的脫出現象;有效為臨床相關癥狀及體征皆基本消失,直腸脫出明顯減輕;無效為病癥未改善甚至惡化。總治愈率=(有效+治愈)例數/總例數×100%。(2)肛門直腸壓力:最大收縮壓(MSP)、最大靜息壓(MRP)、直腸感覺容量。(3)臨床恢復狀況[8]:術后30 d對肛門墜脹、控便能力及肛門潮濕進行評分;各項評分皆為0~2分,患者評分越高則臨床恢復狀況越差。(4)并發癥發生情況:包括吻合口感染、排便困難、吻合口出血、直腸狹窄及發熱等。(5)治療1年后復發狀況。
1.4 統計學分析
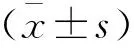
2 結果
2.1 兩組患者臨床療效比較
治療后,Delorme+PPH術組患者總治愈率高于Delorme術組,差異有統計學意義(P<0.05)。見表2。
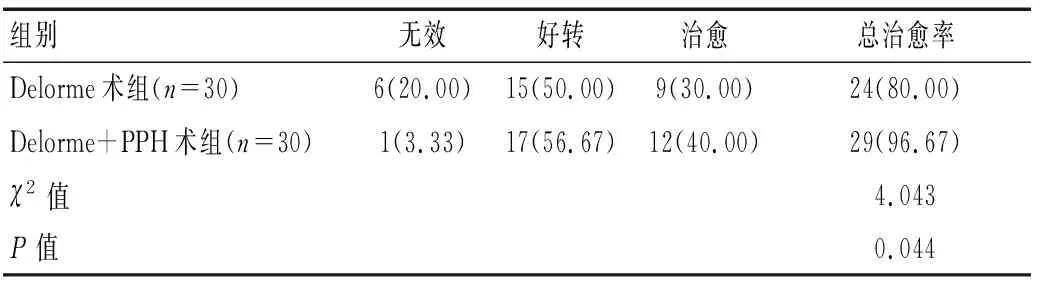
表2 兩組患者臨床療效比較[n(%)]
2.2 兩組患者肛門直腸壓力比較
治療前,兩組患者肛門直腸MSP、MRP及直腸感覺容量比較,差異無統計學意義(P>0.05)。治療后,兩組患者MSP及MRP均增加(P<0.05),且Delorme+PPH術組高于Delorme術組(P<0.05);直腸感覺容量均降低(P<0.05),且Delorme+PPH術組低于Delorme術組(P<0.05)。見表3。
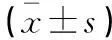
表3 兩組肛門直腸壓力比較
2.3 兩組患者臨床恢復狀況比較
治療后,Delorme+PPH術組患者臨床恢復狀況優于Delorme術組(P<0.05)。見表4。

表4 兩組患者臨床恢復狀況比較分)
2.4 兩組患者并發癥發生情況比較
Delorme+PPH術組患者并發癥總發生率低于Delorme術組,差異有統計學意義(P<0.05)。見表5。

表5 兩組患者并發癥發生情況比較[n(%)]
2.5 兩組患者治療1年后復發狀況比較
Delorme術組患者總治愈24例,復發7例(29.17%);Delorme+PPH術組患者總治愈29例,復發2例(6.90%)。隨訪1年后,Delorme+PPH術組患者復發率低于Delorme術組(χ2=4.620,P=0.032)。
3 討論
完全性RP因腹壓增加或分娩等多樣因素所引發,患者直腸、肛管及乙狀結腸的壁部或全層向下移,并落出于肛門外部,導致肛門失禁[9-10]。該病病因多樣,療法多樣,每種術式各有優缺點,主要解決某個或多個解剖的異常,需依照其適應證選擇更合適的術式。Delorme術可顯著改善患者脫垂的外觀狀態,有效修補折疊處的內括約肌,進而對會陰處神經加以刺激,增強患者內外括約肌的功能,改善其伴發的失禁及排便困難等癥狀,術后第2天患者便能正常活動,術后相應管理較簡單[11-13]。研究[14]表明,當前治療完全性RP手術有50多種,且較理想的方法是多種術法綜合應用,相輔相成,取長補短。相對單一術法,綜合治療療效更佳,故臨床開創術式聯用成為當前研究熱點,但尚無統一定論。單純PPH術主要適合治療Ⅰ~Ⅱ度完全性RP,在Delorme術基礎之上聯用PPH術,可更有效調控吻合器的腸壁寬度,增強患者排便能力,可降低齒狀線附近松弛且堆積的直腸黏膜,對吻合口進行有效壓迫,繼而達到有效止血的目的[15-16]。
本研究結果顯示,治療后,Delorme+PPH術組患者總治愈率高于Delorme術組(P<0.05),提示Delorme術聯合PPH術治療療效更好。Delorme+PPH術組患者MSP及MRP高于Delorme術組(P<0.05);直腸感覺容量低于Delorme術組(P<0.05),提示Delorme術聯合PPH術治療,更能有效改善患者肛門功能。Delorme+PPH術組的肛門墜脹、控便能力及肛門潮濕評分改善優于Delorme術組(P<0.05),說明Delorme術聯合PPH術治療更能有效改善臨床恢復狀況,原因可能是因為聯用PPH術可切除其多余的直腸黏膜,有效提拉脫垂在肛門外多于部分,繼而減輕其因肛管的堵塞導致便秘現象;能保持黏膜的平整性,改善脫垂現象,增強臨床療效;能增加直腸壁肌層及黏膜層吻合效果,填補患者直腸的薄弱部位,加快直腸相關生理功能的恢復,達到改善其臨床體征及癥狀的目的[17-18]。Delorme+PPH術組患者術后并發癥總發生率及復發率更低(P<0.05),說明Delorme術聯合PPH術治療能減少術后并發癥發生,降低復發率,原因是聯合兩術可更有效對腸壁寬度實施的吻合器加以控制,還可能與術后肛門墜脹感、控便能力及肛門潮濕度改善相關。Ⅱ、Ⅲ度患者在術后仍需積極進行原發病的治療,提高體質,平時需養成定時排便習慣,方可獲得更佳療效。此外,實施聯合術時還需注意,在黏膜下層實施PPH荷包牽拉縫合時,應規避過度牽拉使直腸肌層受損,牽拉不夠又易使黏膜發生撕裂,導致切除效果遭到影響。
綜上,Delorme術聯合PPH術治療完全性RP的療效較好,可有效調節肛門直腸壓力,改善肛門墜脹、控便能力及肛門潮濕現象,并發癥更少,復發率更低。因本研究的相關樣本量較少,故需增多樣本量加以證實后再行推廣與使用。

