IMRT聯合S-1治療進展期食管癌患者的療效及對NLR、PLR等相關指標及預后的影響
呂晶晶 鄒明雷 付培彪
食管癌發病隱匿,侵襲性強,死亡率較高,是一種常見的常見的消化道惡性腫瘤,僅次于胃癌,臨床上多以進行性吞咽困難、乏力、癌痛等為主要表現,若不及時診治,勢必會影響患者的身心健康及生命安全[1]。而目前針對食管癌患者臨床上仍以手術治療為主,但也僅有約20%的患者可接受根治性手術,而其余患者就診時因轉移而無法手術,因此,放化療成為局部進展期食管癌患者的標準治療方法,其中對于放療,研究表明單純的放療對局部進展期食管癌的療效欠佳,鑒于其常規放射治療局部漏照的局限性及劑量調整的多方因素,致使無法深入治療,失敗率較高,而著重于放射治療(IMRT)可在保護正常器官功能的同時,還能在靶區匹配相應的高劑量治療,對提高病灶區劑量調控和抑制腫瘤遠端轉移具有靈活性[2-3]。本實驗旨在通過分析IMRT聯合S-1對進展期食管癌患者的療效及NLR、PLR等指標及預后改善情況,為進展期食管癌提供一定的實驗數據和臨床選擇性的治療參照。
1 資料與方法
1.1 一般資料
選取2018年10月~2020年11月收治的79例局部晚期食管癌患者,按照數字隨機法,分為研究組、對照組,其中研究組39例,采用IMRT聯合S-1治療,男性29例、女性10例;年齡62~86歲,平均年齡為(73.5+10.0)歲;腫瘤部位:頸段5例,胸中上段20例,胸中下段14例;病變長度3~8 cm,平均病變長度為(4.5±0.4)cm;TNM分期:Ⅱ期26例、Ⅲ期13例;病理類型:鱗癌24例,腺癌15例;對照組40例,采用常規放療聯合S-1治療,男性31例、女性9例;年齡60~86歲,平均年齡為(73.2+9.8)歲;腫瘤部位:頸段7例,胸中上段22例,胸中下段11例;病變長度3~7 cm,平均病變長度為(4.2±0.5)cm;TNM分期:Ⅱ期29例、Ⅲ期11例;病理類型:鱗癌26例,腺癌14例。兩組患者一般資料及臨床相關癥狀比較差異不顯著(P>0.05),可比性高。
1.2 納入標準
所有患者有病例支持,病理結果均為局部進展期食管癌患者,且預計生存期>3個月;所有患者治療前均排除心、肺、腎等重要臟器功能障礙者;所有患者均無放化療禁忌癥且無多種癌癥或多個器官出現癌變者;所有患者及家屬已從良好,根據倫理知情同意書簽字治療。
1.3 治療方法
1.3.1 對照組 定位射野(用常規模擬機)后,照射順序依次設置為食管癌病灶區上、下外擴3 cm,左、右外擴1 cm。當患者頸段、胸中上段發生鎖骨淋巴結轉移時,需行雙鎖骨上預防照射,同時口服替吉奧膠囊治療,40 mg/m2,2次/日,放療第1天飯后服用,連續用藥1個療程(2周)后停服1周,再繼續用藥2個療程,結束放療后再持續用藥2個療程。
1.3.2 研究組 腫瘤靶區照射范圍(CTV)主要包括:CT下可見食管病灶,其前后左右外擴5~12 mm,上下擴0.5~5 cm,為CTV/CTV1/PTV/PGTV,CTV1前后左右上下外擴5~10 mm,為PTV1;GTVnd為CT下可見腫大轉移淋巴結,其外擴5~8 mm為PTVnd;CTV/CTV1/CTV2包括淋巴結引流區,其外擴5~10 mm為PTV/PTV2(做或不做淋巴引流區預防照射)。95%PTV/PTV2:45~57.6Gy/25~33f,95%PTV1/PGTV:53.75~66.25Gy/25~33f,95%PGTVnd:50.4~66.25Gy/27~32f。正常組織限量:心臟V30<40%,V40<30%,脊髓最大劑量小于40~50Gy,雙肺V20<20%~25%,V5<55%~68%,5次/周,連續治療6周,同時口服替吉奧膠囊治療,40 mg/m2,2次/日,放療第1天飯后服用,連續用藥1個療程(2周)后停服1周,再繼續用藥2個療程,結束放療后再持續用藥2個療程。
1.4 評估指標
治療3個月,依照實體瘤療效評價標準[4]比較兩組患者臨床療效的差異情況.完全緩解(CR):病灶完全消失,且維持4周以上;部分緩解 (PR) :病灶最大徑縮小≥30% ,且維持4周以上;穩定(SD):病灶最大徑縮小<30%或增大<20% ;進展 (PD):病灶最大徑增大≥20%或出現新病灶。疾病控制率= (CR+PR+SD) /總人數×100%)。比較兩組患者治療后不良反應的差異情況。比較兩組患者治療前后預后相關指標(中性粒細胞/淋巴細胞比值(NLR)、血小板/淋巴細胞比值(PLR)及淋巴細胞/單核細胞比值(LMR))的差異情況。比較兩組患者治療前后的一般狀況(KPS)評分[5]的差異情況。
1.5 統計學方法
應用SPSS 2.0 統計軟件分析,計量資料及計數資料分別用獨立樣本t檢驗及卡方檢驗。當P<0.05時,有統計學意義。
2 結果
2.1 兩組患者的臨床療效差異情況比較
治療3個月,研究組疾病控制率(94.9%)顯著高于對照組(80.0%)(P<0.05),見表1。

表1 兩組患者的臨床療效差異情況(例,%)
2.2 兩組患者治療后不良反應情況比較
治療后研究組不良反應發生率(12.8%)顯著低于對照組(35.0%)(P>0.05),見表2。

表2 兩組患者治療后不良反應情況比較(例,%)
2.3 兩組患者治療前后相關指標比較
治療前兩組患者相關血清指標及KPS評分比較無差異(P>0.05),而治療后研究組相關血清指標及的KPS評分均較對照組明顯改善(P<0.05),見表3。
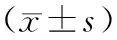
表3 兩組患者相關指標差異情況比較
3 討論
食管癌是比較多見的惡性腫瘤,且因人們長期無規律的生活及飲食習慣,我國食管癌的發病及病死率不斷呈上升趨勢,直接影響患者的生命安全[6-7]。當前,臨床主要以行外科手術切除為主流,但因由于該病早期發病癥狀不顯著,不易被發現,每當確診時,多數已進展為疾病晚期,錯過了最佳的治療時機,而臨床上對于中晚期食管癌目前多采用放化療的方式治療,其中單純放療應用較多,但隨著醫療技術的日新月異,越來越多的實驗表明單一的放射治療法對中晚期食管癌患者很難實現真正的痊愈,而IMRT則為新型放療技術,其可使瘤灶完全處在照射野內,同時多野照射可提高腫瘤靶區的適形度,從而有利于提高靶區劑量并使其均勻分布,另外在保證淋巴轉移灶接受足量照射劑量的同時,還可減輕放射對周圍正常組織所造成的損害[8-9]。而關于化療方案,大多食管癌患者不易耐受鉑類聯合紫杉類同時作用于臨床治療,而新型替吉奧膠囊有望成為代替類藥物,它作為一種氟尿嘧啶類,較5-氟尿嘧啶具有更高的血藥濃度,且抗癌活性更強及藥物毒性更小,同時口服安全方便,因此備受患者青睞[10]。因此本研究通過分析IMRT聯合S-1對進展期食管癌患者的療效及NLR、PLR等指標變化情況,旨在為臨床實驗數據和優化治療進展期食管癌患者提供參考借鑒和依據。
本研究結果顯示,治療3個月,研究組的疾病控制率(94.9%)顯著高于對照組(80.0%)(P<0.05),同時治療后研究組患者的不良反應率(12.8%)顯著低于對照組(35.0%)(P>0.05),本次結果顯示,IMRT可維持器官正常生理功能的前提下提高靶區照射劑量和效率,有利于提高局部病灶照射時間和恢復速度,從而及時抑制腫瘤由局部向遠端轉移的發生[11]。
研究表明腫瘤微環境對腫瘤細胞的增殖和遷移起著非常重要的作用,并可促進腫瘤的浸潤及轉移,而炎癥則是腫瘤微環境中重要的組成部分,且系統的炎癥反應可異常釋放炎癥介質及促炎細胞因子,從而經促血管生成、損傷DNA等引起腫瘤的增生及轉移,其中炎性指標NLR 或PLR升高的食管癌患者預后較差,分析可能與中性粒細胞或血小板介導的促腫瘤活性比淋巴細胞介導的抗腫瘤免疫活動更強有關,而LMR 升高則預示著預后較佳,考慮可能與淋巴細胞介導的抗腫瘤免疫活動比單核細胞介導的腫瘤免疫作用效果更佳[12]。本研究兩組患者治療前血清指標差異不顯著,無統計學意義(P>0.05),通過IMRTl聯合S-1治療后,治療組較對照組患者血清指標NLR、PLR明顯降低,LMR指數升高明顯(P<0.05),此從炎性指標角度進一步說明IMRT聯合S-1對進展期食管癌患者的療效更優,預后更佳[13]。最后我們對兩組患者治療前后 KPS評分的差異情況作了比較,發現治療前兩組患者的KPS評分比較無差異(P>0.05),而治療后研究組患者的KPS評分較對照組改善明顯(P<0.05),進一步表明IMRT對中晚期食管癌患者治療的優勢所在[14]。
綜上所述,IMRTl聯合S-1治療局部晚期食管癌療效更加顯著,且不良反應較輕,同時可明顯改善患者預后,值得臨床推廣應用。

