β-Ⅰ型膠原羧基端肽、血清鐵蛋白水平與脆性骨折的相關性研究
劉曉輝,李梅花
西安高新醫院骨一科,陜西西安 710000
相關研究顯示,隨著我國人口老齡化進程的加深,預計到2025年我國60歲以上人口數量將超過3億,占全國總人口數量的21%左右[1]。已有研究表明,老年人無論是男性還是女性,骨質疏松的發生率均會隨著年齡增長而升高[2]。對于骨質疏松患者,脆性骨折是發病率最高的一種骨折類型,也是骨質疏松最嚴重的并發癥,且年齡是脆性骨折的獨立危險因素[3]。脆性骨折的發生不僅給老年患者帶來巨大的經濟負擔,而且會明顯降低其生活質量。臨床上對此類骨折的治療主要包括手術治療與非手術治療,但由于患者年齡普遍較大,且合并骨質疏松,因此術后并發癥發生率較高,預后不良。臨床研究發現,對老年骨質疏松患者脆性骨折風險進行篩查,及時進行干預,能夠減少脆性骨折的發生[4]。研究發現,β-Ⅰ型膠原羧基端肽(β-CTX)、血清鐵蛋白(SF)為常用的骨代謝評價指標,能在一定程度上反映骨代謝程度[5]。但二者是否能夠預測骨質疏松患者脆性骨折發生風險目前尚無明確定論。本文探討了β-CTX、SF水平與脆性骨折的相關性,旨在預防骨質疏松患者發生脆性骨折,現報道如下。
1 資料與方法
1.1一般資料 選取本院2016年1月至2021年1月收治的80例脆性骨折患者作為研究對象,將其納入脆性骨折組。入選標準:符合脆性骨折的診斷標準,即骨密度檢查中的T值≤-2.5,且發生一處或者多處骨折[6];臨床資料完整;患者年齡≥60歲;無手術禁忌證;所有患者均為脆性骨折。排除標準:長期酗酒者;嚴重腦代謝疾病、腦血管疾病和癡呆病史者;嚴重聽力、視力障礙者;嚴重腎、肝、肺、心臟功能不全者;急性失血性貧血患者;合并感染或椎體腫瘤的患者;已接受糖皮質激素、雌激素、降鈣素及其他影響骨代謝藥物治療的患者;合并神經損傷的患者。另取同期來本院體檢的80例骨質疏松未出現骨折的患者納入骨質疏松組,患者骨密度T值≤-2.5且無脆性骨折發生。將80例骨密度T值≥-1.0的骨質正常者納入對照組。3組研究對象性別、年齡、合并基礎疾病情況比較,差異無統計學意義(P>0.05),具有可比性,見表1。本研究通過本院倫理委員會審核,所有研究對象均簽署知情同意書。

表1 3組一般資料比較
1.2方法 (1)一般資料收集:收集所有研究對象相關資料,其中包括年齡、基礎疾病、性別、身高、體質量、骨折史、住院期間營養供給情況等。(2)抽取所有受檢者的清晨空腹靜脈血5 mL,離心后取上清液,采用E170電化學發光免疫分析儀及配套設備、試劑(德國羅氏公司)檢測β-CTX、SF水平,期間室內質控在控,室間質評合格。(3)隨后對80例脆性骨折患者進行隨訪,采用Harris評分系統對其進行評價:<70分為差,納入預后不良組;70~<90分為良,90~100分為優,均納入預后良好組[7]。

2 結 果
2.13組β-CTX、SF水平比較 3組研究對象β-CTX、SF水平比較,差異有統計學意義(P<0.05),脆性骨折組β-CTX、SF水平明顯高于骨質疏松組與對照組(P<0.05),骨質疏松組β-CTX、SF水平明顯高于對照組(P<0.05)。見表2。
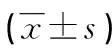
表2 3組β-CTX、SF水平比較
2.2β-CTX、SF水平與脆性骨折的相關性 Spearman相關分析結果顯示,β-CTX、SF水平與脆性骨折呈正相關(r=0.586、0.579,P<0.05)。
2.3預后良好組與預后不良組相關臨床指標比較 本研究中預后良好組58例,預后不良組22例。患者性別、年齡、體質量指數(BMI)、基礎疾病比較,差異無統計學意義(P>0.05),兩組患者骨折史、營養供給不足患者所占比例,以及β-CTX、SF水平比較,差異有統計學意義(P<0.05)。見表3。

表3 預后良好組與預后不良組相關臨床指標對比
2.4脆性骨折患者預后影響因素的Logistic回歸分析 Logistic回歸分析結果表明,骨折史、β-CTX、SF為脆性骨折患者預后的獨立危險因素(P<0.05)。見表4。

表4 脆性骨折患者預后影響因素的Logistic回歸分析
3 討 論
脆性骨折是骨質疏松最嚴重的后果,患者多為絕經后女性,女性患者占比高達85%[3]。目前國內對于脆性骨折風險的判斷多使用骨密度測定法,但部分項目檢測時間較長,不適合臨床大量推廣[3]。而骨代謝標志物雖能靈敏、及時反映短期骨代謝情況,但目前國內較缺乏大規模臨床研究證實這一說法。脆性骨折治療方法較多,且具有較好的治療效果。但有報道顯示,脆性骨折患者通過手術治療后很可能會出現骨折延遲愈合現象[8]。在骨折愈合過程中,患者骨膜細胞及斷端骨細胞會出現壞死,并逐漸由破骨細胞清除,形成新的骨細胞。老年患者因自身機體功能退化會導致愈合延遲的發生,影響手術治療效果[9]。有研究發現骨代謝標志物能獨立預測脆性骨折發生風險,并幫助預測脆性骨折患者預后情況[10]。而骨代謝物中主要分為骨形成標志物與骨吸收標志物。因此,對于脆性骨折的標志物研究具有重要價值。
本研究結果表明,3組研究對象β-CTX、SF水平比較,差異有統計學意義(P<0.05),脆性骨折組明顯高于骨質疏松組與對照組。由此證明,脆性骨折患者β-CTX、SF水平明顯升高。徐偉等[11]發現,β-CTX水平能預示髖部脆性骨折發生風險,應對這類人群加強監測,并進行介入干預,降低脆性骨折發生風險,與本研究結果相符。進一步分析可知:β-CTX屬于骨吸收標志物的一種,是Ⅰ型膠原蛋白羧基端降解產物,一旦機體骨吸收增強,Ⅰ型膠原降解,形成的β-CTX進入血液后可升高β-CTX水平[12]。鐵元素是人體的一種重要微量元素,鐵代謝會對許多細胞的生理功能產生影響,對骨細胞同樣如此。SF是血清Fe3+與去鐵蛋白形成的一種復合物,能在體內儲存鐵元素,維持體內鐵元素供應,通過對SF的檢測能夠判斷患者是否出現鐵缺失或鐵過載現象。SF水平與腫瘤、風濕性關節炎、骨質疏松等疾病具有一定相關性。臨床研究顯示,SF水平升高與年齡呈正相關[13]。而骨密度變化也與年齡呈正相關,如果應用骨密度能夠診斷骨質疏松癥,那么同樣可以應用SF對骨質疏松合并脆性骨折進行診斷。本研究發現,脆性骨折患者體內SF水平升高,也說明了SF與脆性骨折具有一定關系。
Spearman相關分析結果顯示,β-CTX、SF水平與脆性骨折呈正相關(P<0.05)。公愛鳳[14]的研究發現,應用骨代謝標志物總骨Ⅰ型前膠原氨基端延長肽、β-CTX和25-羥基維生素D3能夠預測老年骨質疏松癥患者髖部脆性骨折發生風險,為臨床治療工作提供了指導意見。此外,張偉等[15]也發現,骨元素含量、SF水平與老年股骨頸脆性骨折有關。以上研究表明,β-CTX、SF水平可能與骨折的發生具有一定關系,與本研究結果相符。本研究發現,預后良好組與預后不良組患者性別、年齡、BMI、基礎疾病比較,差異無統計學意義(P>0.05),兩組患者骨折史、營養供給不足患者所占比例以及β-CTX、SF水平比較,差異有統計學意義(P<0.05)。由此證明,脆性骨折患者預后不良的發生可能與骨折史、營養供給不足,以及β-CTX、SF水平升高具有一定關系。
本研究中Logistic回歸分析結果表明,骨折史、β-CTX、SF為影響脆性骨折患者預后的獨立危險因素(P<0.05)。因此,對于臨床上有骨折史或β-CTX、SF水平升高的患者要采取科學的應對措施,改善患者預后。GURBAN等[16]的報道也表明,骨折史患者因骨骼結構發生一定變化導致骨折發生風險升高,與本研究結果相符。此外,臨床上還需注意,對于骨折患者,除常規藥物與鈣元素的補充外,還需加強鍛煉,改善預后。
綜上所述,β-CTX、SF水平與脆性骨折具有相關性,且能預測脆性骨折患者預后不良。這提示β-CTX、SF水平升高者為脆性骨折高風險人群與術后不良預后人群。本研究為脆性骨折預防提供了參考。

