用腹腔鏡消化道穿孔修補術治療消化道穿孔的臨床效果觀察
文/梁天鋼
隨著近幾年的生活水平的不斷提升,人們的生活節奏逐漸加快,使越來越多的人失去了對飲食以及生活方式的重視程度,從而導致越來越多的消化道疾病患者出現。在生活中,常見的一種急腹癥就是上消化道穿孔,發病的主要原因是上消化道出現潰瘍。傳統的手術方式會給消化道穿孔患者帶來較大損傷,導致消化道穿孔患者術后傷口恢復速度慢,在恢復階段很容易出現傷口感染的現象,很大程度提高了術后其他并發癥發生情況的概率。由于微創技術迅速發展,對于消化道穿孔又出現了腹腔鏡手術的治療方式,腹腔鏡手術具有非常顯著的療效,腹腔鏡現已成為消化道穿孔的主要手術方式。本文特對用腹腔鏡消化道穿孔修補術治療消化道穿孔的臨床效果進行觀察,現報告如下。
1 資料和方法
1.1 一般資料
從2018年3月至2021年3月期間在本院就診的消化道穿孔患者中選取112例患者為研究對象,根據對消化道疾病的患者使用不同的手術方式將其分為對照組和觀察組。將其中采用開腹消化道穿孔修補術進行治療的56例患者設為對照組,將其中采用腹腔鏡消化道穿孔修補術進行治療的56例患者設為觀察組。對照組中,男31例、女25例;平均年齡(41.5±8.6)歲;平均病程(4.1±1.2)h。觀察組中,男30例、女26例;平均年齡(40.5±8.4)歲;平均病程(4.5±1.0)h。
納入標準:(1)第一次接受治療;(2)是否出現其他疾病;(3)如實了解本研究方案內容且自愿參與。排除標準:(1)不是第一次接受治療;(2)帶有其他疾病;(3)具有嚴重的認知功能障礙和無法配合臨床護理及量表調查者。兩組患者的一般資料間差異無統計學意義(P>0.05)。本研究已經通過本院醫學倫理委員會倫理審查批準。
1.2 方法
對照組采用開腹消化道穿孔修補術進行治療,具體如下。
對對照組患者采取傳統的手術方式開腹消化道穿孔修補術進行治療。進行傳統的開腹手術方法:應采取平臥的體位,硬膜外或氣插全麻,當麻醉起到一定的效果后,于患者的上腹正中取一長約4-7cm切口,逐漸進行切開入腹,要使穿孔的位置得到充分暴露,直視下修補穿孔部位,然后再用4號絲線將大網膜縫合到穿孔部位上。完成以上的操作后,使用生理鹽水沖洗腹腔至干凈,留置引流管后逐層關腹。
觀察組采用腹腔鏡消化道穿孔修補術對患者進行治療,具體操作如下。
對于觀察組的患者采用的是腹腔鏡消化道穿孔修補術對其進行治療。進行腹腔鏡消化道穿孔修補術的操作方法是:患者應采取平臥位,氣插全麻,當麻醉的效果起到作用后,常規消毒鋪巾,于臍下或臍上橫行切開皮膚約1cm,Veress針穿刺置氣腹成功后(壓力保持在12mmHg—4mmHg兩個數位之間),進10.5mm Trocar及腹腔鏡,監視下分別于左右肋弓下2cm與鎖骨中點交點處分別置5.5mm Trocar,并置入相應的腹腔鏡手術器械。將患者腹部內積液和漏入腹腔的食物殘渣使用吸引器清理干凈,然后對其穿孔的部位進行修補手術,最后使用3號可吸收線將大網膜縫合到穿孔部位上。當完成以上的操作后,再次用生理鹽水將患者腹腔盆沖洗至干凈,通過右上腹Trocar留置引流管,縫合切口。
(1)通過日常對兩組患者進行手術的時間、術中出血量、術后引流量情況記錄,求出每組患者平均值進行比較。
(2)對兩組患者使用不同的手術方式的術后腸粘連、腹腔內膿腫(包括腹盆腔膿腫、腸間隙膿腫及膈下膿腫)腸梗阻、切口感染進行記錄與比較,分別總結使用開腹消化道穿孔修補術進行治療的對照組與采用腹腔鏡消化道穿孔修補術進行治療的觀察組術后并發癥發生情況。
(3)觀察記錄術后兩組患者的切口的長度、住院時間、腸功能恢復時間。以此比較使用不同手術方式的兩組患者術后的恢復情況。
(4)應用視覺模擬評分(VAS)對兩組患者手術前后的疼痛程度進行評分。其中,該評分的分值為0-10分。患者的VAS評分越高,則表示患者術后的疼痛程度越嚴重。

2 結果
2.1 兩組患者的手術相關指標比較
通過對兩組患者進行手術的平均時間、術中平均的出血量、術后平均的引流量進行分記錄,使用腹腔鏡消化道穿孔修補術比開腹消化道穿孔修補術患者的手術指標提升顯著,觀察組術后的各項指標低于對照組。兩組比較,且差異有統計學意義(P<0.05),見表1。
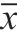
表1 兩組患者的手術相關指標的比較(±s,分)
2.2 兩組患者術后并發癥發生情況比較
使用不同治療方式的兩組患者,術后并發癥的情況不同,使用腹腔鏡消化道穿孔修補術的觀察組患者術后發生腸粘連、腹腔內膿腫、腸梗阻、切口感染的情況比使用開腹消化道穿孔修補術的對照組患者發生率低,觀察組的并發癥發生情況均低于對照組,差異有統計學意義(P<0.05),見表2。
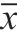
表2 兩組患者術后并發癥發生情況比較(±s,分)
2.3 兩組患者術后情況比較
對兩組消化道穿孔的兩組患者進行不同的手術方式,觀察記錄兩組患者切口的長度、住院時間、腸功能恢復時間,然后進行比較,術后使用腹腔鏡消化道穿孔修補術的觀察組的切口長度、住院時間、腸功能恢復時間均低于使用開腹消化道穿孔修補術的對照組的患者。有統計學意義(P<0.05),見表3。
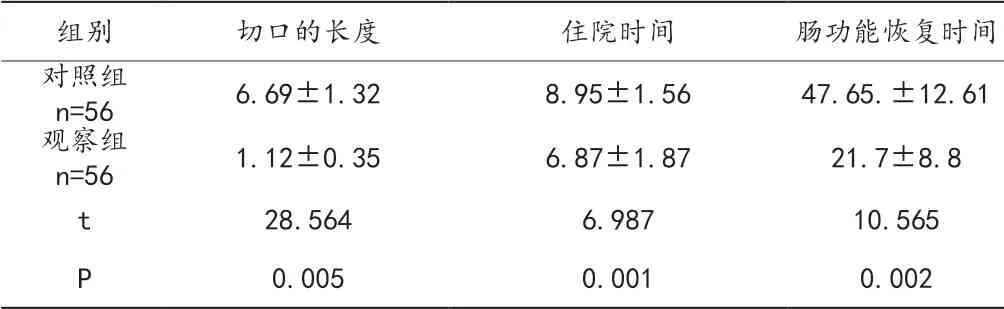
表3 兩組患者術后情況比較
2.4 兩組患者手術前后VAS評分比較
對兩組患者手術前、手術后VAS疼痛進行比較,手術前兩組患者數據相近,差異無統計學意義(P>0.05),手術后兩組患者的VAS均照手術前有所提升,且使用腹腔鏡消化道穿孔修補術的觀察組患者的VAS照使用開腹消化道穿孔修補術的對照組的患者有所改善。有統計學意義(P<0.05),見表4。

表4 兩組患者手術前后VAS評分比較
3 討論
上消化道穿孔是當前臨床中常見的急腹癥。患有此病的患者沒有及時接受有效的治療方式,主要是由上消化道潰瘍導致的(主要是由于上消化道潰瘍沒有及時有效治療所致)。患者主要的癥狀表現有,消化道穿孔使其內容物溢出腹腔,消化道的化學刺激和腐蝕會導致患者出現劇烈腹痛。消化道穿孔患者發病時腹部疼痛和腸道痙攣,會使消化道穿孔患者出現惡心感,還會伴有嘔吐現象。消化道穿孔后腸內容物樓道腹腔里可導致感染,從而會引起腹脹、感染性休克。患有消化道穿孔的原因有很多,導致患者從食管到結直腸的某段出現破損穿孔的疾病,穿孔部位大多常見于胃竇部以下的消化道。目前,針對該病主要采取手術與藥物治療。消化道穿孔疾病可分為胃十二指腸穿孔、小腸穿孔、結石直腸穿孔。
胃十二指腸疾病的主要表現為患者會出現劇烈腹痛,其主要患病原因是由長期不規律的飲食生活方式有關。小腸穿孔主要是小腸在人體腹腔內分布的廣泛而且小腸外面那沒有骨折結構進行保護,所以當小腸受到一些外力沖擊時會很容易受到損傷。結直腸穿孔的表現主要有腹脹、腹痛,而且發病率較低。消化道穿孔是一種由多種因素產生的疾病,其中醫源性消化道穿孔約占0.03%-0.9%,在兒童中由外傷導致的消化道穿孔達到1%-7%。在成人中,消化道穿孔常見病因是潰瘍性疾病,對于老年人中闌尾炎穿孔是常見的原因之一。
在當前,針對消化道穿孔的使用普遍的是腹腔鏡消化道穿孔修補術對其進行治療。與傳統的開腹手術相比較,腹腔鏡消化道穿孔修補術安全性更高,術后發生并發癥情況更少的優勢。對于有微創手術經驗的術者做短期針性訓練與培訓就可以使其很好地掌握。有研究表明,腹腔鏡下對患者進行穿孔部位的修補效率要遠高于傳統的開腹手術。腹腔鏡消化道穿孔修補術手術能避免腹部長切口,在術后能降低消化道穿孔患者的切口感染和術后的疼痛感覺。使用腹腔鏡消化道穿孔修補術的患者能提高患者在手術的各項指標數據,能降低患者進行手術的時間,術中的出血量、術后的引流量,能使患者在手術時各項指標達到正常值,增加了針對消化道穿孔的手術成功率。
在手術的具體操作中,由于使用腹腔鏡消化道穿孔修補術需要使用到腹腔鏡有關器械,所以并不能夠像開腹手術那樣使用沖洗水快速地洗滌腹腔臟器和組織間隙,醫生需要花費大量時間多腹腔進行清洗。對此,要掌握有效的腹腔鏡下的清洗方法十分重要,對腹腔鏡的清洗方式進行優化,能有效降低沖洗時間,還能降低對患者腸管的刺激,從而提高患者手術效果。隨著消化道穿孔患者的不斷增加,傳統的開腹手術的弊端也逐漸顯露擴大。開腹手術的弊端有以下幾點:在對消化道穿孔患者進行手術時對患者的傷害比較大,手術切口大,在術后很難快速恢復,還可能會出現被感染的狀況,從也使術后患者其他并發癥的發生情況提升了,對患者的術后恢復以及身體健康有著很大的負面影響。傳統的開腹手術方式還存在著在手術時出血量大等特點,消化道穿孔患者術后的生活質量也會顯著下降。據統計,在使用傳統的開腹手術治療方式后,將會有80%的患者會出現傷口發炎、感染等癥狀,從而造成患者病情復發或產生其他類型疾病。針對消化道穿孔的傳統開腹手術治療方式越來越多的患者產生了不滿,對此有越來越多的醫生針對消化道穿孔的手術治療方式進行了實踐與研究,在傳統的開腹手術的基礎上對其進行完善與總結,在結合新型的微創手術的理念與器械,最后找出對消化道穿孔能起到有效的治療的手術方式,腹腔鏡消化道穿孔修補術。在近幾年對消化道穿孔患者的治療實踐中,腹腔鏡消化道穿孔修補術在實際中應用中越來越廣泛與普及,對其消化道穿孔的治療效果明顯,能降低消化道穿孔患者術后傷口的感染,加快了患者的康復速度,也使術后患者的并發癥的發生情況減少。

