小劑量曲安奈德在開放性眼外傷合并視網膜脫離患者手術中的應用效果
詹 邶 薛 敏 姜麗麗 喬靈飛
開放性眼外傷(open globe injury, OGI)是眼科常見急重癥,通常是由于眼球在機械力作用下導致眼球壁的全層裂傷,最終引起患者嚴重的視力障礙。OGI多合并角膜,虹膜,晶體、視網膜等多種眼組織的復合性損傷,其中當合并視網膜脫離時后果往往更加嚴重[1]。OGI患者的臨床治療需要行多重聯合手術治療,其中玻璃體切除聯合硅油填充手術是復位視網膜的主要手術方式[2]。玻璃體切除術后常常會由于眼內炎癥而導致嚴重的增殖性玻璃體視網膜病變(proliferative vitreoretinopathy, PVR)。Feng等[3]研究發現,減少外傷后PVR的發生,有利于提高視網膜復位率,減少術后視網膜再次脫離的發生,有利于提高患者視力,改善預后。近年來,臨床采用糖皮質激素制劑曲安奈德注射液玻璃體腔內注射,以控制視網膜、葡萄膜和視神經的炎癥,取得了良好的效果,那么曲安奈德在OGI術后的炎癥控制方面是否有優勢呢?本研究前瞻性對比分析小劑量曲安奈德在伴有視網膜脫離的開放性眼外傷玻璃體切除聯合硅油填充手術中的臨床療效和安全性,現報道如下。
1 對象與方法
1.1 研究對象 本實驗采用前瞻性隨機對照研究,收集2018年6月至2019年9月在安徽省第二人民醫院眼科因開放性眼外傷合并視網膜脫離行玻璃體切除聯合硅油填充手術治療的患者。患者納入標準:①開放性眼外傷合并視網膜脫離。②受傷至I期手術開始時間間隔<12 h;③患者年齡20~60歲。④所有患者傷口不超過角鞏膜緣后10 mm。排除標準:①OGI合并明顯的眼內感染;②OGI合并重要的眼內容物流失和眼內異物者;③伴有嚴重的全身疾病者,如嚴重的糖尿病、高血壓、自身免疫性疾病等;④使用全身抗代謝藥物、免疫抑制劑或皮質類固醇等。⑤既往有眼部疾病病史者。將符合納入和排除標準的患者利用隨機數字表法分為術畢注射小劑量曲安奈德的觀察組(25例,25眼)與不注射小劑量曲安奈德的對照組(23例,23眼)。所有患者對研究方法和目的知情并自愿簽署知情同意書。
1.2 主要試劑及儀器 ①標準對數視力表;② 非接觸式眼壓計(NT-510,日本);③ 裂隙燈顯微鏡(蔡司/ZEISS,SL130,德國); ④+90D 前置鏡(Volk,美國) ;⑤ 眼科 B 超(ODM-2100S,中國); ⑥Topcon眼科手術顯微鏡(OMS-800,日本); ⑦Stellaris PC玻璃體切割儀(博士倫,美國);⑧妥布霉素地塞米松滴眼液(愛爾康,美國);⑨曲安奈德注射液(浙江仙琚,中國);⑩左氧氟沙星氯化鈉注射液(揚子江制藥,中國)。
1.3 方法 兩組患者均I期急診行開放性眼外傷清創縫合術,初步恢復眼球結構的完整性,術后患者傷眼局部滴妥布霉素地塞米松滴眼液每日4次,靜脈給予適量左氧氟沙星氯化鈉注射液每日1次預防感染。傷后10~14 d由同一名技術嫻熟的眼科醫生行II期玻璃體切除聯合硅油填充術修復視網膜脫離。II期手術前1天檢測所有入組患者的最佳矯正視力(best corrected visual acuity,BCVA)并于術中評價患者傷眼具體損傷部位和程度。觀察組患者在玻璃體切除聯合硅油填充術畢經睫狀體平坦部距角膜緣3.5~4.0 mm注入曲安奈德1 mg/0.05 mL于玻璃體腔;對照組患者僅行II期玻璃體切除聯合硅油填充術無曲安奈德玻璃體腔注射。返回病房后觀察組坐位或側臥3~6 h再調整體位至俯臥位或側臥位。術后患者傷眼局部滴妥布霉素地塞米松滴眼液每日4次。所有患者隨訪至II期手術后12周,評價12周后兩組患者BCVA、視網膜脫離復位、PVR及藥物相關并發癥的發生情況。本研究方案經安徽省第二人民醫院倫理委員會審核批準。

2 結果
2.1 兩組患者術前基線資料比較 兩組患者的性別構成、年齡、術前BCVA、眼損傷情況(角膜損傷、鞏膜損傷、角鞏膜損傷、前房積血、晶狀體損傷、玻璃體損傷、脈絡膜損傷)進行比較,差異均無統計學意義(P>0.05)。見表1。
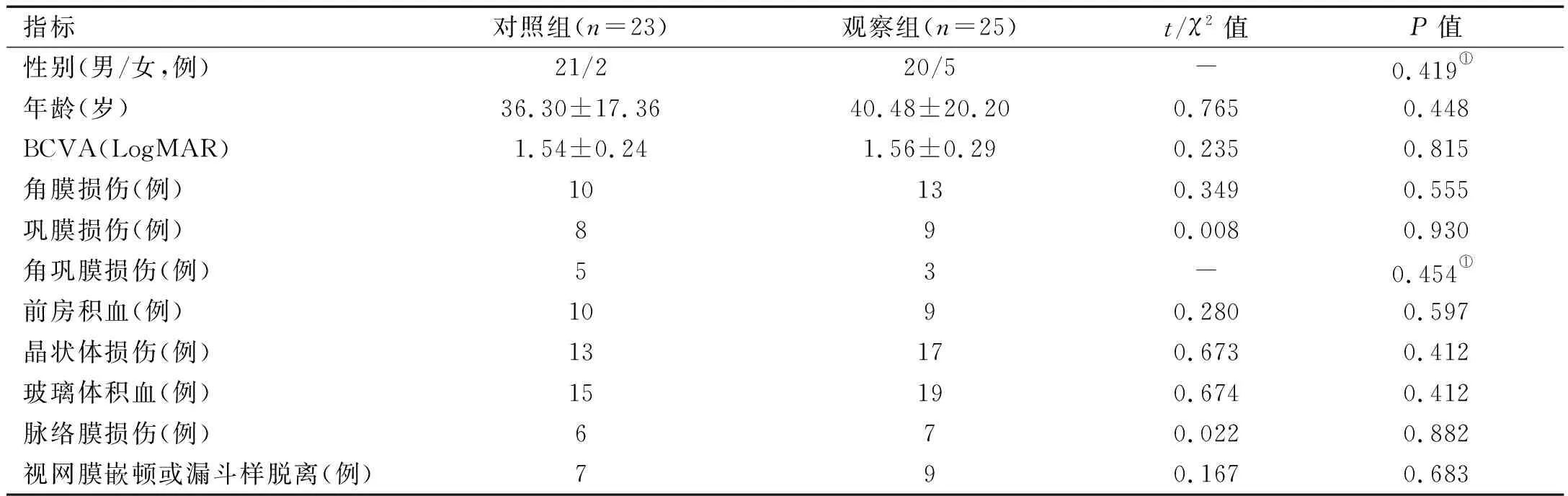
表1 兩組患者術前基線資料比較
2.2 兩組患者的術后療效比較 兩組患者II期手術后12周時BCVA進行比較,差異有統計學意義(P<0.05)。觀察組視網膜復位率為96.00%,對照組視網膜復位率為73.91%,兩組差異有統計學意義(P<0.05)。觀察組外傷性PVR發生率為20.00%,對照組外傷性PVR發生率為52.17%,兩組差異有統計學意義(P<0.05)。見表2。

表2 兩組患者術后療效比較
2.3 安全性評估 觀察組可觀察到曲安奈德顆粒的完全吸收通常為1個月余,7眼于術后1周內出現眼壓輕度升高,波動于25~32 mmHg (1 mmHg≈0.133 kPa),對照組有3眼于術后1周內出現眼壓輕度升高,波動于22~30 mmHg。對于眼壓高于25 mmHg患者均予以卡替洛爾滴眼液每日2次滴眼。
II期手術后1個月復查時,所有患者眼壓均正常12~19 mmHg,眼壓升高患者均可停用降眼壓滴眼液。復查過程中無患者發展為繼發性青光眼或激素性青光眼。觀察組患者1個月內最高眼壓為(19.52±1.173)mmHg,對照組患者1月內最高眼壓為(18.70±0.835)mmHg,兩組差異無統計學意義(t=0.801,P=0.428)。
3 討論
隨著玻璃體視網膜手術的不斷發展使得開放性眼外傷患者的治療效果有了明顯的提高,但術后PVR的發生是導致視網膜牽拉,視網膜無法復位的高危因素[4],患者容易發生視網膜再脫離或者成為硅油依賴眼[5]。外傷性PVR是在眼外傷后玻璃體積血、炎性組織及RPE細胞進入玻璃體腔,進而引起神經膠質細胞、成纖維細胞增殖,最終形成纖維膜收縮,牽拉視網膜形成的一種嚴重并發癥,其本質是外傷后受累組織的異常修復,是一個由炎癥增生到瘢痕塑形的過程[6-7]。陳建麗等[8]通過對復雜性眼外傷在傷后7天內行玻璃體切除術(60例)和在傷后7~14 d行玻璃體切除術(69例)患者進行手術效果、并發癥及視力對比分析發現外傷后7~14 d進行玻璃體切除術效果較好。由于OGI導致的早期結膜充血、角膜水腫等為影響早期玻璃體切除手術的進行。傷后2周左右時間炎癥反應已逐漸消退,而PVR尚未充分開始,此時行玻璃體切除手術能降低手術難度,故本研究選擇在傷后10~14天進行Ⅱ期玻璃體切除術。
玻璃體切除手術可以清除炎癥因子,復位脫離的視網膜,是目前治療合并視網膜脫離的開放性眼外傷患者的首先方式。但Kuhn等[9]研究認為由REP或成纖維細胞轉化形成的肌纖維細胞形成的增殖膜具有收縮性,增殖膜可由傷口邊緣向外周延伸,從而使傷口周邊視網膜扭曲,牽拉,無法復位。張凌等[10]也認為視網膜裂孔和PVR是引起再次視網膜脫離的主要原因。Jin等[11]研究認為外傷性 PVR 中細胞因子和炎癥因子因視網膜脫離進入玻璃體,刺激視網膜內外表面的色素細胞與膠質細胞的增生,增生膜的收縮和/或纖維化,均可導致視網膜的脫離的加重或復位手術失敗。通過藥物輔助進一步控制手術后炎癥反應,可以預防手術后PVR發生,最終提高修復手術的成功率。曲安奈德是一種長效糖皮質激素,乳白色混懸液,不溶于硅油,局部用藥時吸收緩慢,曲安奈德具有很強的抗炎作用,能抑制細胞免疫,減輕炎癥及早期毛細血管的擴張,維持毛細血管的通透性,穩定血房水屏障,減少纖維蛋白的滲出,阻止成纖維細胞化生,抑制色素上皮細胞的增生和新生血管的形成。術畢直接眼內注射可使藥物即刻達到有效濃度,避免全身或眼外局部使用的副作用。
以往在玻璃體腔注射曲安奈德的研究中,一般使用的劑量為2~4 mg,隨著使用劑量的增大和在眼內停留時間的延長,高眼壓與白內障等并發癥的發生風險會增加[12]。在本研究中,考慮到患眼已行玻璃體切除并填充硅油,大量炎癥因素已清除不需要大劑量使用曲安奈德,而且曲安奈德不溶于硅油,在玻璃體腔內的藥物濃度增大[13],因此使用較小劑量1 mg,以減輕因曲安奈德長期在眼內存留可能帶來的眼壓升高等并發癥。本研究中,觀察組視網膜復位率為96.00%,高于對照組(P<0.05 ) ,外傷性PVR在觀察組發生率20.00%,低于對照組52.17%(P<0.05 ),表明術中聯合曲安奈德有助于減輕術后外傷性PVR的發生率,減少牽拉增殖導致的視網膜無法復位,提高手術成功率。此結果與Villegas等[14]研究結果一致。另外本研究中觀察組術后視力也明顯高于對照組(P<0.05 ) ,可能和曲安奈德能夠抑制血-房水屏障的破壞有關[15],最終能夠減輕術后黃斑水腫。術后兩組患者均有眼壓升高情況,復查過程中均無患者發展為繼發性青光眼或激素性青光眼發生,差異無統計學意義(P>0.05)。從本研究結果看,硅油填充后玻璃體腔內注射曲安奈德1 mg安全性較好,未見明顯嚴重并發癥的發生。
術后俯臥可能導致曲安奈德顆粒進入前房或沉積于晶體后導致眼壓升高、前房假性積膿等情況[16],本研究中患者術后坐位或側臥3~6 h,促進曲安奈德顆粒散布于下方或側方的硅油與視網膜界面,未見曲安奈德顆粒覆蓋于黃斑表面影響術后視力,曲安奈德顆粒的完全吸收通常需要4~5周。
綜上所述,小劑量曲安奈德在開放性眼外傷合并視網膜脫離患者玻璃體切除手術中應用安全有效,可提高手術成功率,促進視功能的恢復。

