腦功能康復(fù)治療儀對卒中后患者神經(jīng)功能早期康復(fù)的影響
羅少成
天津市東麗醫(yī)院 (天津 300300)
卒中也叫中風(fēng)或腦血管意外,主要是由腦部血管破裂或堵塞導(dǎo)致腦組織發(fā)生缺血缺氧損傷[1]。卒中具有較高的病死率,但是,近年來,隨著醫(yī)療技術(shù)的進(jìn)步,該病的病死率雖顯著下降,不過患者在搶救成功后往往會留下不同程度的功能障礙(如語言功能障礙、半身不遂等),嚴(yán)重降低其生命質(zhì)量,并給其家庭帶來巨大的負(fù)擔(dān)[2-3]。因此,在卒中患者搶救成功后,仍需對其進(jìn)行有效的康復(fù)治療。目前,臨床上較為常用的物理康復(fù)措施包括功能性電刺激療法及神經(jīng)生理學(xué)療法等[4]。功能性電刺激療法主要是通過改善患者的腦血流情況,調(diào)節(jié)其自主神經(jīng)紊亂,促進(jìn)其神經(jīng)功能的恢復(fù),具有安全無創(chuàng)等特點(diǎn)[5]。基于此,本研究旨在探討腦功能康復(fù)治療儀對卒中后患者神經(jīng)功能早期康復(fù)的影響,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料
選取2018年10月至2020年10月我院神經(jīng)內(nèi)科收治的98例卒中患者作為研究對象,依據(jù)治療方式的不同將患者分為對照組(45例)和試驗(yàn)組(53例)。對照組男26例,女19例;年齡47~81歲,平均(66.58±8.04)歲;合并高血壓患者28例,合并糖尿病患者17例。試驗(yàn)組男30例,女23例;年齡48~82歲,平均(66.62±8.15)歲;合并高血壓患者27例,合并糖尿病患者18例。兩組一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。患者及其家屬知曉本研究內(nèi)容,并簽署知情同意書。本研究經(jīng)醫(yī)院醫(yī)學(xué)倫理委員會審核批準(zhǔn)。
納入標(biāo)準(zhǔn):經(jīng)頭顱CT、磁共振成像檢查確診;單側(cè)卒中,且存在不同程度對側(cè)肢體功能障礙;發(fā)病時間不足3個月;入組前生命體征平穩(wěn),且持續(xù)時間超過2 d。排除標(biāo)準(zhǔn):凝血機(jī)制異常;血管性癡呆及明顯意識障礙;合并惡性腫瘤等其他嚴(yán)重疾病;植入心臟起搏器。
1.2 方法
對照組采用常規(guī)藥物聯(lián)合康復(fù)治療。(1)藥物治療:阿司匹林腸溶片(拜耳醫(yī)藥保健有限公司,批準(zhǔn)文號 國藥準(zhǔn)字J20171021,規(guī)格 100 mg/片)口服,100 mg/次,1次/d;胞磷膽堿鈉片(四川梓橦宮藥業(yè)股份有限公司,批準(zhǔn)文號 國藥準(zhǔn)字H20060389,規(guī)格 0.2 g/片)口服,0.2 g/次,3次/d;將20 ml舒血寧注射液(通化谷紅制藥有限公司,批準(zhǔn)文號 國藥準(zhǔn)字Z22026295,規(guī)格 5 ml/支)溶于250 ml的0.9%氯化鈉注射液中進(jìn)行靜脈滴注,1次/d。(2)康復(fù)治療:對于合并高血壓或糖尿病的患者,給予相應(yīng)的對癥治療;給予患者針刺治療,選取百會穴、四神聰穴、印堂穴、水溝穴及雙側(cè)內(nèi)關(guān)穴等穴位,實(shí)證者采取瀉法,實(shí)虛夾雜者采取平補(bǔ)平瀉法,20 min/次,1次/d;給予患者推拿治療,采取一指禪推法、滾法、搓法及拍打法等手法治療,30 min/次,1次/d。
試驗(yàn)組在對照組基礎(chǔ)上應(yīng)用腦功能康復(fù)治療儀治療:儀器選用重慶大學(xué)電氣工程有限公司生產(chǎn)的NKF-1型腦功能康復(fù)治療儀,在患者生命體征平穩(wěn)2 d后應(yīng)用治療儀進(jìn)行治療;患者取坐位,先將電極片貼在患者兩耳后乳突部位,然后啟動治療儀,選擇治療模式2;設(shè)置強(qiáng)度為40%,頻率為30次/min;在治療過程中,依據(jù)患者實(shí)際情況調(diào)整治療參數(shù),以患者感覺舒適為宜;將每次治療時間控制在30 min左右,2次/d。
兩組均以10 d為1個療程,共治療2個療程。
1.3 臨床評價(jià)
(1)神經(jīng)功能:治療前后分別采用美國國立衛(wèi)生研究院卒中量表(National Institutes of Health stroke scale,NIHSS)評估兩組神經(jīng)功能缺損程度,內(nèi)容包括意識、語言、運(yùn)動、感覺、共濟(jì)運(yùn)動、眼球運(yùn)動、視野等維度,分值為0~42分,評分<4分為輕度神經(jīng)功能障礙,4分≤評分<15分為中度神經(jīng)功能障礙,評分≥15分為重度神經(jīng)功能障礙,評分越高表示患者神經(jīng)功能障礙越嚴(yán)重。(2)臨床結(jié)局:治療前后分別采用改良版臨床結(jié)局變化量表(modified clinical outcome variables scale,COVS)評估兩組臨床結(jié)局,內(nèi)容主要包括體位轉(zhuǎn)換、轉(zhuǎn)移、手功能及平衡功能等維度,分值為7~91分,評分越高表示患者臨床結(jié)局越好。(3)生命質(zhì)量:治療前后分別采用生命質(zhì)量(quality of living,QOL)評分評估兩組生命質(zhì)量,內(nèi)容包括生活狀態(tài)、社會功能、軀體功能、心理功能4個維度,每個維度均采用百分制計(jì)分,以4個維度的平均分為最終生命質(zhì)量評分,評分越高表示患者生命質(zhì)量越好。
1.4 統(tǒng)計(jì)學(xué)處理
2 結(jié)果
2.1 兩組神經(jīng)功能與臨床結(jié)局比較
治療前,兩組NIHSS與COVS評分比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);治療后,兩組NIHSS評分均低于治療前,COVS評分均高于治療前,且試驗(yàn)組NIHSS評分低于對照組,COVS評分高于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表1。
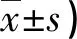
表1 兩組治療前后NIHSS與COVS評分比較(分,
2.2 兩組QOL評分比較
治療前,兩組QOL評分比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05);治療后,兩組QOL評分均高于治療前,且試驗(yàn)組高于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見表2。
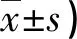
表2 兩組治療前后QOL評分比較(分,
3 討論
目前,臨床上主要采用介入療法、藥物療法及物理療法等治療卒中患者。介入療法可針對患者的病變部位開展治療,效果顯著,但可對其造成一定創(chuàng)傷,且費(fèi)用較高。藥物療法主要是通過擴(kuò)大患者的血管內(nèi)徑以提高腦血流量來達(dá)到治療的目的,但治療過程中患者易產(chǎn)生耐藥性,且其腦血管彈性會逐漸下降,故效果有限。物理治療主要是基于腦和脊髓的可塑性理論,對介入治療和藥物治療進(jìn)行輔助,以提高其治療效果[6-7]。
腦功能康復(fù)治療儀是物理治療的一種,臨床上常采用腦功能康復(fù)治療儀治療卒中患者,其可通過輸出不同頻率的交變電磁場,對患者的小腦頂核形成有效的刺激,從而可有效改善腦血流情況,調(diào)節(jié)自主神經(jīng)紊亂[8]。近年來,隨著腦功能康復(fù)治療儀在卒中后患者康復(fù)治療中應(yīng)用的不斷深入,研究人員對該治療儀對患者神經(jīng)功能的保護(hù)作用進(jìn)行了研究,認(rèn)為其作用機(jī)制主要體現(xiàn)在以下幾個方面:(1)可降低神經(jīng)興奮性,減少腦組織能量消耗;(2)可提高皮層細(xì)胞膜電位閾值,有效減少癲癇樣放電[9];(3)可減少毛細(xì)血管內(nèi)白細(xì)胞的黏附聚集,緩解腦組織水腫;(4)可抑制收縮毛細(xì)血管的活性物質(zhì)釋放,進(jìn)而可擴(kuò)張血管內(nèi)徑,提高血流量;(5)可抑制鈣蛋白酶活性,預(yù)防其底物細(xì)胞骨架蛋白降解,避免神經(jīng)元死亡;(6)可抑制與內(nèi)皮細(xì)胞黏附分子和誘導(dǎo)型一氧化氮合酶表達(dá)相關(guān)的核因子活性,減弱炎癥反應(yīng)。
本研究結(jié)果顯示,治療后,兩組NIHSS評分均低于治療前,COVS評分均高于治療前,且試驗(yàn)組NIHSS評分低于對照組,COVS評分高于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),表明腦功能康復(fù)治療儀可通過誘發(fā)卒中后患者中樞性神經(jīng)源性保護(hù)作用,改善其腦血流量,促進(jìn)其大腦皮層重建和神經(jīng)功能恢復(fù),從而有利于改善其臨床結(jié)局;兩組QOL評分均高于治療前,且試驗(yàn)組高于對照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),表明腦功能康復(fù)治療儀可顯著改善卒中后患者的生命質(zhì)量。
綜上所述,腦功能康復(fù)治療儀輔助治療卒中后患者,可有效改善其神經(jīng)功能及臨床結(jié)局,提高其生命質(zhì)量。

