左心室球形指數對擴張型心肌病預后預測價值的研究
陳紅莉,黃 輝,王 忠
擴張型心肌病(dilated cardiomyopathy,DCM)是以心功能障礙、心力衰竭為主要臨床表現的心肌疾病,是導致心衰發生的重要原因之一[1]。經指南推薦的藥物治療后大部分DCM患者的預后明顯改善,但部分DCM患者的預后仍然較差[2]。雖然心臟磁共振能很好地評價DCM患者心肌纖維化情況[3],但其臨床應用局限較大。心臟三維超聲具有準確、可重復性好的優點,研究預測DCM患者預后的心臟彩超指標,及早優化治療方案,有利于改善DCM患者預后。DCM病程進展中,左心室逐漸由橢圓形向球形轉變,左心室球形指數(left ventricular spherical index,LVSI)可用于評估左心室球形變程度。有研究[4]表明LVSI是心血管疾病發生類型的獨立預測因子。因此,現通過對DCM患者發生主要心血管不良事件(major adverse cardiovascular events,MACE)的預測指標研究,探討LVSI對DCM患者預后的預測價值,為以后更好地預測DCM患者發生MACE提供理論基礎。
1 材料與方法
1.1 研究對象選取2019年1月至2020年1月就診于石河子大學醫學院第一附屬醫院心內科并給予指南[5]推薦的標準抗心衰治療的DCM患者。納入標準:① 符合《中國擴張型心肌病診斷和治療指南》[6]中DCM臨床診斷標準:左心室舒張末期內徑(left ventricular end diastolic diameter,LVEDd)>5.0 cm(女性)和>5.5 cm(男性);左室射血分數(left ventricular ejection fraction,LVEF)<45%,左室短軸縮短率(left ventricular fractional shortening,LVFS)<25%;② 完成半年隨訪者。排除標準:① 心臟瓣膜病史、先天性心臟病史或缺血性心肌病史、高血壓性心臟病病史;② 住院期間發生嚴重的心律失常,如頻發室性期前收縮、心房顫動、心室顫動等;③ 失訪以及心電圖結果等臨床資料缺失者。所有患者及家屬均簽署知情同意書及倫理審查表。
1.2 研究方法
1.2.1臨床資料 收集DCM患者年齡、病程、體質量指數(body mass index, BMI)、入院血壓、N末端B型鈉尿肽前體(N-terminal fragment of the BNP precursor,NT-proBNP)、超聲心動圖指標等臨床資料。采用美國GE VIVID E9彩色多普勒超聲顯影儀生成左心室三維立體模型并讀取左心房內徑(left atrium diameter,LAD)、LVEDd、LVEF、LVSI等指標。所有DCM患者出院后隨訪6個月,且隨訪期間采用24 h動態心電圖診斷是否出現嚴重心律失常,收集并統計其出院帶藥、MACE的發生情況。
1.2.2療效評價標準 采用MACE作為評價DCM預后不良的指標,MACE包括:嚴重心律失常,頻發室性期前收縮、短陣室性心動過速、持續性室性心動過速、心室顫動、心房撲動、心房顫動;因心力衰竭病情惡化再次住院、經標準抗心力衰竭藥物治療后療效評定無效者、心源性死亡等。
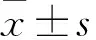
2 結果
2.1 兩組臨床資料比較結果共有245例DCM患者參與研究,隨訪半年后14例患者失訪,最終231例患者納入研究分析。與預后良好組相比,預后不良組的患者病程長、心率快、收縮壓( systolic blood pressure, SBP)高、NT-proBNP高、LAD增大、LVEDd增大、LVEF減小、LVSI增大(P<0.001)。兩組在年齡、性別、BMI和出院服藥上的差異無統計學意義(P>0.05),見表1。

表1 預后良好組與預后不良組患者的臨床資料比較
2.2 二項分類logistic回歸結果單因素logistic回歸分析結果顯示:心衰病程、入院SBP、LAD、LVEF、LVSI、NT-proBNP均與DCM預后顯著相關(P<0.001),見表2。以隨訪期間是否發生MACE為因變量,單因素分析與DCM預后有顯著相關的指標為自變量進行多因素logistic回歸分析,結果表明心衰病程(OR=1.187,95%CI:1.091~1.290,P<0.001)、入院SBP(OR=2.089,95%CI:1.243~3.510,P=0.005)、LVEDd(OR=1.241,95%CI:1.080~1.426,P=0.002)、LVEF(OR=0.862,95%CI:0.771~0.963,P=0.009)、LVSI(OR=1.462,95%CI:1.262~1.693,P<0.001)、NT-proBNP(OR=1.001,95%CI:1.000~1.001,P=0.002)是DCM患者是否發生MACE的獨立預測因素,見表3。

表2 DCM患者發生MACE的單因素logistic回歸分析

表3 DCM患者發生MACE的多因素logistic回歸分析
2.3 ROC曲線分析結果LVSI預測DCM患者MACE發生的最佳截斷值為61.95%,此時曲線下面積為0.821(95%CI:0.769~0.874,P<0.001) ,約登指數最大為0.461,敏感性為0.695,特異性為0.766。見圖1。

圖1 LVSI預測DCM患者發生MACE的ROC曲線圖
3 討論
DCM是以心肌收縮功能下降伴有心室腔不同程度擴大的一類疾病,其中以左心室擴大最為常見,且隨著心室的擴大和收縮能力的減退,左心室球形化,心功能受損,易導致惡性心律失常、心力衰竭甚至死亡的發生。目前DCM病因不明,發病隱匿,初期未見明顯癥狀,大部分DCM患者因明顯的臨床癥狀就診時,心室形態已發生較深改變,心功能受損較嚴重,即使根據指南推薦的標準治療方案進行治療,該病臨床預后也欠佳。因此,研究影響DCM患者預后的風險因素并進行治療方案的優化對疾病預后的改善十分重要。
心室重構是DCM疾病進展的關鍵機制。在心室重構的過程中,LVSI能夠很好地顯示心室壁張力以及心肌應力的改變,是左心室重構的重要預測因子[7]。LVSI越大,表示左心室越向類球體過渡、重構,心肌收舒能力降低,心功能下降,MACE發生率增加。一項對健康受試者的大樣本、多種族人群的十年隨訪研究[4]表明,LVSI是心血管疾病發生類型的獨立預測因子。低LVSI是冠心病、心血管疾病和心力衰竭的獨立預測因子,而LVSI越高,心力衰竭和心房顫動的發生率越高。一項對非缺血性DCM患者的臨床預后研究[8]顯示, LVSI是其預后的獨立預測因子。國外有研究[9]將LVSI、左心室長軸應變聯合LVEF、延遲增強心臟心臟磁共振成像(Late gadolinium enhancement-cardiac MRI,LGE-CMR)結果后構建風險分層評分系統,顯著提高了DCM預后的預測能力,其評分越高, MACE發生率越高。本研究對DCM患者隨訪6個月,以是否發生MACE為預后指標分為預后良好組和預后不良組,對DCM患者預后預測因素進行分析,結果與之一致。且經過ROC曲線對LVSI的預測價值進行分析,當LVSI在61.95%時,ROC曲線下面積為0.821,敏感性為0.695,特異性為0.766。提示LVSI對DCM患者是否發生MACE具有良好的預測價值。
既往研究[10-14]表明,能預測DCM患者預后的因素有心衰病程、LVEDd、 NYHA分級、LVEF、性別、年齡、碎裂QRS波、入院SBP、左房球形指數及是否服用β-受體阻滯劑、ACEI或ARB類藥物等。本研究經多變量logistic回歸分析也得出相似的結果,發現心衰病程、入院SBP、LVEDd、LVEF、NT-proBNP是DCM患者是否發生MACE的獨立預測指標。
DCM患者心衰持續時間短,積極進行抗心衰治療后,心功能越易恢復[10]。隨著心衰病程的延長,單側甚至雙側心腔持續擴大,心肌收縮和舒張功能出現異常,嚴重影響患者預后。本研究中預后不良組心衰病程明顯長于預后良好組,說明趁早干預DCM,延緩心衰病程,對其預后具有積極作用。入院SBP也是DCM患者預后的預測因素[10],且LVEF恢復不良組入院SBP較LVEF恢復不良組低。本研究結果與之相似,這可能由于DCM患者往往在出現臨床癥狀后才會到醫院就診,確診前DCM病程較長,心臟已經處于失代償期,造成血壓降低。臨床上,應用超聲心動圖測量LVEDd、LVEF來直觀反映心室重構的嚴重程度,LVEDd越大,LVEF越低,往往伴隨著更嚴重的心室重構。與既往研究[15]結果相似,本研究中,與預后良好組相比,預后不良組LVEDd更大,LVEF更低,提示積極進行標準的抗心衰治療有利于逆轉心室重構,改善DCM患者的預后。
綜上所述,LVSI可反映左心室結構重塑和疾病嚴重程度,本研究提示LVSI對DCM患者預后具有良好的預測價值,其檢測方式簡便,有望在未來研究和臨床實踐中作為一項反映DCM患者預后的新參數。但本研究隨訪時間較短,增加隨訪時長進一步分析DCM患者預后影響因素,能驗證該研究結果的可靠性。

