黃芪建中湯聯合艾灸治療原發性膽汁反流性胃炎(脾胃虛寒證)臨床觀察*
饒 娟 曾育琳 黃 勇 陳 莉
原發性膽汁反流性胃炎(PBRG)是幽門括約肌失調造成含有胰液、膽汁等十二指腸內容物反流入胃,損傷胃黏膜屏障,進而誘發惡心、反酸、噯氣等癥狀[1]。隨著近年來工作、學習壓力的增大及飲食結構、生活方式的改變,該病發病率持續上升,且呈現年輕化趨勢,給人們生活造成極大困擾。西醫現階段關于PBRG的治療以抑酸、保護胃黏膜、胃動力等藥物為主,癥狀雖有所緩解,但遠期療效欠佳,易復發[2]。中醫學在中醫辨證論治的基礎上及多年的臨床經驗,認為該病以脾胃虛寒證較為常見,治療的關鍵在于健脾和胃、散寒止痛。鑒于此,探討在PBRG(脾胃虛寒證)患者中應用黃芪建中湯加減聯合艾灸治療的效果,報告如下。
1 資料與方法
1.1 一般資料選取2018年10月—2020年10月新余市中醫院收治的60例PBRG患者,采用隨機數字表法分為2組,每組30例。
1.2 診斷標準符合《中國慢性胃炎共識意見(2017年,上海)》[3]西醫的診斷標準:胸骨后或上腹持續性燒灼感,伴有噯氣、腹脹等癥狀;內鏡下可見胃內膽汁存在;內鏡病理顯示不同程度間質水腫、黏膜糜爛、出血等。符合《中醫病證診斷療效標準》[4]中醫脾胃虛寒的診斷標準:胃痛綿綿,泛吐清水,喜熱喜按,神倦乏力,大便多溏;舌質淡,脈沉細。對照組中男17例,女13例;年齡37~78歲,平均年齡(54.23±4.06)歲;病程最短1個月,最長3年,平均病程(1.07±0.23)年。治療組中男19例,女11例;年齡38~81歲,平均年齡(54.78±4.11)歲;病程最短1個月,最長3年,平均病程(1.10±0.21)年。2組一般資料比較,差異無統計學意義(P>0.05)。
1.3 納入與排除標準納入標準:符合上述診斷標準;臨床資料完整;語言、認知功能正常;患者知情同意。排除標準:妊娠期或哺乳期者;對研究所使用藥物過敏者;消化道惡性腫瘤者。
1.4 方法對照組予以常規西藥治療,飯后口服鋁碳酸鎂(Bayer Vital GmbH),1.0 g/次,3次/d;飯前口服多潘立酮(Hanmi Pharm.Co.Ltd.),10 mg/次,3次/d;飯前口服奧美拉唑鎂腸溶片(AstraZeneca AB),20 mg/次,2次/d。治療組加用黃芪建中湯加減聯合艾灸治療,方藥組成:飴糖50 g,炒白芍15 g,桂枝10 g,黃芪15 g,生姜9 g,炙甘草6 g,大棗5枚。泛吐清水甚者加黨參、佛手、白術、茯苓各15 g,法半夏、陳皮各10 g,干姜9 g,椒目3 g;泛酸甚者加瓦楞子15 g,吳茱萸5 g。水煎取汁300 ml,分早晚2次溫服,1劑/d。艾灸:取關元、中脘、神闕為主穴,配脾俞、肝俞、足三里、內關、太沖等穴。取患者平臥或仰臥位,常規消毒上述所選穴位,點燃灸條置于灸盒內,將灸盒置于所選穴位處,以局部溫熱感為宜,每穴灸30 min,1次/d。2組均連續治療1個月。
1.5 觀察指標①臨床療效:癥狀、體征基本消失,胃鏡未見膽汁反流為痊愈;癥狀、體征及膽汁反流明顯改善為顯效;癥狀、體征及胃鏡可見膽汁反流有所改善為有效;未達上述標準為無效。②中醫證候積分:對患者胃痛綿綿、泛吐清水、喜熱喜按、神倦乏力4項癥狀于治療前、治療1個月后進行評估,按無、輕度、中度、重度分別計為0、1、2、3分,癥狀越嚴重,評分越高。③ 24 h膽汁反流情況:采用瑞典Bilitec2000 24 h膽汁檢測儀與治療前、治療1個月后對胃內24 h膽汁進行監測,記錄反流總時間百分比、膽汁反流持續>5 min次數、膽汁反流次數、膽汁反流最長持續時間。④不良反應:頭痛、頭暈、腹瀉等。⑤復發率:治療結束后隨訪6個月,記錄復發例數。
2 結果
2.1 臨床療效治療組臨床總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。

表1 2組患者臨床療效比較 (例,%)
2.2 中醫證候積分治療前,2組中醫證候積分比較,差異無統計學意義(P>0.05);治療后,2組胃痛綿綿、泛吐清水、喜熱喜按、神倦乏力積分低于治療前,且治療組低于對照組,差異有統計學意義(P<0.05)。見表2。
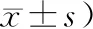
表2 2組原發性膽汁反流性胃炎患者中醫證候積分比較 (分,
2.3 24 h膽汁反流情況治療前,2組反流總時間百分比、膽汁反流持續>5 min次數、膽汁反流次數、膽汁反流最長持續時間比較,差異無統計學意義(P>0.05)。治療后,2組反流總時間百分比、膽汁反流持續>5 min次數、膽汁反流次數低于治療前,且治療組低于對照組,2組膽汁反流最長持續時間短于治療前,且治療組短于對照組,差異有統計學意義(P<0.05)。見表3。

表3 2組原發性膽汁反流性胃炎患者24 h膽汁反流情況比較 (例,
2.4 不良反應和復發率治療期間,2組未見明顯不良反應。隨訪6個月,治療組復發率為7.14%(2/28),低于對照組的36.36%(8/22),差異有統計學意義(χ2=4.875,P=0.010)。
3 討論
PBRG是指堿性反流性胃炎,膽汁本身不會損害胃黏膜,但膽鹽與胃酸結合可增強酸性水解酶活性,引起脂蛋白溶解而損害胃黏膜屏障,導致胃蛋白酶和胃酸大量分泌,若不及時治療可致胃黏膜腸上皮生化及癌變[5,6]。現代醫學以抑酸、促胃動力藥、中和膽汁等藥物治療為主,但單純使用西藥治療仍未能達到滿意的治療效果。
中醫學將PBRG歸屬于“胃脘痛”“嘈雜”等范疇,認為該病是由情志不暢、飲食不節、先天稟賦不足、外邪侵襲等因素導致脾胃虛弱,胃失溫養,而主升,胃主降,脾胃虛弱則導致升降失司,影響運化功能,故出現胃痛、反酸等癥狀[7,8]。因而治療應以緩解止痛、益氣健脾為基本原則。《金匱要略》中所記載的黃芪建中湯可溫養脾胃,是治療虛寒型胃痛的重要方劑[9]。艾灸是傳統中醫療法,通過作用于腧穴,以溫熱之力直達病所,從而達到防治疾病的目的[10]。研究結果顯示,治療組臨床總有效率高于對照組,中醫證候積分及反流總時間百分比、膽汁反流持續>5 min次數、膽汁反流次數、復發率低于對照組,膽汁反流最長持續時間短于對照組,治療期間2組未見明顯不良反應,表明在脾胃虛寒證PBRG患者中應用艾灸聯合黃芪建中湯加減治療效果確切,可緩解臨床癥狀,改善膽汁反流,降低復發率,安全可靠。黃芪建中湯中飴糖緩急止痛、補脾益氣;炒白芍斂陰止痛;桂枝溫通經脈;黃芪健脾益氣;生姜解表散寒;灸甘草健脾和胃;大棗養血安神、健脾益氣。諸藥共奏緩解止痛、益氣健脾之效。現代藥理研究顯示,桂枝能夠促進胃腸蠕動,改善胃腸功能;炒白芍具有顯著鎮痛作用;黃芪能夠清除自由基,減輕胃黏膜損傷及炎性反應。艾灸主穴取關元、中脘、神闕,關元祛寒止痛、溫腎暖脾;中脘和胃健脾;神闕補益要穴,可治療各種虛證,配合足三里、脾俞、肝俞等穴位,可疏通胃脘局部經氣,發揮寬胸解郁、和胃降濁、緩急止痛之效[11,12]。
綜上所述,在脾胃虛寒證PBRG患者應用艾灸聯合黃芪建中湯加減治療,可緩解臨床癥狀,改善膽汁反流,降低復發率方面具有明顯優勢,效果顯著,安全可靠,利于預后。

