保肺定喘湯對慢性阻塞性肺疾病穩定期的臨床療效及SP-D、CC-16的影響
王芳 董泉明 姜晨宇 姚欽 陳芳
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是以不完全可逆的氣流受限為特征的一種常見肺部疾病,可歸于中醫“肺脹” “喘咳”的范疇。國家級名老中醫王會仍(以下簡稱為“王老”)提出肺脹穩定期治療應以益氣活血、行滯通絡為主,獨創的“保肺定喘湯”在數十載的臨床實踐中取得了良好的效果,但目前尚缺乏規范化的中醫藥臨床試驗。研究發現,表面活性蛋白-D(surfactant protein D,SP-D)與COPD患者肺氣腫形成、肺功能下降以及預后等密切相關[1]。棒狀細胞蛋白-16(club cell protein 16,CC-16)在COPD患者的炎癥、小氣道纖維化及肺氣腫形成、肺功能下降等過程中扮演著重要角色[2]。本研究旨在觀察保肺定喘湯對COPD穩定期患者的癥狀、肺功能以及SP-D、CC-16水平的影響,并進行作用機制探討。
1 資料與方法
1.1 臨床資料 選擇2018年1月至2020年6月于浙江中醫藥大學附屬第一醫院呼吸科門診就診的COPD穩定期患者60例,按照隨機數字表法分成對照組和觀察組,每組各30例。(1)納入標準:①年齡≥40歲,且<85歲,性別不限。②符合COPD穩定期的診斷標準(GOLD2018年修訂版):咳嗽、咳痰、氣短等癥狀穩定或癥狀輕微;有吸煙史、職業性或環境有害物質接觸史等危險因素暴露史;肺功能檢查可確定為存在氣流受限,使用支氣管擴張劑后 FEV1/FVC<70%;胸部X線檢查確定肺過度充氣的程度,排除支氣管哮喘、支氣管擴張癥、充血性心力衰竭、肺結核等其他肺部疾病。③參照《慢性阻塞性肺疾病中醫診療指南(2012版)》標準,中醫辨病為肺脹穩定期,辨證為肺氣虛+血瘀證。④要求受試者處于疾病臨床穩定期≥4 周。⑤同意接受治療、觀察和各項檢查者。(2)排除標準:①2周內有急性呼吸道感染史者;②患有其他肺部疾病、心力衰竭、肝腎功能不全、代謝疾病、懷孕及哺乳期者;③試驗前1個月內使用過全身糖皮質激素及其他免疫調節劑者;④正在參加其它臨床試驗者;⑤不愿接受研究方案或對本研究使用中藥過敏等其它原因不能合作者。(3)脫失終止標準:①研究過程中,患者未按照方案完成治療及隨訪周期者;②完成整個治療方案及隨訪周期,但資料不完全,無法判定療效者;③患者依從性差,在隨訪周期中自行服用其他藥物,影響最終療效判定者;④患者在治療過程中出現嚴重不良事件,需要氣管插管或者入住ICU者;⑤研究進行過程中發現患者與納入標準不符者。在研究過程中,脫落14例,最終納入研究46例,對照組22例,觀察組24例。對照組,男18例,女4例;年齡為(71±9.33)歲;觀察組,男24例,女0例,年齡為(68.33±6.18)歲。兩組患者的性別、年齡、患COPD病史時間、總住院次數、過去1年加重次數、吸煙史、飲酒史、身高、體重、BMI等基線資料比較,差異均無統計學意義(P>0.05)。本研究經浙江中醫藥大學附屬第一醫院醫學倫理委員會批準(2018-K-019-01),所有患者或家屬均簽署知情同意書。
1.2 治療方法 (1)對照組:予以噻托溴銨粉吸入劑治療,18 μg/次,1次/天。(2)觀察組:在噻托溴銨吸入治療的基礎上聯合保肺定喘湯口服。中藥處方組成:黨參30 g、黃芪30 g、當歸12 g、桔梗10 g、甘草6 g、廣地龍15 g、仙靈脾 15 g、丹參 15 g、熟地黃15 g、麥冬12 g,1劑/天,煎湯早晚各服1次。兩組均連續治療12周。
1.3 觀察指標 (1)治療前后的改良英國醫學研究學會呼吸困難指數(modified British medical reserch council,mMRC)、慢性阻塞性肺疾病評估測試(COPD assessment test,CAT)評分、中醫癥狀評分、6 min步行試驗、外周血氧飽和度檢測。(2)治療前后的肺功能評估:采用德國Jaeger公司MasterScreen PFT肺功能檢測系統,測量FEV1、FVC、FEV1/FVC、MMEF75/25、TLCOSB、TLCO/VA 等數值。(3)治療前后的血清SP-D、CC-16水平檢測和誘導痰細胞分類計數及SP-D、CC-16水平檢測:采用ELISA法嚴格按照說明書進行SP-D、CC-16 水平檢測。制作細胞涂片,以瑞氏染液染色,光鏡下進行200個非鱗狀細胞分類,主要進行中性粒細胞、嗜酸粒細胞的計數及比例檢測。(4)不良反應發生情況:如惡心、嘔吐、腹瀉等消化道癥狀,或血常規、尿常規、肝腎功能檢查異常。
1.4 統計學方法 采用SPSS22.0統計軟件。正態分布的計量資料以(±s)表示,組間比較采用獨立樣本的t檢驗,組內比較采用配對t檢驗;非正態分布的計量資料以[M(IQR)]表示,組間比較采用秩和檢驗,組內比較采用配對秩和檢驗;計數資料以[n(%)]表示,采用χ2檢驗;符合正態分布的重復測量資料使用重復測量的方差分析。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組的mMRC評分比較 經12周治療后,觀察組的mMRC指數較對照組明顯下降(P<0.01)。見表1。
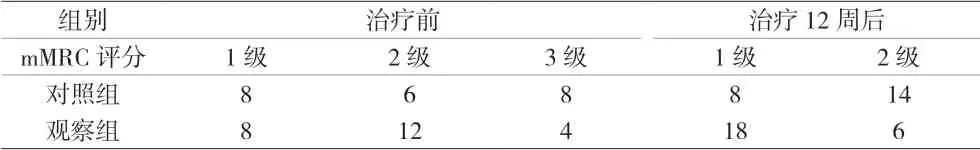
表1 兩組的mMRC評分比較(n)
2.2 治療前后兩組的CAT評分、中醫癥狀評分、6 min步行試驗、外周血氧飽和度比較 治療前及治療12周后,CAT評分、6 min步行試驗的組間差異均無統計學意義(P>0.05)。治療前,中醫癥狀評分、外周血氧飽和度的組間差異均無統計學差異(P>0.05)。治療12周后,觀察組的中醫癥狀評分較對照組有下降,外周血氧飽和度有上升,組間差異有統計學意義(P<0.05)。見表2。
表2 治療前后兩組的CAT評分、中醫癥狀評分、6 min步行試驗及外周血氧飽和度比較(±s)
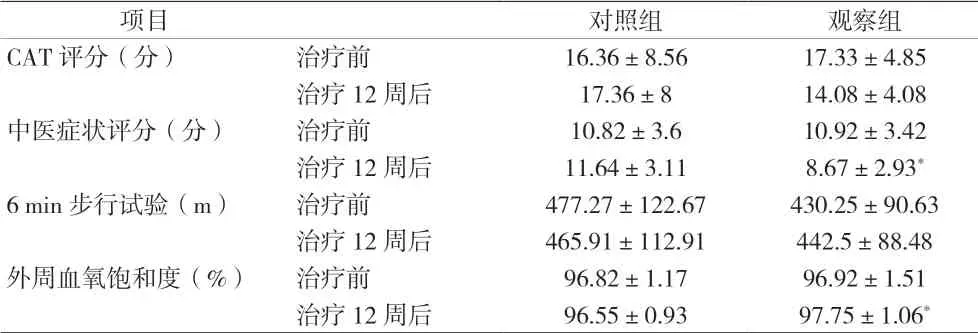
表2 治療前后兩組的CAT評分、中醫癥狀評分、6 min步行試驗及外周血氧飽和度比較(±s)
注:與對照組比較,*P<0.05
項目 對照組 觀察組CAT評分(分) 治療前 16.36±8.56 17.33±4.85治療12周后 17.36±8 14.08±4.08中醫癥狀評分(分) 治療前 10.82±3.6 10.92±3.42治療12周后 11.64±3.11 8.67±2.93*6 min步行試驗(m) 治療前 477.27±122.67 430.25±90.63治療12周后 465.91±112.91 442.5±88.48外周血氧飽和度(%) 治療前 96.82±1.17 96.92±1.51治療12周后 96.55±0.93 97.75±1.06*
2.3 治療前后兩組的肺功能比較 治療前及治療12周后,兩組的舒張前FVC、舒張后FVC、舒張前FEV1、舒張后FEV1、舒張前MMEF、舒張后MMEF、CO、CO/VA比較,差異均無統計學意義(P>0.05)。治療前,舒張前一秒率的組間差異無統計學意義(P>0.05);但經12周的治療后,觀察組的舒張前一秒率較對照組增加(P<0.05)。見表3。
表3 治療前后兩組的肺功能比較(±s)
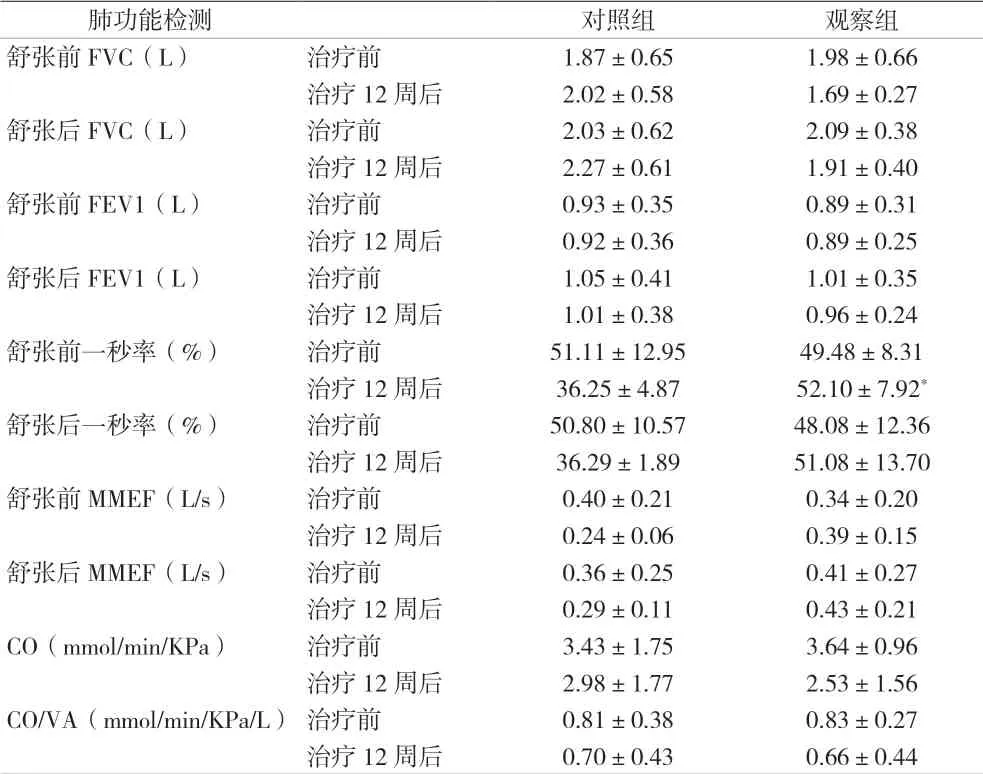
表3 治療前后兩組的肺功能比較(±s)
注:與對照組比較,*P<0.05
肺功能檢測 對照組 觀察組舒張前FVC(L) 治療前 1.87±0.65 1.98±0.66治療12周后 2.02±0.58 1.69±0.27舒張后FVC(L) 治療前 2.03±0.62 2.09±0.38治療12周后 2.27±0.61 1.91±0.40舒張前FEV1(L) 治療前 0.93±0.35 0.89±0.31治療12周后 0.92±0.36 0.89±0.25舒張后FEV1(L) 治療前 1.05±0.41 1.01±0.35治療12周后 1.01±0.38 0.96±0.24舒張前一秒率(%) 治療前 51.11±12.95 49.48±8.31治療12周后 36.25±4.87 52.10±7.92*舒張后一秒率(%) 治療前 50.80±10.57 48.08±12.36治療12周后 36.29±1.89 51.08±13.70舒張前MMEF(L/s) 治療前 0.40±0.21 0.34±0.20治療12周后 0.24±0.06 0.39±0.15舒張后MMEF(L/s) 治療前 0.36±0.25 0.41±0.27治療12周后 0.29±0.11 0.43±0.21 CO(mmol/min/KPa) 治療前 3.43±1.75 3.64±0.96治療12周后 2.98±1.77 2.53±1.56 CO/VA(mmol/min/KPa/L)治療前 0.81±0.38 0.83±0.27治療12周后 0.70±0.43 0.66±0.44
2.4 治療前后兩組的血SP-D、痰SP-D、血CC-16、痰CC-16、痰中性粒細胞和嗜酸性粒細胞計數比例比較 治療前,血SP-D、血CC-16、痰SP-D、痰CC-16、痰中性粒細胞計數比例的組間差異無統計學意義(P>0.05)。治療12周后,觀察組的血SP-D、痰SP-D水平較對照組有下降,血CC-16、痰CC-16水平有增加,痰中性粒細胞計數比例有下降,組間差異有統計學意義(P<0.05)。見表4。
表4 治療前后兩組的血SP-D、痰SP-D、血CC-16、痰CC-16、痰中性粒細胞和嗜酸性粒細胞計數比例比較(±s)

表4 治療前后兩組的血SP-D、痰SP-D、血CC-16、痰CC-16、痰中性粒細胞和嗜酸性粒細胞計數比例比較(±s)
注:與對照組比較,* P<0.05,#P<0.01
項目 對照組 觀察組血SP-D(μg/L) 治療前 35.06±9.38 43.22±14.04治療12周后 45.65±8.51 34.76±13.49*血CC-16(μg/L) 治療前 38.78±14.92 41.21±14.67治療12周后 31.79±5.32 42.08±13.72*痰SP-D(μg/L) 治療前 32.46±9.07 45.09±22.21治療12周后 41.89±9.12 36.67±23.37*痰CC-16(μg/L) 治療前 29.80±9.61 36.63±13.04治療12周后 27.35±7.43 39.71±11.94*痰中性粒細胞(%) 治療前 84.13±8.36 83.11±8.51治療12周后 84.75±8.29 74.44±3.09#痰嗜酸性粒細胞(%) 治療前 1.25±0.27 1.15±0.24治療12周后 1.38±0.23 1.2±0.26
3 討論
慢性阻塞性肺疾病(簡稱“慢阻肺”)由有害氣體或顆粒導致的氣道、肺組織慢性炎癥反應所致,其氣流受限持續存在且進行性發展[3]。王老認為,慢阻肺的病因為外感邪氣、久病體虛,基本病機為咳嗽、咳痰日久以致肺氣虧虛,痰濁、水飲、血瘀漸生,復損肺、脾、腎三臟正常生理功能,以致病程纏綿遷延,咳嗽、咳痰日久不愈。基于此,王老提出肺脹穩定期治療應以益氣活血、行滯通絡為主。保肺定喘湯立足于氣血陰陽,以補為要,處方組成主要有黃芪、黨參、熟地、丹參、地龍、麥冬、當歸、桔梗、甘草、仙靈脾等。方中黃芪、黨參補益肺氣,丹參、當歸活血化瘀,四藥共奏益氣活血之功;麥冬、熟地滋陰養肺,陰滋則血運有源;仙靈脾補腎平喘,地龍清熱化痰平喘,兩者一陰一陽,共奏燮理陰陽之效;甘草、桔梗互相配伍,共行開宣肺氣、潤肺止咳、清熱祛痰之效[4-5]。諸藥相伍,既有益氣活血兼以行滯通絡的作用,又能兼顧脾腎以清肺止咳化痰,使氣行則血行,共化痰瘀,使“痰濁”“水飲”“血瘀”等病理產物得以排出消散,進而改善氣流受阻、氣道增厚、微血管失調、微循環紊亂,類似于現代醫學的氣流受限、血管重構、血管新生[6],使肺絡得暢,達到改善患者氧飽和的作用。
本研究觀察組聯合保肺定喘湯治療12周后,患者的mMRC評分和肺功能舒張前一秒率與對照組比較,差異有統計學意義(P<0.05),但CAT評分和6 min步行試驗組間、組內比較差異均無統計學意義(P>0.05)。mMRC評分可以評估慢阻肺患者呼吸困難指數,在一定程度上能夠預測住院率及死亡率[7-9]。CAT評分可以真實地反映慢阻肺患者癥狀的嚴重性。6 min步行試驗可以評估慢阻肺患者的預后,作為預測住院率和死亡率的指標[10]。從研究結果來看,保肺定喘湯能夠一定程度改善慢阻肺患者的呼吸困難癥狀,進而可能降低患者的住院率及死亡率,還可以改善舒張前一秒率。肺功能一秒率,是反映慢阻肺阻塞存在的敏感指標,但用第1秒用力呼氣容積占預計值的百分比反映阻塞程度患者更容易接受,且重復性好[11]。
既往有研究者對保肺定喘湯的鎮咳、祛痰、抗炎作用進行機制探討[12]。SP-D是膠原凝集素家族的一員,可參與機體固有免疫防御[13],被認為是一種有助于調節慢性炎癥、減少氧化自由基形成、促進吞噬作用、促進凋亡及壞死細胞清除的重要調節蛋白[14]。SP-D 還可作為吸煙導致的亞臨床肺損傷的標志物[15],其水平與未來12個月急性加重風險呈正相關[16],與COPD患者未來三年死亡率相關[1]。可見,SP-D與COPD 肺氣腫形成、肺功能下降、預后等密切相關。本研究的觀察組患者聯合保肺定喘湯治療12周后與對照組比較,血SP-D、痰SP-D下降,說明保肺定喘湯聯合噻托溴銨用藥可以有效降低血清、痰中SP-D濃度,但與其它相關研究[14-15]的結果有出入,可能與納入患者的吸煙程度、檢測試劑、肺功能檢測標準不同等因素有關。CC-16主要由無纖毛的棒狀細胞分泌,其可通過抑制肺部炎癥進而限制肺氣腫的形成。有學者發現,CC-16在COPD形成過程中起到間接促炎作用[17],也有一定的抗纖維化作用[18],有吸煙史的COPD 患者血清CC-16水平更低[19]。可見,CC-16在COPD的炎癥、小氣道纖維化及肺氣腫形成、肺功能下降等過程中扮演著重要角色。本研究的觀察組患者聯合保肺定喘湯治療12周后與對照組比較,血CC-16、痰CC-16增多,說明保肺定喘湯聯合噻托溴銨用藥可以有效增加血清和痰SP-D濃度,與其它相關研究的結果一致[2,20]。治療12周后,觀察組患者的痰中性粒細胞計數比例與對照組之間存在統計學差異(P<0.05),與其它相關研究的結果相近[21]。慢阻肺主要以外周氣道、肺實質和肺血管中增加的巨噬細胞為特征,同時還伴有活化的中性粒細胞和淋巴細胞,部分患者也可能出現嗜酸性粒細胞等升高,這些細胞共同釋放多種炎癥介質[22]。本研究兩組患者的嗜酸性粒細胞的計數百分比均不高,是由中性粒細胞介導的炎癥反應,與其它相關研究的結果相似[23],說明保肺定喘湯聯合噻托溴銨可以降低誘導痰中性粒細胞比例。
綜上所述,保肺定喘湯可以改善COPD穩定期患者的mMRC評分、中醫癥狀評分、外周血氧飽和度和肺功能舒張前一秒率,還可以降低血SP-D、痰SP-D濃度,升高血CC-16、痰CC-16濃度,降低誘導痰中性粒細胞比例,其作用機制可能是通過調節SP-D、CC-16兩種蛋白來改善COPD穩定期患者的臨床癥狀,但還需進一步驗證以及更深入的探討研究。

