Thopaz高級胸腔引流對肺葉切除術病人術后置管時間及護理效率的影響
朱海燕
肺葉切除術屬于胸外科比較常見的手術,多用于治療肺部良性腫瘤和肺癌。該類病人術后需要進行胸腔引流,以便排除胸腔內多余的氣體和液體,恢復和保持胸腔的負壓,維持縱隔的正常位置[1]。目前,胸外科普遍認為有效縮短引流時間有利于病人術后快速康復[2]。既往臨床上常采用水封式胸腔引流系統,但其不僅需要護理人員每日定時對引流液和漏氣的情況進行觀察,而且存在感染、疼痛等并發癥的風險[3]。Thopaz高級胸腔引流系統可通過數字化監控病人的胸膜腔壓力,判斷傷口愈合情況和確定拔管時間,給護理工作帶來極大便捷[4-5]。本研究選取我院胸外科2020年8月—2021年6月收治的90例行肺葉切除術的病人為研究對象,探討Thopaz高級胸腔引流系統的應用效果。現報告如下。
1 資料與方法
1.1 一般資料 本研究選取我院胸外科2020年8月—2021年6月收治的90例行肺葉切除術的病人為研究對象。納入標準:①術前均明確診斷,符合《2017年Fleischner學會肺結節處理和測量指南》中的相關標準[6];②病人自愿參與研究;③年齡18~65歲;④均為胸腔鏡下肺葉切除術;⑤術前生命體征平穩,未并發呼吸衰竭;⑥術后均需胸腔閉式引流;⑦臨床資料完整;⑧具備與醫護人員正常溝通的能力。排除標準:①既往同側進行過肺部手術;②合并有慢性阻塞性肺部疾病;③凝血功能、免疫功能障礙;④心功能不全;⑤神經系統重癥;⑥合并有其他器官惡性腫瘤;⑦合并有糖尿病、高血壓等影響結果的疾病。按住院號分組,奇數組為對照組,偶數組為觀察組,每組45例。對照組男25例,女20例;年齡(54.55±12.31)歲;體質指數(22.24±2.53)kg/m2;手術部位:左側肺21例,右側肺24例;病灶最大直徑(8.65±3.14)mm;吸煙15例。觀察組男24例,女21例;年齡(53.74±12.46)歲。體質指數(22.53±2.72)kg/m2;手術部位:左側肺22例,右側肺23例;病灶最大直徑(9.13±3.26)mm;吸煙18例。兩組病人一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 干預方法 病人均在全身麻醉下行胸腔鏡部分肺葉切除術,術后于手術側腋中線第7肋間或第8肋間放置1根28號乳膠胸腔引流管,固定于胸部皮膚上,該引流管的一端位于胸腔內,另一端連接傳統水封式胸腔引流系統或Thopaz高級胸腔引流系統。對照組采用傳統水封式胸腔引流系統,觀察組采用Thopaz高級胸腔引流系統。
1.2.1 對照組 胸腔管的一端與三腔水封式胸腔引流瓶連接,利用重力和呼吸將胸腔內的液體和氣體排出。引流期間護理:①保持引流管的通暢性,每隔1~3 h人工擠壓引流管1次,避免出現打折、堵塞、受壓。每日更換引流管,根據情況更換引流瓶及瓶內的生理鹽水,更換時夾閉胸腔引流管近端,嚴格遵循無菌操作,預防感染,并貼好標簽。②詳細記錄引流液的性質、顏色、引流量、引流時間以及胸腔引流管置入的深度,觀察引流瓶內是否有氣泡溢出,來判斷漏氣的情況。若病人出現漏氣或其他異常情況,及時通知醫生給予相應的處理。③告知病人引流瓶需要放置到合適的位置和高度,進行活動時注意引流瓶的位置不可高于胸腔引流穿刺部位,一般位于穿刺點水平下60~100 cm處。同時注意引流瓶不能過度傾斜,不能倒置,以防引流液逆流入胸腔,誘發感染。④隨時觀察引流瓶內水柱波動的情況,當波動較大時提示胸腔內殘腔大,肺復張欠佳。為促進病人肺膨脹,指導其進行有效的咳嗽和呼吸功能鍛煉。當引流瓶內的水柱波動不明顯甚至消失時,在引流管通暢的前提下,則表示胸腔內無殘腔,肺膨脹良好。
1.2.2 觀察組 按照采用Thopaz高級胸腔引流系統的要求將其與胸管進行連接,接好電源后由醫生調節好負壓數值,并開啟系統漏氣、堵塞、低電量、容器滿等自動報警。引流期間護理:①向病人講解Thopaz高級胸腔引流系統的優點及注意事項。該系統主機內的傳感器可精確測量每分鐘的漏氣量,系統屏幕上會出現漏氣曲線圖,醫護人員根據病人的胸部X線片及漏氣曲線圖的情況判斷病人的術后恢復情況。同時系統屏幕上還可顯示術后的時長,該引流瓶內的引流液裝滿時以及管道出現堵塞時都會自動報警,不需要每日更換以及定時觀察,在報警時給予相應的更換及處理即可。同時該系統還可以定時沖洗引流管,不需要人工擠管。②引流時可將其放置于低于胸腔的位置,責任護士詳細記錄引流液的性質、顏色、引流量、引流時間以及胸腔引流管置入的深度。③該系統還有穩定的持續負壓引流并有抗反流功能,其內收集的液體不會出現反流。注意告知病人及其家屬不可隨機調節負壓,以免過大的負壓對胸膜黏膜造成損傷。④病人下床自由活動時可提引流瓶,當需告知病人注意引流管的長度,以免引流管牽拉脫出。
1.3 觀察指標
1.3.1 置管時間 根據拔管指證統計兩組病人術后拔除胸腔引流管時間。胸腔引流管的拔除標準為[7]:①排除乳糜胸、膿胸、氣胸;②無漏氣;③胸部X線片示肺膨脹良好;④24 h內胸腔引流液總量≤200 mL(漏氣曲線提示空氣流量<20 mL/min超過24 h時);⑤無呼吸困難主訴。
1.3.2 相關并發癥 統計兩組病人術后出現氣胸、咯血、肺部感染、肺不張、持續性漏氣、皮下氣腫的發生情況。
1.3.3 疼痛情況 術后有專人詢問病人的胸痛狀況,采用數字評分法(Numerical Rating Scale,NSR)測定,NRS評分范圍0~10分,0分代表無任何疼痛,10分為不能忍受的劇烈疼痛。若評分≥4分則認為有疼痛出現。
1.3.4 護理效率 參照相關文獻[8]中有關肺葉切除術病人術后胸腔引流護理效率的指標,統計兩組病人術后每周更換胸管次數、每周更換胸瓶次數及每次更換所需時間。
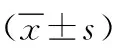
2 結果

表1 兩組病人置管時間、相關并發癥及胸痛情況比較

表2 兩組病人胸腔引流護理效率比較
3 討論
胸腔引流是臨床上比較常用的診療操作,無論是傳統標準開放肺葉切除術還是胸腔鏡下肺葉切除術,原則上病人術后都需要進行胸腔引流[9]。這主要是由于肺葉切除術后液體會向下聚集在胸腔下方,空氣會聚集在胸腔胸骨后方,會對病人的術后恢復造成一定的影響。傳統水封式胸腔引流系統在長期的臨床應用過程中發現存在漏氣的問題,而有研究指出,漏氣是影響肺葉切除術病人術后痊愈的重要因素[10]。傳統式胸腔引流系統的漏氣標準無統一指標, 往往由于個人經驗不同而判斷上有所差異,而且由于非實時監測,可能存在拔管延遲的情況發生。而且該引流系統壓力往往不能十分精確,有些甚至不能給予穩定的壓力,便攜性差,同時要求病人保持引流瓶直立,不僅限制了病人的活動,有控制引流不斷、引流不完全等缺點[11]。病人術后可因擔心攜帶引流瓶、傷口疼痛等因素而導致早期活動的依從性下降。隨著快速康復外科理念在胸外科的推廣,傳統的胸腔引流已經不能滿足病人在下床活動的同時得到持續負壓吸引的效果[12]。
本研究結果顯示,與傳統水封式胸腔引流系統相比,Thopaz高級胸腔引流系統的應用明顯縮短了肺葉切除術病人術后胸腔引流管的置管時間,減少了相關并發癥及胸痛的發生(P<0.05)。研究發現,胸腔引流管置管時間的延長會明顯增加胸腔感染的風險,一旦感染,則會嚴重影響病人的術后康復,增加病人的痛苦和經濟負擔[13]。Thopaz高級胸腔引流系統具有負壓吸引功能,壓力較三腔瓶裝置更穩定,不依賴于護理人員的經驗,可保持病人胸腔內的負壓環境,能夠有效促進肺膨脹,減少肺不張的發生。還能實時監控引流管的通暢性,當病人存在拔管指證時能夠及時拔管,進而大大縮短了置管的時間。余艷等[2]研究報道,胸腔數字化引流系統能夠顯著縮短肺癌切除術病人術后的置管時間,減少術后并發癥。李云婧等[14]研究也得出了類似結論,其認為胸腔數字化引流系統有助于快速康復外科理念的推動,加速病人的康復。金鑫等[15]研究顯示,胸腔數字化引流系統可實時觀測術后漏氣情況,縮短引流時間。Thopaz高級胸腔引流系統可追溯既往的數據曲線,預判病人的漏氣情況,與傳統水封瓶觀察氣泡相比更加客觀精準。此外,通過實時監測引流管通暢的情況,能夠避免堵管所發生的感染。而且該系統無須液封,病人的行動更自由,對早期下床活動、促進術后康復有積極效果。
本研究結果還顯示,Thopaz高級胸腔引流系統的應用提高了更換胸管、更換耗時、更換胸瓶等方面的護理效率,與對照組比較差異有統計學意義(P<0.05)。這與宋瑩[16]的研究結果一致。王領會等[17]研究也發現,胸腔數字化引流系統能明顯減少胸腔鏡肺葉切除術病人胸腔引流的護理工作量。這主要是由于該系統實現了智能化,能實時監測引流瓶滿、堵管的情況,不需要護理人員定時觀察,還能每隔5 min對管路進行1次沖洗,不需要護理人員擠壓引流,引流管的壽命延長。而且由于自帶負壓以及抗反流功能,不需要每天更換引流瓶。這使得同等護理人員配置的情況下,護理工作量減少。
但值得注意的是,雖然數字化胸腔引流系統的優勢較大,但其前期投入費用和自身引流瓶價格較高,且需要對護理人員進行專業的培訓,在一定程度上會增加引流量大、胸管放置長病人的經濟負擔。因此,應該結合病人的具體情況選擇合適的引流系統。
綜上所述,Thopaz高級胸腔引流系統不僅能縮短肺葉切除術病人術后的置管時間,減少并發癥的發生,而且能提高護理效率。

