雙源CT鑒別診斷急性闌尾炎和盲腸憩室炎價值分析
王 歡,阮 杰,劉 娟,謝代軍,王明明,盧治蘭
(安康市中醫(yī)醫(yī)院影像中心,陜西 安康 725000)
急性闌尾炎是臨床最常見的外科急腹癥,成人發(fā)病率達(dá)7%,約三分之二的患者可表現(xiàn)為上腹部或肚臍周圍疼痛并發(fā)生轉(zhuǎn)移性右下腹疼痛及反跳性疼痛的典型臨床表現(xiàn),三分之一患者的臨床表現(xiàn)則不典型[1]。而盲腸憩室炎主要臨床表現(xiàn)為突發(fā)性右下腹痛及麥?zhǔn)宵c(diǎn)壓痛,與急性闌尾炎極為相似,術(shù)前難以將其與急性闌尾炎鑒別而常被誤診[2-3]。盲腸憩室炎誤診為急性闌尾炎后單純行闌尾切除術(shù)無法緩解患者癥狀,還會延誤患者治療,可能導(dǎo)致憩室穿孔、腹膜炎等并發(fā)癥[4-5]。故術(shù)前對急性闌尾炎與盲腸憩室炎進(jìn)行準(zhǔn)確鑒別具有重要意義。而隨著影像學(xué)技術(shù)的發(fā)展及在臨床的推廣,電子計算機(jī)斷層掃描成像(Computed tomography,CT)成為能夠為術(shù)前診斷鑒別急性闌尾炎與盲腸憩室炎的影像學(xué)方法,尤其是雙源CT以最優(yōu)的管電壓及管電流進(jìn)行檢查,利用重建迭代技術(shù)提高了圖像質(zhì)量,同時還能實現(xiàn)檢查輻射劑量的最低化,但目前尚未在基層醫(yī)院得到推廣,臨床研究較少,且在臨床實際中,不少影像科醫(yī)師對急性闌尾炎與盲腸憩室炎CT影像表現(xiàn)仍缺乏充分認(rèn)識,易出現(xiàn)誤診、漏診[6-7]。本研究分析急性闌尾炎與盲腸憩室炎患者的臨床資料,分析兩者雙源CT征象差異,為臨床鑒別診斷提供參考。
1 資料與方法
1.1 一般資料 選擇我院2018年4月至2021年4月臨床疑診急性闌尾炎患者142例。病例納入標(biāo)準(zhǔn):以腹痛、惡心等癥狀就診;均于入院后24 h行手術(shù)治療,有手術(shù)病理結(jié)果;臨床資料完整;術(shù)前均進(jìn)行雙源CT檢查,CT影像資料完整,圖像質(zhì)量合格。排除標(biāo)準(zhǔn):雙源CT圖像質(zhì)量不合格,無法根據(jù)圖像進(jìn)行診斷;臨床資料不完整;合并其他腹部疾病。142例患者中男86例,女56例;年齡14~70歲,平均(38.72±9.54)歲;伴有發(fā)熱23例,白細(xì)胞計數(shù)升高17例。
1.2 檢查方法 檢查儀器為西門子雙源第三代Force CT。檢查前向患者詳細(xì)講解注意事項,對其進(jìn)行呼吸訓(xùn)練,以配合檢查,檢查前無腸道準(zhǔn)備,除掉患者身上金屬異物,去掉腹帶,檢查時患者取仰臥位,雙臂上舉,頭先進(jìn),掃描范圍為膈肌至恥骨聯(lián)合;掃描參數(shù):管電壓100 kV,預(yù)設(shè)毫安250 mA,開啟CARE kV(智能最佳管電壓技術(shù))和CARE Dose 4D(自動管電流調(diào)節(jié)技術(shù)),CARE kV設(shè)置Semi,準(zhǔn)直64 mm×0.6 mm,螺距0.7 mm,層厚、間隔均為5 mm,重建層厚1 mm,矩陣512×512,掃描野207 mm。先行平掃,再行增強(qiáng)掃描,增強(qiáng)掃描時使用高壓注射器經(jīng)肘靜脈團(tuán)注80~100 ml對比劑碘海醇,注射速率3~4 ml/s,三期掃描,注射后28~30 s為動脈期、60~70 s為門脈期、150~160 s為延遲期。掃描數(shù)據(jù)及圖像上傳至工作站,采用西門子Syngo.via軟件進(jìn)行曲面重建和分析。由專業(yè)影像科醫(yī)師觀察圖像記錄闌尾是否顯示、闌尾位置、闌尾增粗、腔內(nèi)積氣積液情況等,作出診斷。
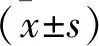
2 結(jié) 果
2.1 雙源CT診斷結(jié)果與手術(shù)病理診斷結(jié)果比較 142例患者經(jīng)手術(shù)病理證實急性闌尾炎128例,14例正常闌尾(含10例盲腸憩室炎),以病理結(jié)果為金標(biāo)準(zhǔn),雙源CT診斷急性闌尾炎的敏感度為90.62%(116/128),特異度為85.71%(12/14),準(zhǔn)確度為90.14%(128/142),陽性預(yù)測值98.31%(116/118),陰性預(yù)測值50.00%(12/24),見表1。

表1 雙源CT診斷結(jié)果與手術(shù)病理診斷結(jié)果比較(例)
2.2 急性闌尾炎、盲腸憩室炎患者一般資料比較 急性闌尾炎患者右下腹反跳痛例數(shù)多于盲腸憩室炎患者(P<0.05),中性粒細(xì)胞百分比水平高于盲腸憩室炎患者(P<0.05),見表2。

表2 急性闌尾炎和盲腸憩室炎患者一般資料比較
2.3 急性闌尾炎和盲腸憩室炎患者CT征象比較 相較于盲腸憩室炎患者,急性闌尾炎患者闌尾直徑更大,腔內(nèi)積氣、腔內(nèi)積液、腔內(nèi)結(jié)石、局灶盲腸頂端增厚、右下象限滲出例數(shù)更多(均P<0.05),92.97%急性闌尾炎患者存在闌尾周圍滲出而不存在盲腸周圍滲出,100.00%盲腸憩室炎患者存在盲腸周圍滲出而不存在闌尾周圍滲出,兩者比較差異有統(tǒng)計學(xué)意義(P<0.05),見表3。
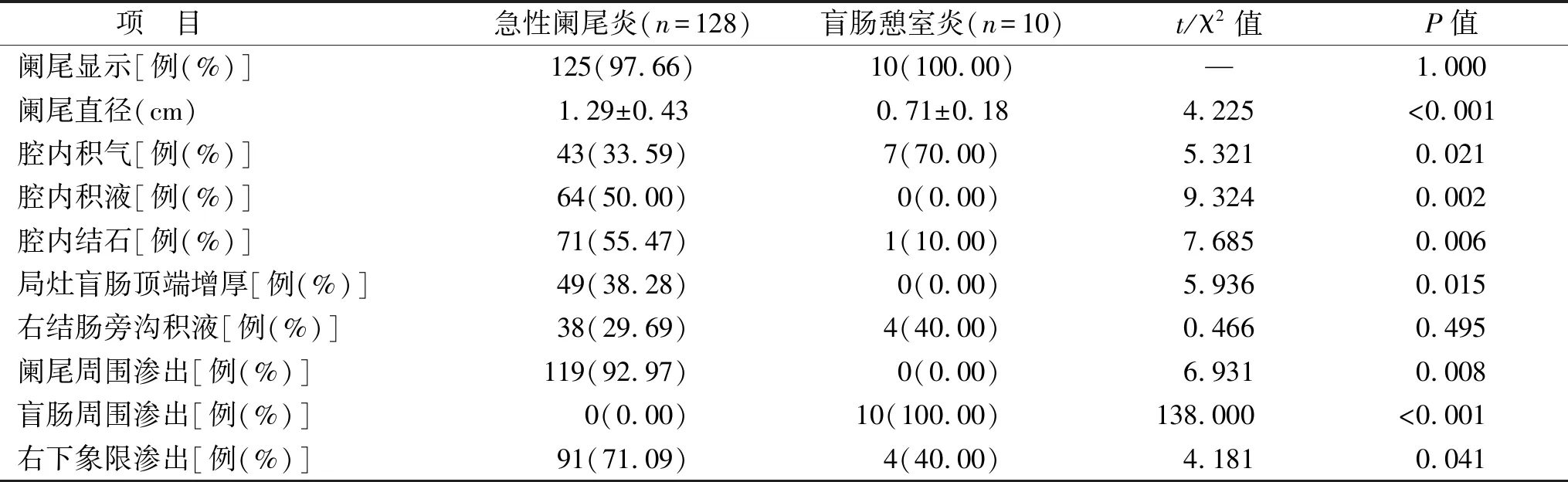
表3 急性闌尾炎和盲腸憩室炎患者CT征象比較
3 討 論
盲腸憩室炎臨床表現(xiàn)為突發(fā)性右下腹痛、麥?zhǔn)宵c(diǎn)壓痛[8],急性闌尾炎的典型表現(xiàn)是轉(zhuǎn)移性右下腹痛及反跳痛等,兩者臨床癥狀、體征十分相似,極易出現(xiàn)誤診、漏診,引起闌尾穿孔、腹膜炎等不良事件,因此實際臨床工作中醫(yī)生還需對兩者進(jìn)行鑒別,避免延誤患者病情[9-10]。但臨床醫(yī)生對盲腸憩室炎可能了解不夠,術(shù)前依靠臨床癥狀、體征及B超檢查等鑒別兩種疾病較有難度,臨床還需尋找能夠準(zhǔn)確、有效鑒別診斷兩種疾病的方法[11]。
CT具有高時間分辨率、高空間分辨率、薄層重建、后處理功能強(qiáng)大、不受周圍腸氣影響等特點(diǎn),目前在急性闌尾炎與盲腸憩室炎診斷中均具有較高診斷效能,是臨床診斷急性闌尾炎的首選手段[12-13]。但因常規(guī)CT具有輻射性,尤其是急性闌尾炎患者中有部分為幼兒、育齡期人群及老年人,降低其輻射劑量至關(guān)重要[14]。在各種降低輻射劑量的方法中,降低管電壓是最有效的方法,但管電壓降低后會使圖像質(zhì)量下降,既往CT檢查中,為了使圖像質(zhì)量滿足診斷要求,需要采用更高的管電流或迭代重建計數(shù)來補(bǔ)償因管電壓降低造成的圖像質(zhì)量下降[15]。而雙源CT技術(shù)具有兩套球管和探測系統(tǒng),使得其具有更快的掃描速度和更高的時間分辨率,利用CARE kV技術(shù)和新的迭代重建算法,能夠確定最優(yōu)化的管電壓和管電流,降低圖像噪聲,在提高圖像質(zhì)量的同時降低了檢查的輻射劑量和對比劑用量,得到臨床認(rèn)可[16-17]。本研究將雙源CT用于急性闌尾炎和盲腸憩室炎的鑒別診斷中,結(jié)果顯示,雙源CT診斷急性闌尾炎的敏感度為90.62%,特異度為85.71%,準(zhǔn)確度為90.14%,具有良好診斷效能,表明雙源CT可能成為鑒別診斷兩種疾病的有效手段。本研究分析急性闌尾炎患者與盲腸憩室炎患者臨床資料及雙源CT征象發(fā)現(xiàn),急性闌尾炎患者右下腹反跳痛發(fā)生率及中性粒細(xì)胞百分比水平更高,說明雖然急性闌尾炎和盲腸憩室炎的臨床表現(xiàn)相似,但急性闌尾炎的右下腹反跳痛較盲腸憩室炎更明顯,炎癥狀態(tài)也相對更明顯。CT征象中,相較于盲腸憩室炎患者,急性闌尾炎患者闌尾直徑更大,腔內(nèi)積氣、腔內(nèi)積液、腔內(nèi)結(jié)石、局灶盲腸頂端增厚、右下象限滲出情況更明顯,急性闌尾炎患者主要存在闌尾周圍滲出,不存在盲腸周圍滲出,而盲腸憩室炎患者主要存在盲腸周圍滲出,不存在闌尾周圍滲出,與既往兩種疾病的CT征象結(jié)果相符。總結(jié)可知闌尾炎雙源CT主要表現(xiàn)為闌尾明顯增粗,闌尾管壁增厚,邊緣模糊,管腔內(nèi)積液或伴有糞石形成,而盲腸憩室炎多位于回盲瓣前壁,呈孤立存在,患者闌尾顯示正常,闌尾系膜脂肪結(jié)構(gòu)清晰,局灶或彌漫增厚的腸壁上向外局限性突出結(jié)構(gòu),憩室壁伴不同程度增厚、強(qiáng)化,腸周不同程度滲出,多數(shù)盲腸憩室炎患者闌尾正常;因此雙源CT檢查時發(fā)現(xiàn)正常或增粗是鑒別盲腸憩室炎與急性闌尾炎的關(guān)鍵[18-20]。此外,值得注意的是,盲腸憩室與闌尾位置較近,憩室炎癥往往可能會波及闌尾,造成盲腸憩室炎合并急性闌尾炎,或憩室炎癥時間較長,闌尾也可有急性炎癥表現(xiàn),仍需臨床醫(yī)師結(jié)合臨床實際情況,存在懷疑時考慮術(shù)中對患者腹部進(jìn)行全面探查,避免遺漏盲腸憩室炎或急性闌尾炎的處理[21]。
綜上所述,急性闌尾炎與盲腸憩室炎可通過雙源CT檢查進(jìn)行鑒別診斷,診斷效能較高而輻射劑量低,診斷的關(guān)鍵在于CT征象中闌尾是否正常。

