重復經顱磁刺激聯合動作觀察療法對單側大腦半球卒中后吞咽障礙的影響
腦卒中被認為是全球范圍內死亡和殘疾的主要原因
,每年約有1500萬人中風
,其中多達65%的人存在吞咽問題,其中一半是有癥狀的
。雖然大部分患者可以自行恢復吞咽功能,但是仍有11%~50%的患者可遺留長期(6個月甚至更長)的吞咽困難
。卒中后吞咽障礙(Post-stroke dysphagia,PSD)是一種常見的并發癥,PSD與部分由于吸入性肺炎和營養不良引起的死亡率和發病率增加相關
。因此,PSD的治療至關重要。
重復經顱磁刺激(repetitive transcranial magnetic stimulation,rTMS)是一種用于調節特定皮層神經元的非侵入療法,可以顯著促進神經系統疾病的康復
。動作觀察療法(action observation therapy,AOT)是在鏡像神經元系統(mirror neuron system,MNS)理論基礎上發展起來的
,AOT是對運動的系統觀察,有助于注意力集中在運動系統上,并影響運動質量,進而促進皮層變化重組
。目前AOT促進失語癥和運動功能障礙恢復的療效十分顯著,但其對PSD的作用尚不明確。因此,本研究在rTMS的基礎上結合AOT,探討其對PSD的作用,擬為PSD的治療提供新的思路。
1 資料與方法
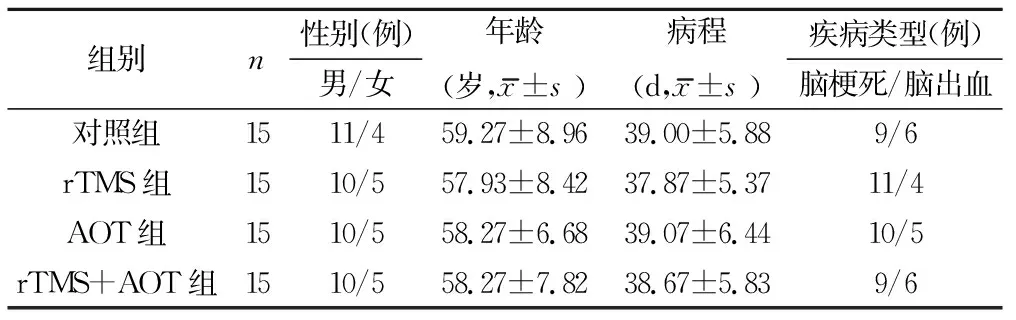
1.1 一般資料 選取2019年3月~2021年3月武漢大學中南醫院神經康復科符合條件的患者60例。納入標準:符合中華醫學會第四屆全國腦血管病學術會議制定的診斷標準
,且經顱腦CT或MRI檢查確診其病灶位于單側大腦半球;經電視透視吞咽檢查(video fluoroscopic swallowing study,VFSS)證實存在吞咽障礙;患者為首次腦卒中,生命體征平穩,病程在1~3個月之間;患者年齡在40~80歲;右利手,聽力、視力(或矯正視力)無明顯異常;認知功能良好,可理解并配合試驗研究;患者及其家屬簽署知情同意書。排除標準:吞咽方面既往有其他病因誘發的功能異常;合并心功能不全、嚴重肝腎疾病、腫瘤患者;合并有神經或精神疾病(包括癲癇、失語、嚴重的抑郁等);病灶位于腦干部位;合并視野缺損、偏側空間忽略癥的患者。剔除及脫落標準:治療過程出現嚴重并發癥;腦血管意外再次發生,病情加重者;未遵照醫囑執行,或相關資料未完善者;個人原因主動要求退出者。所有入組患者均已簽署知情同意書并且本研究通過了武漢大學中南醫院醫學倫理委員會批準(批準號:2021015)。將患者隨機分為4組各15例:常規治療組、rTMS組、AOT組、rTMS+AOT組。4組患者的一般資料差異無統計學意義,卒中部位均為左側。見表1。
式中:M表示需求價格彈性系數矩陣。從式(6)易推導出在分時電價機制下電動汽車代理商在峰、谷、平時段的等效充值需求可以描述為式(7)所示的一個關于分時電價的函數[16]:
1.2 方法
4) 仿真成像技術解決幾何復雜構件檢測難題, 成像由各聲束A掃數據產生,實際檢測結合工藝軌跡追蹤,同步顯示 A、B、C、D、P、3D掃描數據。
1.2.2 重復經顱磁刺激 采用經顱磁刺激儀(武漢依瑞德公司生產,CCY-I),圓形線圈。治療前進行靜息態運動閾值(resting motor threshold,RMT)的測定。rTMS刺激方案為:選擇圓形刺激線圈,刺激強度為120RMT,刺激部位為患者患側食管皮質區,頻率為5Hz、刺激時長2s、間歇10s,共800個脈沖,總時長20min。每日1次,5d為1個療程,療程間隔2d,共4個療程。本研究選擇食管運動皮質區中的舌骨上肌群運動皮質代表區作為刺激區,受試者坐于扶手椅上并保持全身放松,將肌電圖的電極貼于舌骨上肌群處,以測量并記錄舌骨上肌群的的肌電信號;采用國際腦電圖學會10-20系統電極配位法確定顱骨頂點,將圓形線圈置于頂點前方2~4cm,向患側半球4~6cm范圍內來回移動,從30%最大輸出強度開始觸發單脈沖刺激逐步加強刺激強度,所誘發的運動誘發電位( motor evoked potentials,MEP)潛伏期最短,波幅最大處即為患側半球舌骨上肌群運動皮質代表區的最大運動刺激區,也就是所謂的熱點。
1.3.3 中文版吞咽生命質量量表(Swallow Quality-of-Life Questionnaire,SWAL-QOL) 中文版SWAL-QOL可以準確客觀地評估患者的吞咽生命質量水平,針對性強,具有良好的信度和效度,值得在評估中國人群吞咽障礙患者生命質量中推廣
。SWAL-QOL涵蓋生理、飲食行為、心理、社交和自覺健康5個方面,11個維度,共44個條目。每個條目最高5分,最低1分。得分越高,則生活品質越好。
新政府會計準則制度提出的“雙基礎”“雙功能(雙體系)”“雙分錄”“雙報告”的管理特點是新的醫院成本核算體系建設的堅實基礎。結合此情況,對新的醫院成本核算體系建設提出如下建議。
綜上,根據式(9)、式(11)和式(12),可以采用類似經典RLS算法來循環計算具體算法過程總結為下表。
1.3.2 標準吞咽功能評估(Standardized Swallowing Assessment,SSA) SSA量表是臨床上評價吞咽功能的常用方法,具有良好的信度和效度。評價內容包括臨床檢查(8~23分)、飲水測試(5~11分)和正常進食(5~12分)三部分。臨床檢查包括意識、頭與軀干控制、呼吸、唇的閉合、軟腭運動、喉功能、咽反射和自主咳嗽;飲水檢查為讓患者吞咽5ml水3次,觀察患者有無喉運動、重復吞咽等;若上述無異常,即可正常進食,具體方法為:囑患者吞咽60ml水,觀察吞咽需要的時間,有無咳嗽等。量表分值范圍為18~46分,分數越低,說明吞咽功能越好。
學校作為酒店對外的經營主體,由學校有關職能部門直接負責酒店的日常經營管理,通常是由學校的總務或者后勤部門來承擔經營管理工作。酒店日常經營過程中,經營產生的所有收入進學校核算,所有支出由學校承擔,酒店日常經營過程中所形成的經營收益歸學校所有,所有人員由學校負責聘任。酒店以服務學校教學科研、學術交流和向師生提供后勤服務保障為主要宗旨,能完全遵照學校的意志,其主要體現的是服務功能和社會效益,其次兼顧酒店資產的經濟效益。
1.3 評定標準
1.2.3 動作觀察療法 AOT組和rTMS+AOT組患者在進行動作觀察訓練時需佩戴頭盔式虛擬現實設備及耳機。患者在治療期間觀察吞咽動作相關視頻,視頻總時長為10min。視頻內容分為4個部分:口部運動、吞咽影像、攝食動作和食物刺激。口部運動部分分別從正面、側面展示模特喝水、咀嚼和吞咽過程中舌、唇、下頜的運動;吞咽影像部分是在X線透視下,顯示食團從口腔到胃部的整個過程,包括舌頭的攪拌和推送,會厭的折返和環咽肌的開放;攝食動作部分主要展現模特進食各種食物,同時露出享受開心的表情,此外,還放大了口部運動及喉部上抬動作;食物刺激部分主要展現色香味俱全的美食,每種美食呈現6s。視頻中吞咽動作進行的同時,均有“咕嗒”的吞咽音作為聽覺刺激。治療師根據患者吞咽障礙情況為其制定個體化的治療方案。視頻共播放2遍,中間間隔5min,每次持續25min。
1.2.1 常規治療 4組患者均接受常規吞咽功能訓練,主要包括呼吸訓練(指導患者鼻吸口呼和通過呼吸進行放松訓練)、間接基礎訓練(口腔感覺和運動訓練)和直接攝食訓練(體位及姿勢、食團放置位置和食物選擇)。以上訓練每日1次,每次20min,5d為1個療程,療程間隔2d,共4個療程。
1.3.1 電視透視吞咽檢查(Videofluoroscopic Swallowing Study,VFSS) VFSS是評估吞咽生理的“金標準”,在臨床中廣泛使用。評估前使用造影劑(60%的硫酸鋇混懸液)和增稠劑配制稀流質(水狀)、濃流質(蜂蜜狀)和糊狀(布丁狀)3種不同性狀的食團。患者平穩側坐后,囑咐患者吞咽以上食團(一口量約5ml)。采用西門子公司的數字胃腸機進行造影檢查,捕獲率為每秒30幀。評估者可以觀察口腔,咽,喉和上食道的側面圖像,以此發現吞咽障礙的結構性或功能性異常的病因及其部位、程度和代償情況。在觀察過程中同時記錄口腔運送時間(oral transit time,OTT)、吞咽反應時間(swallow response time,SRT)、咽傳遞時間(pharyngeal transit time,PTT)和喉關閉時間(laryngeal closure time,LCT)等參數。以上各項時間參數的記錄由一位專業人員完成,通過播放VFSS視頻,逐幀回放,記錄吞咽過程中各個重要時間點,將其發送至事先設定好的Excel分析框中:A為食物在口中受到舌肌推送發生形狀改變的起始點,B為食團頭部到達下頜角與舌根交點處的時間點(口腔期結束),C為舌骨向前向上運動,即吞咽啟動時間點,D為食團尾部到達環咽肌下緣的時間點、E為喉前庭關閉(勺狀軟骨接觸會厭下表面)時間點,F為喉前庭開放(勺狀軟骨與會厭下表面分離)時間點。各項參數的意義如下:OTT=B-A、SRT=C-B、PTT=D-B、LCT=F-E。
2 結果
治療前4組患者的OTT、SRT、PTT、LCT、SSA評分、SWAL-QOL評分比較差異無統計學意義。治療4周后,4組患者的吞咽時間參數和SSA評分均明顯下降,而SWAL-QOL評分明顯升高(
<0.05),且rTMS組、AOT組和rTMS+AOT組的OTT、SRT、PTT、LCT和SSA評分較對照組顯著下降(
<0.05),SWAL-QOL評分明顯提高(
<0.05),其中rTMS組和AOT組上述指標比較差異無統計學意義,但是rTMS+AOT組與rTMS組和AOT組比較,OTT、SRT、PTT、LCT和SSA評分均明顯下降(
<0.05),SWAL-QOL評分明顯增高(
<0.05)。見表2,3。
3 討論
PSD是皮質和皮質下結構損傷導致的,患側皮質興奮性改變和吞咽運動皮質的可塑性是促進吞咽障礙恢復的主要機制
。本研究采用患側5Hz的rTMS刺激聯合AOT治療PSD,吞咽功能和吞咽生命質量顯著改善,且效果優于單一的rTMS和AOT治療。rTMS通過刺激吞咽運動皮質區緩解吞咽障礙(自內向外),而AOT通過觀察吞咽相關視頻,激活吞咽運動神經元,從而產生吞咽動作(自外向內),這種雙向策略在大腦內外形成一個完整的閉合環路,達到了良好的治療效果。
中風后雙側大腦半球失衡,健側興奮性增加,患側興奮性降低,而高/低頻rTMS可以增加/降低皮層興奮性
。Du等
研究發現與假刺激相比,高頻(3Hz)刺激患側和低頻(1Hz)刺激健側均可顯著促進吞咽功能的恢復。盡管已有研究表明同時刺激健側和患側的效果優于單側刺激
,但是考慮到患者不耐受、醫療費用加重和操作復雜等現象,雙側刺激應用于臨床十分受限。因此,本研究僅在患側應用5Hz rTMS。本研究發現rTMS和rTMS+AOT組與對照組相比,吞咽功能明顯改善,這表明單側rTMS具有一定的臨床應用價值。
AOT是一種能夠在皮質水平產生神經可塑性改變的康復治療方法,近年來被廣泛應用于神經康復和肌肉骨骼系統的康復
。功能性磁共振成像表明,鏡像神經元的激活需要患者對觀察到或者聽到有針對性的動作或聲音進行理解時,才能有效地激活,并且視聽覺聯合刺激時激活的鏡像神經元更加接近實際吞咽
。本研究中,納入的患者均具有良好的認知能力,視頻中除了美食圖片、吞咽影像動圖外,還增加了吞咽音“咕嗒”。AOT的康復機制可能是患者在觀察吞咽相關視頻時,會有意識地理解與模仿吞咽動作,此時顳上溝、頂前區和Broca區等部位激活,這些部位與MNS大量重疊,通過多次的模仿學習后,促進吞咽皮層的重塑,從而達到提高吞咽功能的目的
,此外,目前AOT應用于吞咽障礙的研究不多,且各個研究中操作方法不同,輸出設備也大多僅采用手提電腦,無其他輔助設備
。本研究采用虛擬現實設備讓患者置身于虛擬的現實環境中,利用三維視景圖像生成,立體顯示、音響系統和揚聲系統,來增強患者的視覺運動感知,避免了周圍環境的干擾,可以使患者全身心投入在治療中,大大提高患者的依從性。
本課題分別比較了rTMS、AOT和rTMS聯合AOT對PSD患者吞咽功能和吞咽生命質量的影響。數據分析表明,治療4周后,與對照組相比,其余3組OTT、SRT、PTT、LCT、SSA評分和SWAL-QOL評分均明顯改善,并且rTMS聯合AOT的效果更加顯著。這種結果可能與以下三點原因相關:第一,rTMS利用交變磁場產生感應電場激發感應電流,通過加強大腦雙側豆狀核和尾狀核的連接,增強突觸傳遞功能,調節多巴胺等神經遞質濃度,從而引起大腦吞咽功能的暫時興奮或抑制
。第二,AOT能使患者身臨其境,增加了康復訓練的趣味性,從而提高了患者的主動性,患者可以運用視頻提供的視覺和聽覺模仿吞咽動作,增加了患者受益的范圍;第三,綜合康復策略,聯合自內而外和自外而內雙向策略,結合主動與被動康復訓練,將rTMS與AOT聯合起來,達到全面康復的目的。此外,有效的康復策略能縮短患者的住院時長,減少住院費用,使患者盡早回歸家庭與社會,最終提高患者的生活質量。由于科研時間有限,本研究有一些局限性。首先,這是一個小樣本的單中心研究,其結果需要在大樣本的多中心臨床試驗中得到進一步證實。其次,我們只在患側大腦半球上應用了高頻rTMS,對同時在健側大腦半球上應用低頻rTMS的效果尚不清楚。最后,本研究納入的PSD患者均是認知情況良好的,對于認知缺陷患者的效果無法明確。
[1] Kumar S, Selim M H, Caplan L R. Medical complications after stroke[J]. Lancet Neurol, 2010,9(1):105-118.
[2] WHO publishes definitive atlas on global heart disease and stroke epidemic[J]. Indian J Med Sci, 2004,58(9):405-406.
[3] Martino R, Foley N, Bhogal S, et al. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications[J]. Stroke, 2005,36(12):2756-2763.
[4] Cohen D L, Roffe C, Beavan J, et al. Post-stroke dysphagia: A review and design considerations for future trials[J]. Int J Stroke, 2016,11(4):399-411.
[5] Park J W, Kim H, Park T, et al. A pilot study of the effects of high-frequency repetitive transcranial magnetic stimulation on dysphagia in the elderly[J]. Neurogastroenterol Motil, 2019,31(5):e13561.
[6] Ryan D, Fullen B, Rio E, et al. Effect of Action Observation Therapy in the Rehabilitation of Neurologic and Musculoskeletal Conditions: A Systematic Review[J]. Arch Rehabil Res Clin Transl, 2021,3(1):100106.
[7] Sarasso E, Gemma M, Agosta F, et al. Action observation training to improve motor function recovery: a systematic review[J]. Arch Physiother, 2015,5:14.
[8] 中華醫學會第四屆全國腦血管病學術會議. 各項腦血管病診斷要點[J]. 中華神經內科雜志, 1996,24(6):379.
[9] 譚嘉升, 丘衛紅, 劉中良, 等. 中文版吞咽生命質量量表信度和效度的研究[J]. 中華物理醫學與康復雜志, 2016,38(9):669-673.
[10] 周立富, 王淑娟, 元小冬, 等. 急性腦梗死患者吞咽相關中樞功能重組及其偏側性分析[J]. 中華物理醫學與康復雜志, 2017,39(12):908-911.
[11] Hamdy S, Rothwell J C, Aziz Q, et al. Organization and reorganization of human swallowing motor cortex: implications for recovery after stroke[J]. Clin Sci (Lond), 2000,99(2):151-157.
[12] Murase N, Duque J, Mazzocchio R, et al. Influence of interhemispheric interactions on motor function in chronic stroke[J]. Ann Neurol, 2004,55(3):400-409.
[13] Zhang C, Zheng X, Lu R, et al. Repetitive transcranial magnetic stimulation in combination with neuromuscular electrical stimulation for treatment of post-stroke dysphagia[J]. J Int Med Res, 2019,47(2):662-672.
[14] Dodd K C, Nair V A, Prabhakaran V. Role of the Contralesional vs. Ipsilesional Hemisphere in Stroke Recovery[J]. Front Hum Neurosci, 2017,11:469.
[15] Du J, Yang F, Liu L, et al. Repetitive transcranial magnetic stimulation for rehabilitation of poststroke dysphagia: A randomized, double-blind clinical trial[J]. Clin Neurophysiol, 2016,127(3):1907-1913.
[16] Park E, Kim M S, Chang W H, et al. Effects of Bilateral Repetitive Transcranial Magnetic Stimulation on Post-Stroke Dysphagia[J]. Brain Stimul, 2017,10(1):75-82.
[17] Kawai T, Watanabe Y, Tonogi M, et al. Visual and auditory stimuli associated with swallowing: an FMRI study[J]. Bull Tokyo Dent Coll, 2009,50(4):169-181.
[18] Ushioda T, Watanabe Y, Sanjo Y, et al. Visual and auditory stimuli associated with swallowing activate mirror neurons: a magnetoencephalography study[J]. Dysphagia, 2012,27(4):504-513.
[19] 李新宇. 基于鏡像神經元理論的動作觀察療法在神經康復中的應用進展[J]. 中國康復, 2016,31(2):153-155.
[20] 龍耀斌, 張紅敏. 鏡像療法對急性期腦卒中吞咽障礙的效果[J]. 中國康復理論與實踐, 2015(9):1078-1081.
[21] 燕鐵斌. 康復醫學前沿[M]. 人民軍醫出版社, 2014: 249-261.
[22] Chervyakov A V, Chernyavsky A Y, Sinitsyn D O, et al. Possible Mechanisms Underlying the Therapeutic Effects of Transcranial Magnetic Stimulation[J]. Front Hum Neurosci, 2015,9:303.
[23] 焦勇鋼, 戴穎儀, 胡芳芳, 等. 重復經顱磁刺激對急性腦梗死后吞咽障礙的影響及與其功能磁共振成像變化的關系[J]. 實用醫學雜志, 2020,36(3):385-389, 394.

