電刺激聯合生物反饋治療壓力性尿失禁的最佳模式探析
楊廷仙,鄧繼紅,戴錦春,孔松雪,馬麗莎
(昆明市婦幼保健院 婦科,云南 昆明 650031)
壓力性尿失禁(stress urinary incontinence,SUI)是指腹壓突然增加導致的尿液不自主流出[1]。其特點是正常狀態下無漏尿,常在咳嗽、打噴嚏、跳繩等腹壓增大時漏尿,嚴重時患者需使用尿墊,且因遺尿致身上異味大,給患者帶來極大的心理負擔,嚴重影響社交生活,被喻為“社交癌”。女性SUI 的發病率高于男性,多發于中老年及順產后女性,我國成年女性的SUI率約18.9%,而50~59歲年齡段,患病率高達28%[2]。目前輕中度SUI以非手術治療為主,盆底電刺激聯合生物反饋是最常用的治療方法之一[3]。本研究通過觀察不同種類的電刺激聯合生物反饋及其治療頻次對壓力性尿失禁治療效果,探討最佳治療模式以指導臨床,現報告如下。
1 資料與方法
1.1 一般資料
選取2017年10月-2020年10月到昆明市婦幼保健院婦科就診的輕中度壓力性尿失禁患者160例,足月順產1胎,產后2年以上,無盆腔手術史,有認知及溝通能力,予婦科檢查、陰道分泌物檢查、尿液檢查等排除陰道炎、泌尿系感染等疾病,按分度隨機分為A、B、C、D 4組,每組40例,4組平均年齡分別是(39.20±7.32)歲、(39.05±7.31)歲、(40.02±6.67)歲、(40.00±6.22)歲,比較無統計學差異(P>0.05),具有可比性。
1.2 治療方法
1.2.1 盆底評估及治療儀器:VISHEE,W1993ED
1.2.2 電刺激聯合生物反饋治療
頻次:A組1次/d,B、D組隔日1次,C組2次/周(每周一、周五)。
療程:10次為1個療程,共2個療程。
第1療程:4組均予神經肌肉電刺激聯合生物反饋治療,10次。
神經肌肉電刺激:按儀器操作流程,根據患者病情選擇訓練項目,電刺激頻率35~50Hz,波寬300us,電流強度以患者感覺到明顯肌肉收縮,能忍受疼痛等不適,15min/次。
生物反饋(經典Kegel模板訓練):設定I類纖維(慢收縮纖維)的Kegel模板訓練難度約為Glazer評估報告中第三步收縮均值的50%~80%;II類纖維(快收縮纖維)的Kegel模板訓練難度約為Glazer評估報告中第二步最大收縮值的50%~80%。先I類后II類肌纖維鍛煉。按儀器操作流程,囑患者根據生物反饋儀屏幕上出現的壓力波形及語音提示對盆底肌進行有規律的收縮和放松,15min/次。
第2療程:A、B、C組肌電觸發電刺激聯合生物反饋治療,10次。D組與第1療程相同,10次。
肌電觸發電刺激:按儀器操作流程,設定閾值,閾值根據盆底表面肌電Glazer評估的第三步的50%~80%計算得出后,手動輸入,治療過程中肌電基線值保持不變,設置電刺激頻率35~50Hz,波寬300us,電流強度以患者感覺到明顯肌肉收縮,能忍受疼痛等不適,15min/次。
生物反饋(經典Kegel模板訓練):與第1療程相同。
1.3 觀察指標
1.3.1 療效評價標準治愈:咳嗽等腹壓增高情況下無漏尿;
改善:咳嗽等腹壓增高情況下有漏尿,漏尿次數較治療前減少≥50%;
無效:咳嗽等腹壓增高情況下有漏尿,漏尿次數較治療前減少<50%,或癥狀加重;
治愈率=治愈例數/治療總例數×100%[4]。
1.3.2 每組治療前、2個療程結束后記錄以下內容
IIQ-7評分(尿失禁對生命質量的影響,屬A級證據);
Aa點(陰道前壁中線距處女膜距離);
Glazer評估(快肌平均最大值、60s慢肌總體平均值)。
1.4 統計學方法
數據分析采用SPSS18.0軟件處理。所有實驗數據的測定值皆以均數±標準差表示,符合正態分布的計量資料組間比較采用單因素方差分析,方差齊時兩兩比較采用LSD法分析,方差不齊的資料采用秩和檢驗P<0.05為差異有統計學意義。
2 結果
2.1 各組治療后尿失禁改善情況比較
4組患者經治療后尿失禁癥狀均較前改善,A組治愈率55%、改善率25%,B組治愈率67.5%、改善率30%,C組治愈率50%、改善率35%,D組治愈率60%、改善率32.5%,差異無統計學意義,見表1。
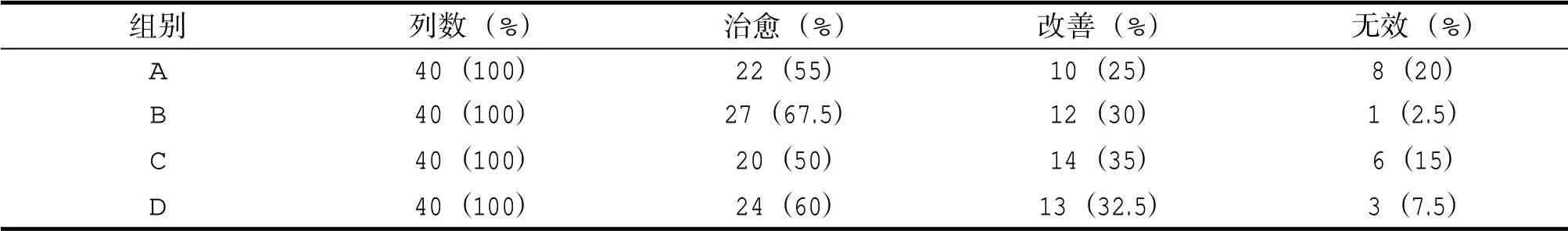
表1 各組治療后尿失禁改善情況比較
2.2 各組IIQ-7評分、Aa值、快肌平均最大值、60s 慢肌總體平均值治療前后及組間比較
各治療組患者治療前IIQ-7評分、Aa值、快肌平均最大值、60s慢肌總體平均值比較無統計學意義。經治療后各組患者IIQ-7評分、Aa值、快肌平均最大值、60s慢肌總體平均值均明顯改善,治療前后比較有統計學意義(P<0.01)。治療后各組IIQ-7 評分組間比較無統計學意義,但B組IIQ-7評分減少最多。治療后Aa值最小的是B組,組間比較B 組與A組差異有統計學意義(P<0.05)。治療后各組快肌平均最大值組間比較無統計學意義,但B組快肌平均最大值增加最多。治療后60s慢肌總體平均值最大的是B組,組間比較B組與A、D組差異有統計學意義(P<0.05),見表2、3。
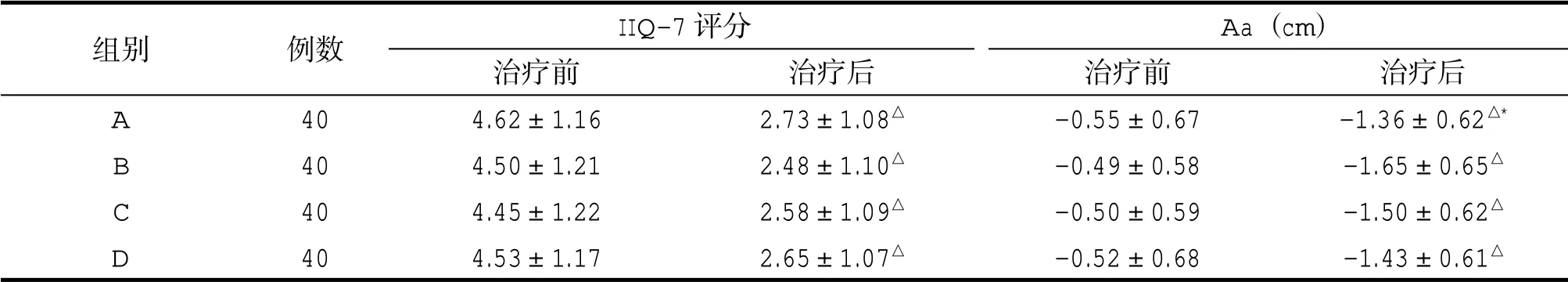
表2 各組患者IIQ-7 評分、Aa 值治療前后及組間比較

表3 各組患者快肌平均最大值、60s 慢肌總體平均值治療前后及組間比較
3 討論
壓力性尿失禁是婦科常見病,因其非致命性及普遍性容易被忽視,甚至被認為是產后及年齡增加后的正常現象。隨著經濟水平提高,女性社交的正常化,SUI限制了患者體育活動、體力勞動。
盆底康復治療可以恢復或增加盆底肌肉支持力,是SUI的一線治療方式。電刺激、生物反饋治療是其最常用治療手段之一。電刺激可以提高盆底神經肌肉的興奮性,喚醒本體感受器,使肌肉被動鍛煉,促進局部血液循環[5],促進周圍神經的再生和功能的恢復[6],使肌纖維增粗、再生[7],從而加強盆底肌肉的強度。在臨床中最常用的是神經肌肉電刺激和肌電觸發電刺激,神經肌肉電刺激是被動電刺激;肌電觸發電刺激是將患者主動肌肉收縮引發的肌電信號轉化為反饋電流,再次刺激肌肉收縮促進肌肉功能恢復,是主動與被動結合。生物反饋治療是患者通過模擬的聲音或視覺信號反饋提示,了解到其訓練過程盆底肌的活動狀態,引導其正確的盆底肌活動,科學地進行訓練以增加盆底肌力,獲得最佳效果[8]。兩者結合既可以通過電刺激喚醒受損盆底肌肉的本體感覺,增加盆底肌控制能力、強化盆底肌收縮強度和耐力、促進盆底血液循環、重塑盆底神經、恢復神經元間動態平衡,又可以通過生物反饋引導患者主動科學的盆底肌肉鍛煉,主動與被動結合,更加促進盆底損傷組織的修復、加強盆底肌肉的強度、協調盆底組織的功能。電刺激聯合生物反饋療效得到臨床醫生一致認可,但治療頻次、療程尚無統一,各持己見。錢雙鳳等[9]認為在產后壓力性尿失禁其療效最優,每周治療2次,16次為1療程。宣頡等[10]肯定其安全性及有效性,治療頻次每周≥3 次。周磊清等[11]發現其明顯改善壓力性尿失禁癥狀,每周治療2次,14次為1療程。楊志娟等[12]研究顯示其在輕中度SUI中療效好、安全性高,每周治療2次,16次為1療程。本課題分別設置A、B、C、D 4組不同的電刺激聯合生物反饋模式治療壓力性尿失禁,A組1次/d,B、D組隔日1次,C組2次/周(每周一、周五),10次為1療程,共治療2個療程,第1 療程治療均予神經肌肉電刺激,第2療程D組繼續進行神經肌肉電刺激,A、B、C組予肌電觸發電刺激。結果顯示4組不同模式的電刺激聯合生物反饋治療均療效確切,通過比較發現隔日1次生物反饋聯合神經肌肉電刺激及肌電觸發電刺激效果最佳,其原因可能是神經肌肉電刺激可通過電刺激增強盆底肌肌力和耐力,強化盆底肌收縮,促進盆底組織血運,提高盆底功能;而肌電觸發電刺激是將患者主動肌肉收縮引發的肌電信號轉化為反饋電流,再次刺激肌肉收縮促進肌肉功能恢復;隔日1次的治療避免了電刺激引起肌肉收縮疲勞。
綜上所述,不同模式的生物反饋聯合電刺激均能加強盆底肌力,改善陰道前壁膨出,治療壓力性尿失禁;而隔日1次生物反饋聯合第1療程神經肌肉電刺激及第2療程肌電觸發電刺激的治療模式效果最佳,可供臨床治療參考。

