同期與分期行人工聽骨鏈重建術在中耳膽脂瘤中的應用探索
陶安周,馮德航,陳德清,顓 琳,王若釤,羅 杰,郭婧欣,許麗林
(昆明醫科大學附屬德宏州人民醫院 耳鼻喉頭頸外科,云南 德宏 678400)
中耳膽脂瘤是耳科常見疾病,常引起耳流膿、聽力下降,由于其侵襲性破壞聽骨鏈,手術是主要的治療方法,在徹底清除病灶基礎上保存或增進原有的聽力。1963年分期聽骨鏈重建術首先被提出[1],1973年Sheehy[2]建議將處理中耳病變與修補鼓膜在一期同時進行,6~12 個月后另行二期聽骨鏈重建術。分期手術有不同的目的,一期是徹底清除中耳膽脂瘤或炎性病變同時形成含氣中耳腔,二期是重建聲壓傳導機制,植入自體或異體聽骨,因此分期聽骨鏈重建術對中耳膽脂瘤的治療具有重要意義,當膽脂瘤侵犯廣泛,鼓室黏膜炎癥狀態較重時,分期手術在保證清理病變、修補鼓膜的同時又建立一個有效的中耳含氣腔,有利于改善術后聽力水平。本文旨在探索同期與分期植入人工聽骨后的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料
收集2018年11月-2021年3月于昆明醫科大學附屬德宏州人民醫院行聽骨鏈重建術的患者資料,選取符合《中耳炎臨床分類和手術分型》(2012,昆明)中耳膽脂瘤的診斷,并行鈦質人工聽骨重建的患者共49例,其中行開放式乳突根治術3耳,完璧式乳突根治術46耳。根據是否行分期手術進行分組,在清理病灶、修補鼓膜的同時行聽骨鏈重建者為同期組,將一期手術后6~12月行聽骨植入者為分期組。同期組共36 例,男15例,女21例,左耳15耳,右耳21耳,年齡12~66歲,平均年齡(46.17±13.04)歲,中位年齡49歲,病程0.2~50年,平均病程(18.93±16.27)年;分期組共有13例患者,男7例,女6例,左耳7耳,右耳6耳,年齡11~56歲,平均(39±14.39)歲,中位年齡43歲,病程0.3~45年,平均(13.5±11.89)年。2組在年齡、性別、術側、病程無顯著統計學差異,具有可比性。本研究已通過我院醫學倫理相關部門批準,均由同一位經驗豐富的耳科醫師主刀完成,所有患者均簽署知情同意書。
納入標準:⑴長期耳流膿、聽力下降伴或不伴鼓膜穿孔等癥狀;⑵術前聽力檢查為傳導性聾或混合性聾;⑶術中證實為膽脂瘤且術后病理結果支持為膽脂瘤者。
排除標準:⑴診斷為重度感音性聾、耳硬化、外傷所致鼓膜穿孔和或聽骨鏈破壞者、內耳畸形、圓窗功能受損;⑵術前有急性感染或真菌感染者。
1.2 分組依據和手術方法
同期組及分期組首次手術方式為:全麻后取耳后切口,后進路,取顳肌筋膜作為鼓膜修補材料,于耳后做肌-筋膜瓣并暴露乳突,向前翻起肌-筋膜瓣,鈍性分離外耳道后壁皮膚,距骨性外耳道口內側約5mm處將其切開,并于12點和6點處向外延長外耳道皮膚切口,磨開乳突后收集骨粉備用,進行耳道擴寬(完璧式乳突改良根治術保留耳道后、上壁,開放式乳突改良根治術斷開耳道后、上壁,術畢用骨粉填塞乳突腔)顯微鏡下清理鼓竇、鼓室膽脂瘤及炎癥病變,取出破壞的殘遺聽骨組織,通暢咽鼓管開口,在患耳耳屏后內側做一約1.5cm切口,沿軟骨膜表面向上、下、后方分離,剪刀剪下耳屏軟骨-軟骨膜,一般需1.0 cm×1.2cm,厚0.5cm,修剪成一橢圓形的耳屏軟骨-軟骨膜復合體備用。延骨性外耳道向內分離殘存上皮,在鼓環處做創面,植入備用筋膜修補鼓膜,同時植入人工聽骨,聽小骨鼓膜面以耳廓軟骨覆蓋,行分期聽骨植入者將軟骨置于顳肌筋膜下,用明膠海綿固定聽骨。外耳道用明膠海綿及碘仿紗條填塞,完璧式乳突腔內下方留置引流管。
分期組二期手術方式:采用視頻耳內鏡下手術,全麻后常規消毒、鋪巾,在外耳道距鼓環處約5mm 左右環形切開,沿鼓膜前上方向上、向后、向下做一270°弧形切口,分離外耳道皮瓣及鼓膜,探查鼓室,若發現膽脂瘤殘留與復發,清除病變組織,探查聽骨鏈,對于錘、砧骨破壞或關節脫位選擇植入部分聽骨贗復物,對于鐙骨上結構破壞、底板活動良好者,選擇全聽骨贗復物,內用含有地塞米松磷酸鈉注射液及氧氟沙星滴耳液的明膠海綿固定,外耳道用含有氧氟沙星滴耳液的明膠海綿及碘仿紗條填塞。
1.3 術后隨訪及觀察指標
術后常規抗炎治療1周,術后2周取出耳道內碘仿紗條,術后4周清理耳道內殘留明膠海綿及首次視頻耳內鏡下觀察移植鼓膜成活情況,評估是否干耳、有無感染以及術腔上皮化情況。術后2個月復查,耳內鏡清理外耳道分泌物及觀察移植鼓膜生長情況,術后3個月、6個月復查耳內鏡觀察鼓膜是否凹陷、穿孔,人工聽骨是否外露,并行純音聽閾復查,取術后6個月的檢測結果作為本研究的觀察數據。
1.4 療效的判定標準
目前大多數研究將術后氣骨導差(air-bone gap,ABG)<20dB視為有效,本研究將術后平均ABG 在20dB以內,并且較術前縮小5dB以上認為治療有效。
1.5 數據處理
應用SPSS26.0統計軟件進行分析,計量資料采取n檢驗比較2組數據差異,記數資料采用卡方檢驗(χ2),均設定<0.05為差異有顯著意義。
2 結果
2.1 鼓膜愈合情況
所有患者均在術后1月左右達到干耳和鼓膜上皮化狀態。同期組術后有1例患者出現聽骨外露,后期取出聽骨重新手術,術后隨訪未再次出現聽骨外露及移位等情況。1例患耳出現真菌感染,予以外耳道清洗及外用曲安奈德抗真菌后感染消失。分期組患者在一期手術后出現1例膽脂瘤的殘留與復發合并鼓膜邊緣性穿孔持久未愈合,行二期聽骨植入時同時將膽脂瘤清除穿孔予以修復,術后隨訪,鼓膜愈合,其余病例未出現面癱、眩暈等并發癥。
2.2 術后聽力改善情況
同期組患者術后氣導(air-conduction threshold,AC)、骨導(bone-conduction threshold,BC)、ABG值由術前的(60.36±15.75)dB HL、(32.50±12.03)dB HL、(27.86±8.92)dB HL降至術后的(48.69±11.51)dB HL、(26.11±9.72)dB HL、(22.33±7.58)dB HLP<0.05,差異有統計學意義;分期組患者術后AC、BC、ABG值由術前的(59.61±19.48)dB HL、(24.46±12.59)dB HL、(35.5±13.75)dB HL降至術后的(46.84±19.54)dB HL、(21.46±11.42)dB HL、(26.15±14.61)dB HLP<0.05,差異有統計學意義,見表1。
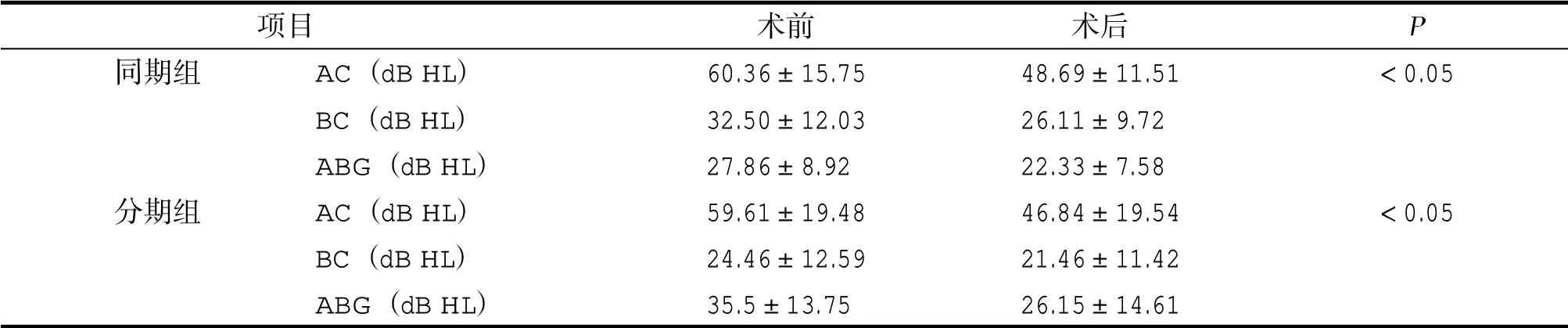
表1 同期組與分期組患者術后聽力改善情況比較
同期組與分期組在術后AC、BC、ABG進行比較,P>0.05,差異無統計學意義,見表2。

表2 同期組與分期組術后AC、BC、ABG比較
根據術后ABG縮小<20dB,認為結果有效,同期組手術后的成功率為44.44%,分期組手術后的成功率為53.85%,見圖1、2。
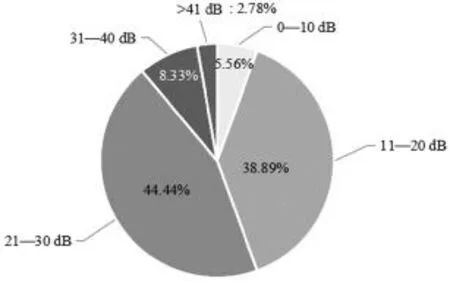
圖1 同期組術后ABG縮小結果
3 討論
目前就聽骨鏈重建術是否應當分期以及分期的標準還未達成共識,部分研究者表示膽脂瘤可能是分期手術的主要原因,黏膜病變也是普遍分期依據[3],也有文獻指出聽骨鏈狀態[4-5]、咽鼓管功能狀態[6]、中耳通氣功能[7]對聽骨鏈重建術有影響。
本研究主要討論中耳膽脂瘤對聽骨鏈重建術分期及預后的影響,膽脂瘤的殘留與復發是分期手術的常見問題,開放式和閉合式乳突根治術后的疾病復發率分別為0%~13%和16.7%~61%[8]。Volgger V[9]指出當膽脂瘤廣泛侵犯中耳黏膜及聽小骨時,醫生應在行自體聽骨鏈重建術后幾個月檢查中耳是否有殘留的病變組織。膽脂瘤產生的炎癥因子可引起中耳腔黏膜病變,造成黏膜水腫、肉芽、纖維化及鈣化等,膽脂瘤會加重中耳黏膜的炎癥狀態。當膽脂瘤自身占位及炎癥刺激導致鼓峽黏膜增生時,對中耳通氣造成影響。這種廣泛的炎癥狀態可以使同期重建的聽小骨因為黏膜在炎癥恢復期的粘連、牽拉造成聽骨鏈過于固定或植入材料移位、脫出[8]。
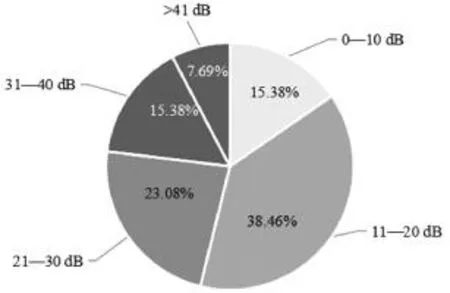
圖2 分期組術后ABG縮小結果
目前文獻所報道的行鈦質聽骨修復聽骨鏈患者,其術后聽力恢復的有效率在45.8%~81.4%[10]。早期李克勇[11]等人曾對36耳進行分期植入聽小骨,術后32耳成功,成功率85.9%。韓宇[12]對54例慢性中耳炎患者行分期手術治療,患者一期術前、二期術前、二期術后的聽力分別為(39.21±7.05)dB、(38.82±11.43)dB、(21.77±11.92)dB,二期手術后的聽力較一期提高具有顯著統計學差異。Kaylie[13]等認為再次手術在之前的基礎上更容易獲得干耳便于重建聽骨鏈,且對聽力有明顯改善。Wei X M[14]認為中耳黏膜腫脹或肉芽組織的存在可能干擾中耳腔術后的正常通氣使聽力更差,這種嚴重黏膜病變可以導致術后粘連,但粘連的機制尚不清楚,大部分研究認為與受傷的表面和纖溶系統活化有關。
在本研究中發現,同期組與分期組行聽骨鏈重建術后聽力均較術前有改善,但將2組患者術后的聽力進行比較未見明顯差異,這可能與收集的病例數較少有關。在行分期手術病例中有1例出現了膽脂瘤的殘留與復發且該患者鼓膜穿孔未愈合,二期手術清除殘留與復發的膽脂瘤后行聽小骨植入,再次修復鼓膜。分期手術可以檢查是否有膽脂瘤的殘留與復發,以及解決移植鼓膜再穿孔問題。當患者中耳膽脂瘤侵犯中、下、后鼓室等隱蔽部位易造成首次手術無法徹底清除病變且造成鼓室黏膜炎癥狀態較重,建議行分期手術。在鼓室黏膜炎癥反應減輕,中耳通氣改善,并檢查是否有膽脂瘤殘留與復發后,可以為分期人工聽骨鏈重建創造良好的條件,因此,分期人工聽骨鏈重建術還需要在更大的樣本量中進一步研究。

