血漿miR-27在糖尿病視網膜病變患者中的表達及其臨床價值
陳云霞,司 捷,高 倩,楊衛國,楊繼軍
?KEYWORDS:diabetic retinopathy; microangiopathy; micro RNA; miR-27; vascular endothelial growth factor
0引言
2型糖尿病(type 2 diabetes mellitus,T2DM)是以糖代謝紊亂為特點的內分泌代謝性疾病,糖尿病視網膜病變(diabetic retinopathy, DR)系其常見、嚴重全身微血管并發癥之一,是導致患者視功能受損的重要原因[1]。調查顯示,T2DM患者DR患病率超過30%,且有明顯逐漸上升趨勢[2]。當前尚未完全明確DR發病機制,早期多認為與高糖應激損傷、糖基化終末產物及血管內皮細胞功能受損等機制有關[3-4]。T2DM長期血糖控制不佳,可引起視網膜局部血管血流動力學改變,造成視網膜缺血、缺氧,導致多種炎癥細胞因子及促血管內皮生長因子釋放,誘導視網膜新生血管形成[5]。近年來越來越多證據顯示,微小RNA(miRNA,miR)參與細胞增殖、分化及凋亡等過程,與血管病變密切相關,影響血管內皮生長因子(vascular endothelial growth factor,VEGF)信號通路轉導過程[6-7]。miR-27首次在宮頸癌細胞株內發現,已證實在心血管病變中有關鍵作用,直接參與氧化應激、炎癥反應等過程,同時對機體脂代謝產生影響[8]。近期有報道發現,T2DM高糖環境可誘導miR-27表達,參與內質網應激、組織纖維化等血管病變過程[9]。但對miR-27在DR發病過程中的作用尚未明確。本研究現對收治的DR患者80例血漿miR-27、血清VEGF進行檢測,并與單純T2DM、正常健康人對照,以明確miR-27在DR發病及進展中的作用,以期為DR防治提供依據。
1對象和方法
1.1對象前瞻性研究。收集我院2019-01/2020-01收治的DR患者80例。納入標準:DR診斷與分期滿足中華醫學會眼科學會眼底病學組通過的DR臨床診療指南(2014年)標準[10],分期Ⅰ~Ⅵ期,經眼底熒光素血管造影證實;原發性T2DM,病程2a及以上;眼壓正常;屈光介質基本正常;未接受抗DR治療;臨床資料完善。排除標準:合并嚴重心腦血管病變、肝腎功能衰竭、全身惡性腫瘤;近期有手術及創傷史;合并白內障、青光眼、視網膜靜脈阻塞、視神經疾病等其他眼部疾患;糖尿病其他并發癥;因各類原因無法配合眼科檢查者;急慢性感染;長期糖皮質激素應用史或抗精神疾病類藥物應用史者;合并庫欣綜合征、甲狀腺功能亢進等其他影響糖代謝疾病者;自身免疫系統疾病;孕期或哺乳期女性;臨床資料不全。選擇同期收治未合并DR的單純T2DM患者40例作為T2DM組,均滿足中國T2DM防治指南中T2DM診斷標準[11]。同期來醫院體檢的正常健康人40例作為對照組,無T2DM病史,空腹血糖<6.1mmol/L,餐后2h血糖<7.8mmol/L,經體格檢查體健,無心肝腎肺疾病、無風濕免疫系統疾病。本研究通過我院醫院倫理委員會審查,所有受試者均知情同意。
1.2方法
1.2.1臨床資料收集均由專人通過調取醫院信息系統內所保存患者病例資料采集受試者性別、年齡、既往史、病程、血糖等資料。錄入Excel系統后,由2~3人復核,確定無遺漏、滿足入組標準后進入研究,進行統計學分析。
1.2.2 miR-27檢測所有受試對象就診當日均留取空腹肘靜脈血標本5mL,參照Trizol總RNA抽提試劑盒(美國Thermo Fisher公司)提取RNA,參照GIAGEN試劑盒純化,RNA純度及濃度滿意后,電泳檢測RNA完整性。反轉錄實時熒光定量聚合酶連反應(real time fluorescent quantitative reverse transcriptionpolymerase chain reaction, RT-PCR)法測定血漿miR-27表達,miR-27逆轉錄采用莖環法反轉錄,總RNA反轉錄呈擴增模板cDNA,反轉錄特異性引物序列:miR-27上游引物序列:5’-CGGCGGTTTCACAGTGGCTAAG-3’,下游引物序列:5’-CCAGTGCAGGGTCCGAGGTAT-3’;內參U6 上游引物序列:5’-GCTTCGGCAGCACATATACTAAAAT-3’,下游引物序列:5’-CGCTTCACGAATTTGCGTGTCAT-3’(引物設計及合成均由上海生工生物工程股份有限公司完成),采用日本TaKaRa公司SYBR?Premix Ex TaqTMⅡ試劑盒進行RT-PCR反應,反應體系:5μL 2×Master Mix+PCR特異性上下游引物各0.5μL+雙蒸水補足至8μL。反應條件:95℃預變性30s,95℃變性5s,60℃退火20s,60℃延伸20s,40個循環,于61℃采集熒光信號,美國Bio-Rad公司FX-96型PCR儀檢測miR-27相對表達量,以U6為內參,參照2-△△ct公式[12]計算miR-27相對表達量,每樣本均設3復孔,重復測定3次取均值。
1.2.3 VEGF檢測受試當日均采集外周空腹靜脈血3mL,5000r/min離心5min,分離血清,采用雙抗體夾心酶聯免疫吸附試驗法測定血清VEGF水平,試劑盒購自美國R&D公司,嚴格按試劑使用說明操作。

2結果
2.1三組研究對象臨床資料比較DR組包括非增生型糖尿病視網膜病變(non-proliferative diabetic retinopathy,NPDR)54例,包括Ⅰ期、Ⅱ期、Ⅲ期各12例、24例、18例;增生型糖尿病視網膜病變(proliferative diabetic retinopathy,PDR)26例,包括Ⅳ期、Ⅴ期、Ⅵ期各10例、11例、5例。三組性別構成、年齡比較差異無統計學意義(P>0.05),糖尿病病程、空腹血糖、糖化血紅蛋白差異有統計學意義(P<0.001),見表1。

表1 三組研究對象臨床資料比較

表2 三組研究對象血漿miR-27相對表達量及血清VEGF水平比較

表3 不同DR分期患者血漿miR-27相對表達量、血清VEGF水平及血糖指標比較

表4 DR患者血漿miR-27相對表達量影響因素分析
2.2三組研究對象血漿miR-27相對表達量及血清VEGF水平比較三組研究對象血漿miR-27、血清VEGF比較差異均有統計學意義(P<0.001),DR組、T2DM組血漿miR-27、血清VEGF高于對照組,差異有統計學意義(q=23.749、9.235;20.661、4.682,P<0.05),DR組又高于T2DM組,差異有統計學意義(q=13.085、15.254,P<0.05),見表2。
2.3不同DR分期患者血miR-27相對表達量、VEGF水平及血糖指標比較PDR患者血漿miR-27、血清VEGF、空腹血糖及糖化血紅蛋白水平均高于NPDR患者,差異有統計學意義(P<0.05),見表3。
2.4 DR患者血漿miR-27相對表達量影響因素分析納入單因素分析中有統計學意義變量進入多因素Logistic回歸分析(α入=0.05,α剔除=0.10),結果顯示:病程、空腹血糖、糖化血紅蛋白、血清VEGF、DR分期均為DR患者血漿miR-27相對表達量的影響因素(P<0.05),見表4。
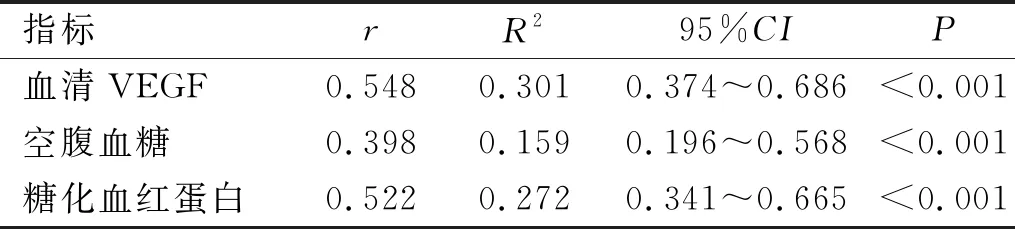
表5 DR患者血漿miR-27相對表達量與血清VEGF、空腹血糖、糖化血紅蛋白的相關性分析
2.5 DR患者血漿miR-27相對表達量與血清VEGF、空腹血糖、糖化血紅蛋白的相關性分析相關性分析結果顯示:DR患者血漿miR-27相對表達量與血清VEGF、空腹血糖、糖化血紅蛋白均呈正相關(P<0.05),見表5,圖1。
3討論
DR為糖尿病最為嚴重微血管并發癥之一[13]。已明確DR是導致視功能受損及失明的重要原因[14]。但目前尚未完全闡明其發病機制,明確DR病因及病情進展影響因素對DR防治有積極意義。近年來越來越多報道指出,DR為多基因參與階段性疾病,涉及多元醇通路激活、蛋白激酶C激活,與蛋白質非酶糖基化反應、免疫炎癥反應、VEGF基因及miRNA基因調控等密切相關[15-16]。其中miRNA在DR發病中的作用已成為臨床研究者關注的特點。已明確miRNA參與T2DM、心血管病變、炎癥反應及惡性腫瘤形成等過程[17-18]。miRNA屬高度保守單鏈小分子RNA,調控超過50%的蛋白質轉錄及翻譯[19]。miR-27為首次在宮頸癌細胞株分離獲得的小分子RNA類型,位于17號染色體,已證實存在癌基因作用,參與乳腺癌、胰腺癌等多種實體瘤發病、增殖及遷移過程[20-21]。最新研究顯示,miR-27存在促血管生成作用,可通過抑制靶基因轉錄,促進VEGF受體2信號轉導,導致血管新生[22]。而敲除miR-27表達可抑制模型小鼠血管再生[23]。以上觀點認為miR-27調控血管新生,參與血管發育及損傷修復過程。miR-27參與T2DM病程進展已有已有報道,研究認為miR-27表達影響T2DM治療及預后[24]。但對其在DR發病中的作用鮮少見報道。當前用于miRNA檢測方法包括RT-PCR、分子探針技術、直接測序法及miRNA芯片微陣列技術等,其中RT-PCR法因具備更高的靈敏度及特異性廣泛應用于miRNA定量測定[25]。本研究中,所有受試者均采血,應用RT-PCR法測定血漿miR-27相對表達量,結果顯示,DR組、T2DM組血漿miR-27相對表達量均高于正常對照組,支撐Wang等[26]研究觀點,提示miR-27在T2DM及T2DM微血管并發癥發病中均有重要作用。考慮miR-27主要分布于富含血管及細胞組織內,與血管功能及穩態密切相關,在血管內皮細胞內含量較高,主要通過調控血管內皮細胞功能,影響血管穩態及功能,參與血管損傷修復、新生及老化等病理、生理過程,同時可通過與靶基因結合參與血管炎癥反應過程[27];而DR主要以糖尿病微血管病變及視網膜新生血管為特點,miR-27過表達可促進DR新生血管形成,誘導血管生長因子表達,促進細胞分化、增殖,加重血管炎癥反應,介導DR微血管損傷。

圖1 DR患者血漿miR-27相對表達量與血清VEGF、空腹血糖、糖化血紅蛋白的相關性散點圖。
有研究發現VEGF參與DR發病及進展過程,與DR病情嚴重程度有關,PDR患者血清VEGF水平較NPDR高2~3倍左右[28-29]。本研究發現,DR及T2DM患者血清VEGF表達均較正常人高,同時DR中PDR患者血清VEGF表達水平明顯高于NPDR,與上述結論一致,提示VEGF與DR發病及進展緊密相關。同時本研究還發現,DR、T2DM及正常人群中血清VEGF與血漿miR-27表達趨勢接近,兩者均與DR空腹血糖、糖化血紅蛋白變化有關。推測miR-27可能通過調控VEGF表達,參與T2DM微血管病變過程,同時血糖水平可能直接影響miR-27表達。糖化血紅蛋白系僅2~3mo內血糖控制水平的反饋,前期已明確,血糖控制不佳直接加速DR病情進展[30]。糖化血紅蛋白作為晚期糖基化產物之一,其濃度上升、大量沉積直接激活糖基化中膜產物受體表達,導致氧自由基釋放增多,造成組織缺氧,造成血管通透性提升,介導新生血管生成,加速DR病變及進展[31]。而VEGF作為促血管生成的關鍵因子,直接參與血管通透性調節及新生血管生成過程,與T2DM微血管病變及DR病程進展有關[32]。而本研究發現,以上各因子均影響miR-27表達,考慮miR-27可能通過糖代謝途徑,影響VEGF合成及表達,參與DR發病及病情進展過程;T2DM患者長期血糖控制不佳,誘導糖基化終產物釋放及沉積,加重氧化應激損傷,而miR-27參與糖異生、胰島素信號轉導等調節過程,導致機體糖耐量降低,肝糖異生加強,血葡萄糖濃度上升,導致大量內皮細胞微粒釋放,進一步加重血糖代謝紊亂所致糖尿病微血管病變,造成血管內皮功能受損,導致DR發病及視網膜血管病變進展。此外,本研究還發現,病程、DR分期均為DR患者miR-27表達影響因素,即病程越長、DR增生性病變越嚴重患者miR-27相對表達量更高,考慮隨T2DM患者病程進展,微血管糖基化損傷越嚴重,miR-27表達量增加,可進一步誘導VEGF釋放,促進血管生成,增加血管內膜通透性,加劇血管壁炎癥反應,導致DR病情進展。另外,本研究相關性分析證實,miR-27相對表達量與DR患者血清VEGF、空腹血糖及糖化血紅蛋白均呈正相關,進一步證實miR-27可能糖代謝、促VEGF釋放等途徑參與DR發病及病情進展過程,或可能為DR防治的新靶點。
綜上所述,本研究發現,DR患者血漿miR-27相對表達量較單純T2DM及正常健康人高,且與DR病情進展有關;T2DM病程、血清VEGF、空腹血糖、糖化血紅蛋白、DR分期均影響DR患者miR-27表達,且DR患者miR-27相抵表達量與同VEGF、空腹血糖、糖化血紅蛋白呈正相關,推測miR-27可能通過調控糖代謝、促血管生成等途徑參與DR發病及進展過程,有望作為DR防治研究的新方向。但對其參與DR發病的確切機制及信號途徑本研究尚未完全明確,有待開展動物試驗或體外研究證實。

