氬激光視網膜光凝術聯合羥苯磺酸鈣治療糖尿病性視網膜病變
劉 靜,夏 天,郭 藝,向鳳嬌
?KEYWORDS:diabetic retinopathy; retinal argon laser photocoagulation; calcium dobesilate; visual acuity; retina
0引言
糖尿病性視網膜病變(diabetic retinopathy,DR)屬復雜進展性眼底病變,系糖尿病常見、嚴重并發癥之一[1]。迄今尚未完全明確DR發病機制,多認為長期慢性高血糖、機體糖代謝紊亂是導致DR發病的主要原因,持續高血糖狀態下組織產生缺氧缺血病變,破壞黃斑區局部視網膜血管內皮細胞屏障及視網膜色素上皮細胞屏障,造成視網膜細胞外間隙擴張,引起糖尿病性黃斑水腫形成,導致視功能受損,晚期可能出現不可逆性視力受損,是致盲重要原因之一[2]。目前早期激光光凝是治療DR的首選,通過視網膜光凝可抑制視功能丟失,減輕黃斑區水腫程度,避免視力進一步惡化[3]。羥苯磺酸鈣系典型血管內皮生長抑制劑,可拮抗血小板聚集,改善局部血液循環,降低血液黏度,提升微血管壁屏障功能,降低視網膜微血管通透性,已被證實對控制糖尿病微血管病變有積極的效果[4]。但對其與視網膜光凝聯合治療DR是否存在增益效果尚未明確。本研究現對我院近年來收治的DR患者182例326眼分別采用氬激光視網膜光凝術及其聯合羥苯磺酸鈣治療,從眼底改變、視力變化、視網膜微循環等方面探討兩者治療DR效果,以期為DR干預提供臨床依據。
1對象和方法
1.1對象前瞻性研究。選擇我院2017-08/2019-08收治的DR患者182例326眼。納入標準:DR診斷與分期滿足第三屆中華眼科中青年論壇會議制定的相關標準[5],DR分期Ⅲ~Ⅳ期,增殖前期或增殖期未見玻璃體出血,經眼底熒光素血管造影證實;有明確糖尿病(2型糖尿病)病史,糖尿病病程7~20a;入組前未接受視網膜光凝術及其他相關治療;眼壓正常;屈光介質基本正常;均履行告知義務,患者及家屬充分了解激光治療及藥物治療過程中可能出現的不良反應,自愿簽署研究同意書;依從性好,能完成定期復查。排除標準:主要臟器官功能障礙;嚴重心腦血管疾病;嚴重精神疾病;糖尿病腎病;妊娠或哺乳期女性;合并其他眼病(嚴重白內障、青光眼、葡萄膜炎、視網膜靜脈阻塞、視網膜脫離或視神經疾病等);對熒光素鈉過敏或因任何原因無法行眼底熒光素血管造影及眼底照相檢查者;無法配合激光治療者;急慢性感染性疾病;對研究用藥過敏者;合并全身惡性腫瘤。按隨機數字表法分為觀察組(行氬激光視網膜光凝術聯合羥苯磺酸鈣治療,91例164眼)與對照組(僅行氬激光視網膜光凝術,91例162眼),兩組患者性別、年齡、糖尿病病程及DR分期等資料對比差異無統計學意義(P>0.05,表1),具有可比性。本研究經院倫理委員會審批通過。
1.2方法兩組患者治療前均完善眼科檢查,裂隙燈檢查眼前節,散瞳檢查晶狀體、眼底及玻璃體情況,行眼底熒光素血管造影觀察黃斑病變情況;并檢查血糖、血壓檢查,均控制血糖、血壓等至正常范圍。兩組患者均接受氬激光視網膜光凝術治療,均由同一手術團隊完成,采用氬激光眼科治療儀,治療前復方托吡卡胺點眼散瞳,鹽酸丙美卡因表面麻醉。依據眼底熒光素血管造影結果選擇激光光凝方案,伴黃斑水腫者先行黃斑區光凝,局限性黃斑水腫者行微血管瘤、其他局部滲漏區局部光凝;彌漫性黃斑水腫者距黃斑中心凹500μm外,黃斑中心2DD內,避開視乳頭黃斑束做格柵樣光凝,光斑直徑100μm,曝光時間0.1s,功率100~150mW,以出現灰白色光斑為宜,光斑間距1個光斑直徑,間隔2wk后行全視網膜光凝,光斑直徑50~250μm,能量200~600mW,治療量1500~2000點,時間0.1~0.4s,每次光凝1個象限,1次/周,分3~4次完成,以出現灰白色光斑為宜。光凝術后至少隨訪6~12mo,發現新生血管未消退或無灌注區存在黃斑水腫者追加光凝。觀察組在對照組基礎上加用羥苯磺酸鈣治療,每次0.5g,3次/天,療程4~6mo。
兩組患者均于術前、術后6mo完成以下各觀察指標篩查:采用RETIscam多焦視覺電生理檢測儀進行檢查,充分散瞳,全視野刺激器產生彌散光均勻照射視網膜,白色閃光作為刺激光波長,色溫接近7000k,標準閃光強度[1.5~3.0(cd·s)/m2],要求受檢者注視刺激器球面內固視點,記錄a波、b波振幅及峰值時間;采用KR-1型全自動驗光儀測定最佳矯正視力(best corrected visual acuity,BCVA)(LogMAR);采用Heidelberg Spectralis HRA型眼底血管造影儀進行眼底熒光拍片,測定新生血管熒光素滲漏面積的變化,均測定3次取均值;并采用Heidelberg Spectralis光學相干斷層掃描儀測定黃斑中心凹厚度(central macular thickness,CMT,視網膜色素上皮光帶內側與視網膜神經上皮內側光帶垂直距離),內固定燈固定眼睛方向,通過中心凹水平及垂直方向進行線性掃描,重復測定3次取均值;采用iU22型彩色多普勒超聲診斷儀(VLI3~5探頭,頻率5~13MHz)檢測視網膜中央動脈峰值血流速度、平均血流速度、搏動指數及阻力指數的變化。統計兩組視網膜水腫、出血及滲出吸收時間;記錄兩組術后并發癥發生情況。

2結果
2.1兩組患者治療前后a、b波振幅及峰值時間比較兩組患者治療前a、b波振幅,a、b峰值時間比較差異均無統計學意義(P>0.05);治療6mo,兩組患者a、b波振幅降低,差異有統計學意義(P<0.001),觀察組患者治療6mo b波振幅高于對照組,差異有統計學意義(P<0.05),兩組患者治療6mo a波振幅及a、b波峰值時間比較差異均無統計學意義(P>0.05,表2)。
2.2兩組患者治療前后BCVA、黃斑區滲漏面積及CMT比較兩組患者治療前BCVA、黃斑區滲漏面積、CMT比較差異均無統計學意義(P>0.05);治療6mo,兩組患者BCVA、黃斑區滲漏面積、CMT,與同組治療前對比差異均有統計學意義(P<0.001),觀察組治療6mo BCVA、黃斑區滲漏面積、CMT低于對照組,差異均有統計學意義(P<0.001),見表3。
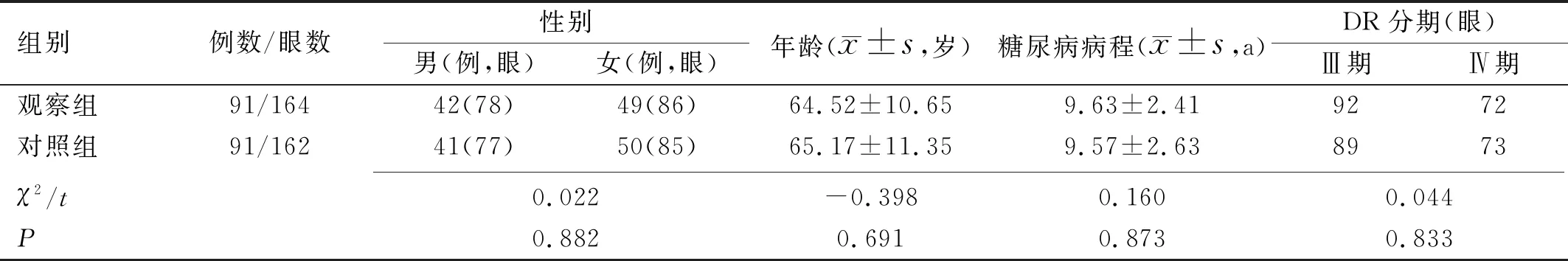
表1 兩組患者臨床資料比較

表2 兩組患者治療前后a、b波振幅及峰值時間比較

表3 兩組患者治療前后BCVA、黃斑區滲漏面積及CMT比較

表4 兩組患者治療前后視網膜微循環參數比較
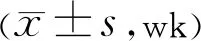
表5 兩組患者水腫、出血及滲出吸收時間比較
2.3兩組患者治療前后視網膜微循環參數比較治療前,兩組患者視網膜中央動脈峰值血流速度、平均血流速度、搏動指數及阻力指數比較差異均無統計學意義(P>0.05);治療6mo,兩組峰值血流速度、平均血流速度上升,血管阻力指數及搏動指數降低,與同組治療前對比差異均有統計學意義(P<0.001),觀察組患者治療6mo峰值血流速度、平均血流速度高于對照組,血管阻力指數及搏動指數低于對照組,差異均有統計學意義(P<0.001),見表4。
2.4兩組患者水腫、出血及滲出吸收時間比較觀察組患者水腫、出血及滲出吸收時間均短于對照組,差異均有統計學意義(P<0.001,表5)。
2.5兩組患者手術相關并發癥發生率比較兩組患者手術相關并發癥發生率比較差異無統計學意義(P>0.05,表6)。
3討論
DR系糖尿病嚴重眼部并發癥,致盲率較高[6-7]。眼底微血管基底膜增厚、微血管壁周圍細胞丟失及微血管瘤形成,血-視網膜屏障破壞,導致視網膜缺血、缺氧損傷,大量血管內皮生長因子釋放,誘導新生血管形成是DR發生的重要機制。臨床常表現為微血管瘤、滲出、視網膜新生血管及黃斑水腫等,未經治療或治療不充分可能造成玻璃體出血、牽拉性視網膜脫離,最終導致失明[8];且部分伴黃斑囊樣變性者若未及時治療可能造成不可逆視功能受損,嚴重影響患者的生活質量[9]。目前激光光凝術是治療DR最有效手段,其治療DR機制主要通過破壞光感受器,增加內層視網膜氧供,產生縮血管作用,減少血管滲漏,封閉新生血管,防止視網膜、玻璃體反復出血;并通過光凝損傷色素上皮細胞,刺激血管增生缺氧視網膜,抑制新生血管形成,助于血-視網膜屏障修復;同時光凝后視網膜厚度降低,有助于脈絡膜氧供向視網膜滲透,改善局部代謝,促進黃斑水腫消退[10]。但激光光凝勢必對視網膜正常結構及功能產生影響[11]。羥苯磺酸鈣則為血管保護劑,可作用于毛細血管內皮細胞及基底層,降低視網膜毛細血管通透性,提升血管壁抵抗力,減少視網膜滲出,穩定血-視網膜屏障功能,同時拮抗血小板聚集,降低血液黏稠度,避免微血管瘤形成[12]。

表6 兩組患者手術相關并發癥發生率比較眼(%)
前期有學者指出,對DR患者采用氬激光光凝不可避免對視網膜正常組織造成一定的損害,可能對術后早期視力恢復產生影響[13]。視網膜由三級神經元突觸連接構成,以神經膠質細胞作為支架,光信號通過視細胞換能過程轉化為電信號傳遞。a、b波分別代表視網膜一二級神經元功能,前者起源于感光細胞,后者反映雙極細胞功能,一般a波振幅降低,提示光感受器功能受損,b波振幅降低則提示視錐細胞、視桿細胞及雙極細胞受損,顆粒層細胞排列紊亂,涉及視網膜外層暗適應能力[14]。本研究發現,兩組患者治療后a、b波振幅均降低,提示氬激光光凝主要通過損傷視網膜光感受器,提高視網膜內層組織氧供,發揮治療作用。分析具體機制為:氬激光光能可被視網膜色素上皮黑色素及氧化血紅蛋白強吸收,破壞色素上皮細胞及相鄰光感受器,對脈絡膜毛細血管層造成一定的損傷,抑制新生血管性病變,減少光感受器耗氧量,促使氧從脈絡膜穿過視網膜外層進入內層,提高內層視網膜氧供,促進血管自主收縮,減少內層血流,抑制新生血管再生[15-16];而b波降低提示雙極細胞受損,提示激光光凝可能對DR患者暗適應能力存在一定的影響,有待進一步隨訪證實。但本研究兩組a波均下降,而a、b波峰值時間均無明顯改變,提示通過氬激光光凝及其聯合羥苯磺酸鈣均在減少光感受器數量,且對視信息傳遞速度無明顯負面影響。但觀察組b波降低幅度不及對照組,考慮可能與加用羥苯磺酸鈣存在血管保護作用,在一定程度上可減輕視網膜外層細胞功能受損有關。
李莉[17]認為,在激光光凝基礎上配合羥苯磺酸鈣對抑制視網膜新生血管形成存在增益效應。也有觀點表示,DR采用激光光凝聯合羥苯磺酸鈣可協同促進視力改善[18-19]。本研究發現,觀察組術后6mo BCVA優于對照組,同時滲漏面積低于對照組,CMT較對照組低,出血、水腫及滲出吸收時間均短于對照組,支撐以上報道結論,提示加用羥苯磺酸鈣可促進術后視力改善,減輕黃斑水腫,抑制黃斑區滲漏。考慮氬激光光凝在減少視網膜新生血管生成及無灌注區治療方面存在明顯優勢,但其為破壞性治療手段,通過破壞視網膜外層耗氧量較高的光感受器及視網膜色素上皮細胞,進而降低視網膜新陳代謝及氧耗,促使內層細胞獲得更多的營養供給,但尚未完全從根本上解決DR問題[20-21];而加用羥苯磺酸鈣具有明顯血管保護作用,可促進視網膜微血管瘤吸收,減輕毛細血管滲漏,促進出血及水腫吸收,但其在新生血管退化方面療效不及激光光凝顯著,故聯合應用氬激光光凝及羥苯磺酸鈣可實現優勢互補,在減輕視網膜氧耗的同時降低微循環內紅細胞聚集,抑制新生血管生成,改善眼底微循環,促進視力恢復,加快水腫、出血、滲出吸收,并減輕激光光凝對視網膜細胞損傷,彌補光凝缺陷[22-23]。此外,本研究還發現,觀察組治療6mo視網膜血流動力學改善情況優于對照組,具體表現為視網膜峰值血流速度、平均血流速度高于對照組,血管阻力指數及搏動指數低于對照組,分析可能與加用羥苯磺酸鈣更利于改善視網膜功能,調節毛細血管壁通透性,抑制基底膜增厚,減少血管內膜損傷,抑制血小板聚集,降低血液黏度,加快血流速度,進而改善眼底微循環有關[24-25]。在安全性方面,本研究發現,兩組并發癥均以玻璃體積血、視網膜出血、黃斑水腫等多見,均與過度光凝有關,因此我們建議在氬激光光凝時需注意光斑大小、分布及數量,避免過度光凝,增加并發癥發生風險。
綜上,本研究認為采用眼底氬激光激光光凝聯合羥苯磺酸鈣治療DR整體價值優于單獨應用激光光凝,不僅可促進患者視力恢復,減少黃斑區滲漏,促進出血、水腫吸收,同時可改善眼底微循環,且安全可行。但對氬激光激光光凝是否對DR患者遠期暗適應能力存在負面影響尚待進一步隨訪證實。

