微血管減壓術與經皮穿刺半月節球囊壓迫術治療三叉神經痛患者術后口周皰疹和咀嚼肌無力的發生率的比較▲
李文才 夏學巍 王文波 廖紅展 夏少懷 陳 力 文學艷
(桂林醫學院附屬醫院神經外科,廣西桂林市 541001,電子郵箱:15917906835@163.com)
三叉神經痛是一種臨床常見的顱神經疾病,其人群患病率為182/10萬,年發病率為3~5/10萬,多發生于成年及老年患者[1]。三叉神經痛的臨床表現主要為三叉神經的一支或多個分支所支配的感覺區出現陣發性的短暫性針刺樣或電擊樣疼痛,通常伴有扳機點[2-3]。微血管減壓術與經皮球囊壓迫術是目前治療三叉神經痛常見的外科手術方法[1],但是上述兩種手術術后單純皰疹病毒復發及術后并發癥(如咀嚼肌無力等)的發生率仍較高[4-5]。本研究比較微血管減壓術與經皮穿刺半月節球囊壓迫術治療三叉神經痛患者術后口周皰疹、咀嚼肌無力的發生率的差異,為臨床治療方案的選擇提供參考。
1 資料與方法
1.1 臨床資料 回顧性分析2013年1月至2019年8月在桂林醫學院附屬醫院診治的94例三叉神經痛患者的臨床資料。納入標準:(1)確診為原發性三叉神經痛;(2)行微血管減壓術或經皮穿刺半月節球囊壓迫術治療;(3)所有患者或家屬均對本研究知情同意。排除標準:(1)確診為繼發性三叉神經痛[1];(2)入院前經卡馬西平等藥物治療有效;(3)接受其他手術方式治療;(4)臨床資料不完整或丟失。原發性三叉神經痛診斷標準[1]:(1)臨床表現為在三叉神經分布區內反復發作的陣發性劇烈疼痛;(2)存在觸發點或扳機點;(3)神經系統檢查常無異常體征,少數有面部感覺減退;(4)頭顱CT常無明顯異常,頭顱MRI常提示神經血管關系密切。根據治療方法將患者分為A組(經微血管減壓術治療)61例與B組(經皮穿刺半月節球囊壓迫術治療)33例,兩組患者的一般資料比較,差異均無統計學意義(均P>0.05),具有可比性,見表1。
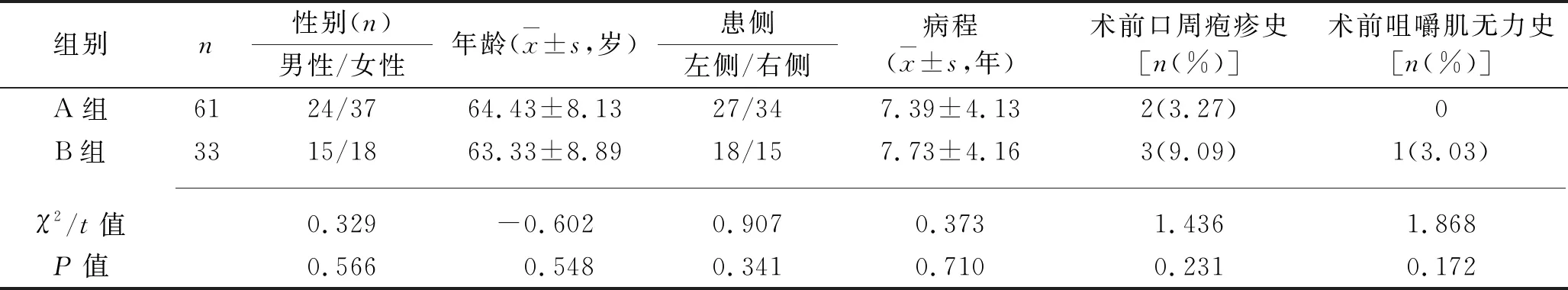
表1 兩組患者一般資料的比較
1.2 手術方法 A組患者采用經微血管減壓術治療:患者取對側側俯臥位,采用全身麻醉,常規消毒鋪巾。于患側耳后做一4 cm縱行直切口,使用磨鉆在橫竇、乙狀竇交點下方鉆孔,銑刀銑開骨窗內側緣,直徑約2 cm,切開硬腦膜,釋放小腦延髓池腦脊液,顯微鏡下進入橋小腦角區,使用神經剝離子探查三叉神經,分離包裹神經的蛛網膜,充分探查周圍血管,辨認責任血管,使用Tefflon墊片將神經血管分離,術中可使用神經內鏡觀察墊片是否減壓充分;生理鹽水沖洗,充分止血,縫合硬腦膜,逐層縫合肌肉、皮膚,覆蓋無菌紗布,手術結束。
B組患者采用經皮穿刺半月節球囊壓迫術治療:患者取仰臥位,固定頭位,采用全身麻醉,常規消毒鋪巾。將泛影葡胺20 mL與生理鹽水20 mL混合作為造影劑,連接1 mL注射器至球囊導管,將球囊內空氣排盡。C型臂X線機檢查明確卵圓孔投罩位,選擇口角旁2 cm皮膚進針,穿刺至卵圓孔后進一步穿刺到達麥氏囊,并由C型臂X線機確認,然后根據球囊形態向球囊注入一定量造影劑,使用C型臂X線機實時觀察球囊形態,當球囊以梨形形態壓迫三叉神經半月節數分鐘后抽取造影劑,退出球囊,壓迫穿刺點止血5 min,覆蓋無菌紗布,手術結束。
1.3 觀察指標 比較兩組患者術后3 d口周皰疹、咀嚼肌無力的發生率。口周皰疹診斷標準:(1)水皰沿三叉神經的分支排列成帶狀,聚集成簇;(2)疼痛劇烈,不超過中線。咀嚼肌無力診斷標準:(1)觸診法,囑患者咬緊牙關后將兩手分別按在其左右咬肌表面,反復數次,對比兩側肌肉收縮的硬度,其較軟側即為咀嚼肌無力;(2)咀嚼肌測定法,囑患者咬緊木質壓舌板,然后檢查者用力拉出,試其咬緊程度,如很容易拉出,即為咀嚼肌無力。
1.4 統計學分析 采用SPSS 22.0軟件進行統計學分析。計量資料以(x±s)表示,比較采用成組設計t檢驗;計數資料以例數(百分比)表示,比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結 果
A組患者術后3 d的口周皰疹、咀嚼肌無力的發生率分別為16.39%(10/61)、8.20%(5/61),B組分別為42.42%(14/33)、36.36%(12/33)。A組患者術后口周皰疹、咀嚼肌無力的發生率均低于B組(χ2=7.632,P=0.006;χ2=11.469,P<0.001)。
3 討 論
研究表明,與三叉神經痛的發生相關的機制有神經根部的外周病變、腦干功能障礙、基底神經節與皮質疼痛調節機制功能異常、后顱窩體積及解剖學差異等,但目前大多數學者傾向于神經-血管接觸/壓迫理論[6-10]。MRI檢查可以很好地評估三叉神經痛患者神經-血管壓迫的嚴重性,MRI中的彌散張量成像指數可以用來反映受影響的三叉神經改變,通過術前MRI評估神經-血管壓迫的嚴重程度可以很好地預測三叉神經痛患者的手術療效[11-15]。Zeng等[12]研究發現,采用經微血管減壓術治療的三叉神經痛患者的完全疼痛緩解率明顯高于采用伽馬刀手術治療者。Tang等[16]研究表明,經皮穿刺半月節球囊壓迫術是治療三叉神經痛的有效方法,患者耐受性良好,手術成功率高,而術后復發率與其他手術方法相似。兩種手術治療三叉神經痛的大致步驟如下:經微血管減壓術由乙狀竇后入路開顱,逐層切開至顱骨,切開硬腦膜后逐漸放出小腦水平裂及腦橋小腦角的腦脊液,待腦組織回縮后牽開小腦探查橋小腦角,可見三叉神經與周圍血管的解剖關系,仔細松解血管,墊入棉片,使神經與責任血管分離[17-20];經皮穿刺三叉神經半月節球囊壓迫術是取口角旁2 cm穿刺卵圓孔,并進入卵圓孔約3 mm,在C型臂X線機引導下確認穿刺針位置后,由套管針送入球囊,用造影劑充盈球囊,見球囊成梨形,壓迫數分鐘后釋放造影劑并取出穿刺針和球囊[20-23]。經微血管減壓術是通過將責任血管從三叉神經根分離移位而實現減壓,確保血管不再接觸或壓迫三叉神經,從而達到緩解疼痛的目的;而經皮球囊壓迫術的本質是損傷介導三叉神經痛“扳機點”的有髓纖維,通過部分或完全改變三叉神經神經節神經元的功能而達到緩解疼痛的效果。然而三叉神經痛患者術后仍不可避免地發生口唇皰疹、咀嚼肌無力等并發癥,其原因可能是三叉神經節神經元受到直接機械損傷[24-27]。本研究結果顯示,A組患者術后口周皰疹、咀嚼肌無力的發生率均低于B組(均P<0.05),提示相較于經皮穿刺半月節球囊壓迫術,微血管減壓術治療三叉神經痛患者術后并發癥的發生率更低,其原因可能為經皮穿刺半月節球囊壓迫術損傷三叉神經傳導中的有髓纖維,導致咀嚼肌失去神經支配,同時術后可能導致潛伏在三叉神經元的單純皰疹病毒活化,或者因神經毀損后免疫力下降,從而出現皰疹發作的癥狀[21-22]。
綜上所述,相較于經皮穿刺半月節球囊壓迫術,微血管減壓術治療三叉神經痛患者術后口周皰疹、咀嚼肌無力的發生率更低。本研究的局限性在于僅為單中心回顧性研究,且病例數較少,研究結論還需擴大樣本量及多中心前瞻性研究加以證實。

