可溶性人髓系細胞觸發受體1、可溶性血紅蛋白清道夫受體、降鈣素原表達水平對肝硬化合并自發性細菌性腹膜炎的診斷價值
王小芳,張利軍
(1.神木市醫院,陜西 神木 719300;2.藍田縣人民醫院,陜西 藍田 710500)
肝硬化患者是發生細菌感染的高風險人群,而感染能夠加劇肝硬化患者肝衰竭的發生和進展[1]。自發性細菌性腹膜炎(Spontaneous bacterial peritonitis,SBP)是肝硬化導致的常見感染類型,約占所有感染的25%[2-4]。由于肝硬化引起的腹腔壓力升高導致腹腔黏膜屏障作用減弱是SBP的常見誘因[5],而早期SBP常無明顯臨床表現,進展快,常導致患者預后不良的發生。腹水培養是診斷SBP的金標準,但培養時間較長,易延誤患者治療時間,而經驗性治療常導致菌群失調、抗生素耐藥等不良后果[6],因此亟須相關標志物對SBP進行早期診斷。可溶性人髓系細胞觸發受體1(Soluble triggering receptor 1 expressed on myeloid cell,sTREM-1)是一種游離于外周血中的免疫球蛋白受體,通過白細胞介素-8(Interleukin-8,IL-8)、腫瘤壞死因子-α(Tumor necrosis factor-α,TNF-α)等細胞因子放大炎癥反應[7]。可溶性血紅蛋白清道夫受體(Soluble hemoglobin scavenger receptor,sCD163)是巨噬細胞表達的糖蛋白,常在炎癥刺激下過度表達[8]。而降鈣素原(Procalcitonin,PCT)是一種細菌感染的敏感標志物,其高表達可為細菌感染提供有力證據[9-10]。研究表明sTREM-1、sCD163、PCT在多種感染疾病中高表達,但在SBP患者腹水中的表達及臨床價值尚不明確。本研究對SBP患者腹水中sTREM-1、sCD163、PCT的表達水平及病原菌檢測結果進行分析,期望可為SBP早期診斷提供相關依據。
1 資料與方法
1.1 一般資料 選取2017年9月至2019年9月我院消化內科收治的肝硬化患者116例作為研究對象,SBP診斷依據美國肝病研究協會2012年《成人肝硬化腹水指南》[11]。以滿足診斷條件的49例患者為SBP組,以未達診斷條件的67例患者為對照組,兩組患者一般資料比較差異無統計學意義(均P>0.05),見表1。排除標準:合并其他部位感染患者;外傷、術后及惡性腫瘤患者;具有結核或結核性腹膜炎病史的患者。所有患者及家屬均簽署知情同意書。本研究經本院醫學倫理委員會審核通過。

表1 兩組患者一般資料比較
1.2 研究方法 所有患者于抗生素治療前抽取腹水20 ml,采用COULTER LH 750/LH 755全自動血液分析儀(美國貝克曼公司)進行腹水常規檢查,菌株分離鑒定采用GENIII Micro Station全自動微生物檢定系統(美國Biolog公司)。無菌采集患者外周靜脈血3 ml于真空抗凝管中,3000 r/min離心10 min,收集上清,采用酶聯免疫吸附(ELISA)法檢測患者血清中sTREM-1、sCD163、PCT表達水平,所用酶標儀為Multiskan FC酶標儀(美國TheromoFisher公司)。
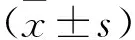
2 結 果
2.1 患者腹水病原菌分布情況 SBP組49例患者腹水中分離出32株病原菌,病原菌檢出率為65.31%。其中,革蘭陰性菌18株(56.25%),以大腸埃希菌(8株)和肺炎克雷伯菌(7株)為主;革蘭陽性菌14株(43.75%),以金黃色葡萄球菌(6株)為主。
2.2 兩組患者sTREM-1、sCD163、PCT水平比較 見表2。SBP組患者血清sTREM-1、sCD163、PCT水平明顯高于對照組(均P<0.001)。

表2 兩組患者sTREM-1、sCD163、PCT水平比較
2.3 sTREM-1、sCD163、PCT對肝硬化合并SBP的診斷效能 見表3。ROC曲線分析顯示,患者血清sTREM-1、sCD163、PCT對肝硬化合并SBP均具有較高的診斷效能。三項聯合對肝硬化合并SBP的診斷效能明顯高于單項(均P<0.001)。
3 討 論
SBP常見于肝硬化及重癥肝炎患者,是一種無腹內感染及腹腔臟器破壞情況下腸道機會致病菌群轉移至腹腔,在機體免疫功能低下時引起的腹部感染[12],致病菌以大腸埃希菌和肺炎克雷伯菌等革蘭陰性菌為主,也可見金黃色葡萄球菌等革蘭陽性菌感染。本研究中SBP患者腹水培養結果顯示革蘭陰性菌較多,占病原菌總數的56.25%,多為大腸埃希菌和肺炎克雷伯菌,而革蘭陽性菌占43.75%,以金黃色葡萄球菌為主,與先前研究一致。SBP在不同患者中的臨床表現具有較大差異,約10%患者可無明顯癥狀,輕度患者僅表現為腹痛、腹脹等非特異性表現,而重癥患者可伴發循環障礙、休克,危及患者生命。憑借臨床經驗無法對SBP進行明確診斷。腹水穿刺培養是診斷SBP的金標準,但診斷方法所需時間較長,易導致患者病情進展,延誤治療時機[13],而其他診斷方式如炎癥因子檢測、腹水乳鐵蛋白水平檢測、白細胞酯酶試紙法等也存在一定局限性[14]。對SBP明確的早期診斷能夠有效指導抗生素的使用,顯著改善患者預后,故尋找SBP的早期診斷指標至關重要。
sTREM-1是一種表達于CD14+單核巨噬細胞表面的跨膜糖蛋白,參與機體炎癥反應的發生,在多種感染性疾病中作為預后的預測指標發揮作用。血漿sTREM-1水平與膿毒癥患者病情嚴重程度呈正相關,sTREM-1水平越高則病情越嚴重,患者預后也越差。肺癌患者術后血清中sTREM-1水平與是否發生肺部感染密切相關[15]。相關研究[16]發現sTREM-1可通過轉導分子死亡相關蛋白12(Caspase-12)上調多種炎癥因子水平,與Toll樣受體聯合發揮促炎作用。本研究發現,SBP組患者血清中sTREM-1水平明顯高于對照組,提示sTREM-1可能與SBP的發生相關,且sTREM-1對SBP早期診斷具有一定價值,與既往報道相吻合。
sCD163主要由單核-巨噬細胞膜上CD163脫落形成,能夠清除感染源,誘導炎癥介質釋放,介導炎癥反應的發生[17]。本研究發現,SBP組患者血清中sCD163水平明顯高于對照組,且對SBP早期診斷具有一定價值。研究[18-19]表明sCD163在感染、腫瘤等疾病中表達升高,在膿毒癥、肺部感染、相關性噬血細胞綜合征中均能夠作為診斷和預后相關指標發揮作用。近年來還發現,sCD163可作為巨噬細胞活化的標志物,其高表達可能是多種感染性疾病預后不良的危險因素[20]。
PCT是一種甲狀旁腺分泌的非激素類蛋白質,正常情況下在血清中水平較低。在發生感染后的2 h內肝、脾等器官能夠大量分泌PCT,但由于缺乏關鍵酶,導致PCT無法轉化為降鈣素,故PCT水平升高可作為早期感染的相關指標。本研究發現,SBP患者血清中PCT水平明顯升高,提示PCT水平可能作為SBP的早期診斷依據,但PTC缺乏特異性,與sTREM-1、sCD163聯合診斷效能更佳。
綜上所述,SBP患者腹水中致病菌以革蘭陰性菌為主,SBP患者血清中sTREM-1、sCD163、PCT水平明顯升高,對SBP均具有一定的診斷價值,三者聯合診斷效能更高,因此sTREM-1、sCD163、PCT水平可作為SBP的早期診斷指標發揮臨床作用。但本研究樣本量較少,且研究時間較短,結果可能存在一定偏倚,需要在后續研究中進行補足,sTREM-1、sCD163、PCT與SBP發生及發展的相關機制仍需進一步研究。

