引導骨再生技術在上前牙種植中的修復效果與美學評價
李劍平 石燕萍 高學舸

[摘要]目的:研究上前牙種植中應用引導骨再生技術的修復效果與美學評價。方法:選擇上前牙種植患者140例,隨機分為兩組。對照組:70例,給予常規修復技術;研究組:70例,采取引導骨再生技術。治療后對兩組Furhauser軟組織紅色美學指數評分、種植體邊緣骨水平及并發癥進行比較。結果:兩組負重6個月的Furhauser軟組織紅色美學指數總分無顯著性差異;對照組負重12個月的Furhauser軟組織紅色美學指數總分顯著低于研究組,差異有統計學意義(P<0.05)。研究組種植牙負重12個月的近中、遠中種植體骨邊緣高度顯著高于對照組,差異均有統計學意義(P<0.05)。對照組并發癥發生率17.14%,顯著高于研究組的4.29%,差異有統計學意義(P<0.05)。結論:上前牙種植中運用引導骨再生技術,能夠顯著提高修復效果,減少種植體骨邊緣吸收,降低并發癥發生率。
[關鍵詞]上前牙種植;引導骨再生技術;Furhauser軟組織紅色美學指數;并發癥
[中圖分類號]R782.12? ? [文獻標志碼]A? ?[文章編號]1008-6455(2021)06-0122-04
The Effect and Aesthetic Evaluation of Guided Bone Regeneration in the Implantation of Anterior Teeth
LI Jian-ping1,SHI Yan-ping2,GAO Xue-ge1
(1.Department of Oral Surgery, Tangshan Union Medical College Hospital, Tangshan 063000, Hebei,China; 2.Department of Endocrinology, Tangshan Workers' Hospital, Tangshan 063000, Hebei,China)
Abstract: Objective? To study the repair effect and aesthetic evaluation of guided bone regeneration technique in upper anterior teeth implant. Methods? A total of 140 patients with upper anterior teeth implants were selected as the study subjects. They randomly divided into the control group 70 cases, and were given routine repair techniques. Seventy cases were set as the research groups, and taking guided bone regeneration technology. The furhauser soft tissue red aesthetic index score, implant marginal bone level and complications were compared between the two groups. Results? There was no difference in the total score of furhauser soft tissue red aesthetic index between the two groups. The total score of furhauser soft tissue red aesthetic index of the control group was significantly lower than that of the study group (P<0.05). The height of bone margin of mesial and distal implants in the study group was significantly higher than that in the control group (P<0.05). The incidence of complications in the control group was 17.14%, which was significantly higher than that in the study group (4.29%) (P<0.05). Conclusion The application of guided bone regeneration technology in maxillary anterior teeth implantation can significantly improve the repair effect, reduce bone marginal absorption and reduce the incidence of complications.
Key words:upper anterior teeth implant;guided bone regeneration technique; furhauser soft tissue red aesthetic index; complications
上前牙種植是通過手術將類似于牙根形態的種植體植入上頜組織內,以獲得骨組織固位支持的一種牙缺損修復方法,能為患者提供與天然牙功能、結構及外形基本一致的效果[1]。但近年來的研究表明,上前牙種植后部分患者會出現牙神經損傷、上頜竇穿孔及鄰牙缺損等問題,不僅嚴重影響修復效果,還會誘發種植體周圍炎癥及種植體脫落[2]。段子文等[3]認為,這些問題的出現與軟組織塌陷、牙槽骨吸收萎縮等有關,且患者全身狀況與局部條件及種植系統的選擇不同,種植修復的成功率或存留率也有差異。據臨床經驗分析,上前牙種植體植入后,唇側骨板厚度需大于2mm,才能避免種植點骨量不足的出現[4]。引導骨再生技術作為誘導牙周膜細胞冠向移動、生長分化的治療方法,可在一定條件下促進牙周膜、牙槽骨及牙骨質的再生,形成種植體周圍軟硬組織增量,達到種植體的長期穩定[5]。為明確引導骨再生技術的修復效果,本文對140例上前牙種植患者的治療情況進行研究對比,現將結果報道如下。
1? 資料和方法
1.1 研究對象:選擇筆者醫院2017年6月-2018年1月診治的140例上前牙種植患者作為研究對象,隨機分為兩組,每組70例。對照組:男39例,女31例,年齡19~56歲,平均(34.2±6.7)歲,上前牙缺損時間3.5~21個月,平均(12.6±3.2)個月;研究組:男41例,女29例,年齡20~55歲,平均(34.7±6.8)歲,上前牙缺損時間4~20個月,平均(13.1±3.5)個月。兩組一般資料比較無統計學差異(P>0.05),具有可比性。納入標準:①經筆者醫院倫理委員會審核批準,患者均簽署知情同意書;②經CT、MRI、生化檢查等,患者骨、牙齒已成定型,種植骨床質量良好,可進行單顆或多顆上前牙的種植修復;③口腔軟組織無明顯病損及炎癥;④頜骨、牙槽骨損傷或手術6個月以上,或拔牙后3個月以上。排除標準:①合并精神疾病、嚴重內分泌疾病、凝血機制障礙、心血管疾病及免疫疾病等;②妊娠期、哺乳期女性或長期酗酒吸煙、隨訪資料不全者;③口腔頜面部條件局限或菌斑控制不佳,無法進行上前牙種植者。
1.2 方法:對照組:給予常規修復技術。阻滯麻醉或局麻后,在種植點牙槽嵴頂作H形切口,暴露牙槽骨面。在給予冷卻處理的情況下,用大號球鉆對尖而窄的牙槽骨進行平整處理后,用小號球鉆定位并穿透骨皮質,再改用成型鉆鉆出種植體所需的深度和寬度,即牙槽窩。植入瑞士ITI親水種植體,并注意種植體肩臺勿高出牙槽嵴頂,協調鄰牙的牙齦輪廓,常規縫合軟組織。術后立即冷敷術區,給予對癥治療,當天進食流質食物,避免24h內漱口或刷牙,拆線后的3~6個月嚴格清潔口腔衛生,每日早晚用軟毛刷或棉條清洗種植體基臺,隨時觀察種植體及創面恢復,以及時發現和處理問題。二期手術的時機與實施,根據成骨情況進行確定。
研究組:采取引導骨再生技術,按對照組的方法植入種植體并等其初期穩定后(3~6個月),在種植體骨缺損周圍的皮質骨上鉆孔到松質骨,頰腭側不進行處理。將骨缺損區新鮮血液與人工骨粉充分混合,植入骨缺損區并壓實,以形成完好的牙槽骨結構,使種植體周圍的軟組織得到豐滿;然后將膠原膜覆蓋在種植區域上,并在骨膜上固定膠原;復位軟組織,常規縫合傷口。術后給予抗生素、冰敷預防感染、消腫及緩解疼痛,用洗必泰或防腐藥液漱口,忌煙酒1個月,注意保護種植體及其鄰牙,切忌咀嚼硬物。術后3~6個月根據種植體及軟組織情況進行冠修復。兩組患者的手術均由同一位口腔科臨床經驗十年以上的主治醫師進行。
1.3 評價指標
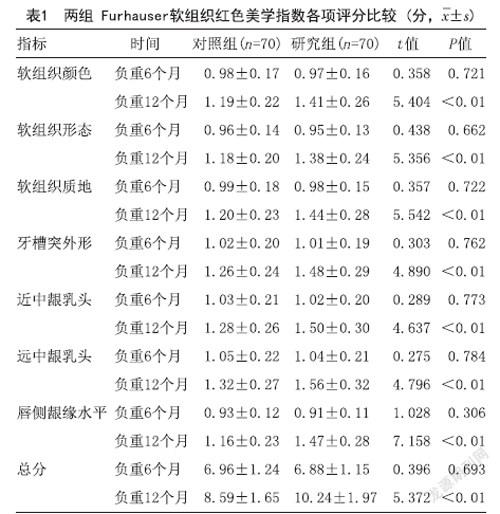
1.3.1 Furhauser軟組織紅色美學指數評分[6]:包括軟組織顏色、軟組織形態、軟組織質地、牙槽突外形、近中齦乳頭、遠中齦乳頭及唇側齦緣水平7項,每項0~2分,得分越高,修復效果越好,于患者種植牙負重后6、12個月后進行評價。
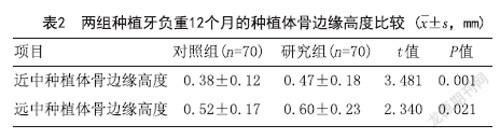
1.3.2 種植牙負重12個月的種植體骨邊緣高度:在所拍攝的全景X線片和口內照片上直接測量種植體頸部邊緣骨高度及種植體長度。種植體骨邊緣高度=(種植體真實長度/種植體測量長度)×種植體骨邊緣測量高度。
1.3.3 觀察兩組治療后并發癥。
1.4 統計學分析:用EpiData 3.1軟件校正所有數據,采取SPSS 22.0處理;“n(%)”形式錄入計數資料,并以χ2檢驗;“x?±s”形式錄入計量資料,結果用t檢驗;檢驗水準:P<0.05表示比較結果有統計學意義。
2? 結果
2.1 Furhauser軟組織紅色美學指數評分:兩組負重6個月的Furhauser軟組織紅色美學指數總分比較,差異無統計學意義(P>0.05);研究組負重12個月的Furhauser軟組織紅色美學指數總分顯著高于對照組,差異有統計學意義(P<0.05),見表1。
2.2 種植牙負重12個月的種植體骨邊緣高度:研究組種植牙負重12個月的近中、遠中種植體骨邊緣高度顯著高于對照組,差異均有統計學意義(P<0.05),見表2。
2.3 并發癥:對照組發生3例唇側裂開性骨缺損、1例術后感染、1例種植體周圍炎、3例牙齦敏感、4例切口裂開,并發癥發生率17.14%;研究組發生1例牙齦敏感、1例切口裂開、1例牙齦腫痛,并發癥發生率4.29%,顯著低于對照組,差異有統計學意義(χ2=6.048,P<0.05)。
2.4 典型病例:患者,王某,28歲,上前牙脫落9個月,要求進行種植修復,經臨床診斷給予其牙種植及引導骨再生技術修復。治療前后見圖1~8。
3? 討論
隨著現代社會人們對口腔美學要求及保健要求的提高,大多數牙齒缺損患者都會選擇牙齒修復,而種植牙的出現不僅逐漸取代了傳統義齒修復,也能通過機械固位的原理,使正常改建后的骨組織與種植體直接接觸,形成骨結合,像正常健康的牙齒一樣,由種植體向骨組織持續傳導負荷,發揮相應的功能[7-8]。但由于牙齦結締組織的生長附著會導致牙根吸收,患者在牙缺損修復后期仍可出現種植體周圍軟組織的異常改變與種植體的松動,甚至是脫落[9]。本研究結果顯示,對照組和研究組負重6個月的Furhauser軟組織紅色美學指數總分無明顯差異,但對照組負重12個月的Furhauser軟組織紅色美學指數總分顯著低于研究組,這是因為引導骨再生技術可促進牙周膜首先占據根面,產生新的牙槽骨和牙骨質,補充骨吸收,并促使種植體周圍軟組織變得豐滿,從而加強或生成具有功能的牙周支持組織[10]。而且,Gürlek等[11]指出上前牙區處于美學敏感部位,通過將膠原膜置于軟組織和骨缺損之間,從而建立生物屏障,延緩牙齦結締組織細胞和上皮細胞進入骨缺損區,并保護血凝塊,降低覆蓋組織的壓力,有利于遠期美學修復效果的維持和提高。
研究組種植牙負重12個月的近中、遠中種植體骨邊緣高度顯著高于對照組,分析原因與引導骨再生技術能夠促進骨缺損區域的植骨生長,保持種植體頸部骨組織的形態構造,減少修復后的種植體骨邊緣吸收有關[12]。這就為種植體植入后的即刻負重、早期負重及延期負重提供了基礎條件,使得種植體植入后即刻戴上牙冠成為可能,進一步提高了種植遠期的成功率[13]。在種植體周圍骨重塑的過程中,種植體-基臺間隙的大小、唇側骨板厚度、微生物污染等均可引起種植體周圍骨的吸收,進而出現種植體頸部唇側裂開性骨缺損,或種植體與骨結合被細菌繁殖而破壞,致牙修復效果不佳,甚至是失敗[14]。而引導骨再生技術不僅可恢復牙槽骨的理想高度與寬度,避免種植體-基臺間隙過大、唇側骨板過薄,也可利用生物屏障膜維持手術建立的空間,形成一個相對封閉的組織環境,阻擋增殖較快的上皮細胞和成纖維細胞長入,保證增殖較慢的成骨細胞和血管的生長,從而促進骨缺損的修復[15-16]。對照組的并發癥發生率顯著高于研究組,說明引導骨再生技術有較高的安全性。
但有研究報道[17],上頜牙咬合或軟組織縫合太緊,均會引起切口裂開。因此,筆者建議應根據牙周組織損傷情況,來調整和固定種植體植入的深度與直徑,以不增加軟組織張力為縫合標準,對已經發生切口裂開的患者,應及時清創,再次縫合,避免種植體暴露。結合上述理論,可知上前牙種植中運用引導骨再生技術,能夠顯著提高修復效果,減少種植體骨邊緣吸收,降低并發癥發生率。但本研究的隨訪時間較短,引導骨再生技術的遠期效果還有待進一步證實。
[參考文獻]
[1]曹建強,王麗芳,田碧媛,等.前牙外傷后即刻種植美學修復的臨床應用療效分析及價值評價[J].河北醫學,2017,23(10):1661-1663.
[2]Jung RE, Heitz-Mayfield L,Schwarz F.Evidence‐based knowledge on the aesthetics and maintenance of peri‐implant soft tissues: Osteology Foundation Consensus Report Part 3-Aesthetics of peri-implant soft tissues[J].Clin Oral Implants Res,2018,29(S15):14-17.
[3]段子文,馬玉,王冰杰,等.拔牙位點保存后與同期引導骨再生術種植紅色美學效果臨床比較[J].中國實用口腔科雜志,2018,11(5):54-57.
[4]Urban IA,Klokkevold PR, Takei HH. Papilla reformation at single-tooth implant sites adjacent to teeth with severely compromised periodontal support[J].Int J Periodontics? Restorative Dent,2017,37(1):9-17.
[5]畢小成,甄敏,胡文杰,等. 軟硬組織增量技術配合種植治療修復上前牙美學區連續失牙臨床研究(附1例報告)[J].中國實用口腔科雜志,2017, 10(4):224-230.
[6]?ani? P, Brajdi? D, Bio?i? J, et al.Dental implants in a patient with a large idiopathic osteosclerosis of maxilla[J]. Clin Oral Implants Res, 2017,28(S14):520.
[7]宋飛翔,薛浩偉,潘濤,等.引導骨再生術結合骨擠壓在單顆上頜前牙同期種植中的應用[J].安徽醫藥,2017,21(11):2005-2008.
[8]Walker CJ, Prihoda TJ, Mealey B L,et al. Evaluation of healing at molar extraction sites with and without ridge preservation:a randomized controlled clinical trial[J].J Periodontol,2017,88(3):241-249.
[9]危伊萍,甄敏,徐濤,等. 應用引導骨再生及結締組織移植術改善上頜中切牙種植修復條件(附1例3年隨訪報告)[J].中國實用口腔科雜志,2019, 12(3):141-145.
[10]魏翔,張善勇,趙華強.數字化技術在前牙區種植美學中的應用進展[J].組織工程與重建外科,2018,14(2):51-54.
[11]Gürlek ?,Gümü? P,Nile CJ,et al.Biomarkers and bacteria around implants and natural teeth in the same individuals[J]. J Periodontol,2017, 88(8):752-761.
[12]張楚南,莫嘉驥,喬士沖,等.前牙美學區引導骨再生同期種植愈合期間邊緣骨吸收的前瞻性研究[J].中國口腔頜面外科雜志,2017,15(5):416-421.
[13]劉云飛,李姣,付鋼,等.前牙缺失患者種植術前精神因素對術后疼痛及滿意度的影響[J].重慶醫科大學學報,2017,42(9):34-38.
[14]Bashutski JD,Wang H L, Rudek I,et al. Effect of flapless surgery on single-tooth implants in the esthetic zone: a randomized clinical trial[J].J Periodontol,2017,84(12):1747-1754.
[15]高綺曼.上頜后牙區骨量不足種植修復的研究進展[J].口腔材料器械雜志, 2017,26(1):39-43.
[16]Sousa V,Nibali L,Spratt D,et al.Peri-implant and periodontal microbiome diversity in aggressive periodontitis patients:a pilot study[J].Clin Oral Implants Res,2017,28(5):558-570.
[17]任家卉,尼加提,吐爾遜,等.兩種種植系統后牙區單牙修復后邊緣骨吸收與冠根比的臨床研究[J].中國美容醫學,2017,26(4):98-101.
[收稿日期]2020-09-20
本文引用格式:李劍平,石燕萍,高學舸.引導骨再生技術在上前牙種植中的修復效果與美學評價[J].中國美容醫學,2021,30(6):122-125.

